血浆和红细胞不同输注比率在重型颅脑损伤合并严重多发伤救治中的疗效观察
田万管,张文涛,朱志宏,黎檀实
严重创伤患者死亡的主要原因之一是大出血,大约40%的患者因急性大出血而死亡[1]。严重大出血可导致酸中毒、低体温和凝血功能障碍,即所谓的死亡“三联征”[2]。急性创伤性凝血病(acute traumatic coagulopathy,ATC)是引起创伤后持续出血的关键因素[3]。过去使用晶体液和浓缩红细胞对创伤患者进行复苏,合并有ATC的创伤患者,出血常常不能有效控制[2]。因此,为了预防和控制ATC的发生,有作者建议在创伤早期使用新鲜冰冻血浆,研究表明,对于需要大量输血的严重创伤患者,早期给予一定比例的新鲜冰冻血浆(fresh frozen plasma,FFP)和红细胞(red blood cell,RBC)能够提高患者的生存率[2,4-5]。但是,这个结果对于合并颅脑损伤的严重多发伤患者治疗效果尚不清楚。本研究回顾性分析了重型颅脑损伤合并严重多发伤、需要大量输血(≥10uRBC)的患者给予高比率(FFP∶RBC>1∶2)和低比率(FFP∶RBC≤1∶2)的新鲜冰冻血浆和红血球,对患者生存率的影响。
资料与方法
1 一般资料
入选标准:伤后即来我院就诊、年龄≥18岁、损伤严重度评分(injury severity score,ISS)≥16分的多发伤患者[6],以及从就诊至ICU住院前需要大量液体复苏,其中给予输注红血球≥10U的患者。来院就诊1h内死亡的患者除外。2001年1月~2010年12月我科共收治64 800例创伤患者,根据简明损伤定级(abbreviated injury scale,AIS)评分,符合标准的患者420例,其中男性304例,女性116例;平均年龄(41.8±16.3)岁。ISS为(41.7±15.4)分,致伤原因主要是钝性损伤,占90%。所有病人伤后平均入院时间为(6.7±1.1)h,在急诊科诊治的平均时间是(1.5±1.7)h。
分组情况:根据损伤类型将患者分为合并颅脑损伤组(头部AIS≥3)和无颅脑损伤组(头部AIS<3);再根据两组患者输注FFP和RBC的比率,分为高比率组(FFP∶RBC>1∶2)和低比率组(FFP∶RBC≤1∶2)4个亚组,见表1。输注RBC和FFP的总量只包括在急诊科、手术室和进入ICU前输注的量。
输血量:420例患者输注红血球的量为10~36U,平均(17.1±6.5)U;输注新鲜冰冻血浆的量为4~14U,平均(7.5±6.1)U。
2 疗效评估
评估每组患者来诊6、24、30h和住院期间的病死率、脓毒症(根据2001年国际脓毒症会议制定的诊断标准[7])和多器官功能障碍综合征(诊断参照Dorinsky提出的标准[8])的发生率,脱机时间、ICU治疗时间和住院时间。
3 统计学处理
应用SPSS 13.0统计学软件进行统计学处理,两组计量资料以均数±标准差(±s)表示,组间比较采用t检验,并发症发生率和病死率比较采用卡方检验,以P<0.05为差异有统计学意义。
结 果
1 一般情况比较
一般情况比较见表1和表2。在急诊科输入的晶体液量,合并颅脑损伤的低比率组和高比率组两者有差别(P<0.001);输注RBC的量各亚组间没有差别,而血浆的输注量差异显著(P<0.001)。其余数据各组之间没有明显差别。绝大多数患者在就诊时就有急性凝血病的发生(>80%)。
2 疗效比较
不论是否合并有颅脑损伤,高比率组病死率较低,见表3。合并颅脑损伤的高比率组脓毒症发生率较高(24.7%,P<0.05),其余各组脓毒症和多器官功能衰竭的发生率没有差别。高比率组和低比率组的脱机时间、ICU治疗时间、住院时间有明显差别,但是在存活患者中,两者没有差别。

表1 各组患者的临床特征比较
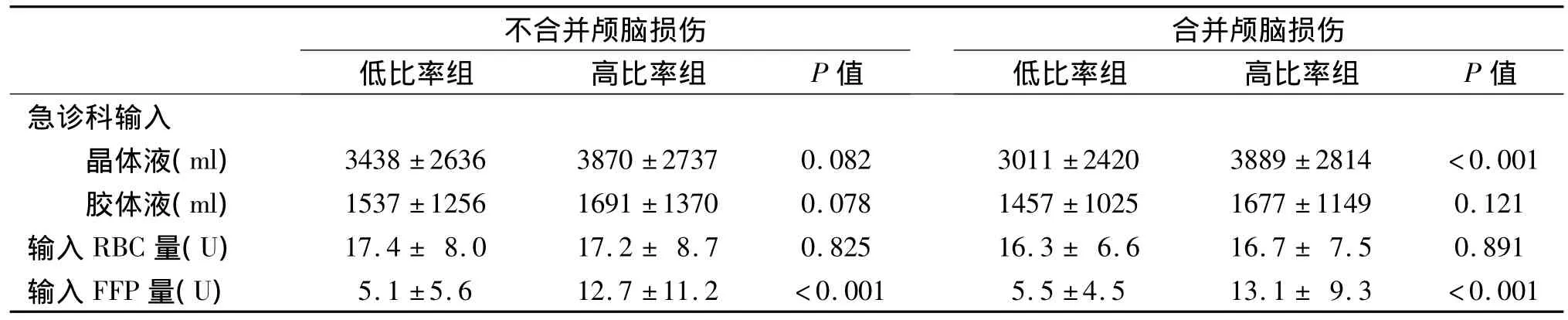
表2 各组早期复苏液体和血液制品的使用比较

表3 各组并发症发生率、病死率及治疗时间比较
讨 论
颅脑损伤后常引起凝血功能障碍,且这种发生率可高达40% ~80%[9-10]。尽管其机制还不清楚,但多数作者认为是由于颅脑损伤介导局部组织释放促凝血酶原激酶进入体循环[11-12]。颅脑是人体组织中富含组织促凝血酶原激酶最高的器官,急性颅脑损伤后,促使凝血酶原激酶释放入血,从而激活Ⅶ因子,促发外源性凝血途径,这是颅脑损伤后引起高凝状态的主要原因。而颅脑损伤如合并休克、缺血缺氧、酸中毒时血管内皮细胞受损也能促发内源性凝血途径和血小板聚集,导致凝血功能的异常。颅脑损伤后凝血功能紊乱首先以高凝状态出现,但是在凝血系统被激活同时纤溶系统也被激活,出现继发纤溶亢进,而高凝状态消耗了大量凝血因子以及血小板,出现凝血障碍,引起ATC的发生。Hulka等[13]报道了91例颅脑损伤患者的凝血病发生率为41%,死亡率28.6%,而无颅脑损伤的创伤患者凝血病发生率为25%,死亡率为2.9%,颅脑损伤患者出现凝血病的死亡率明显增高,并且提出使用血浆替代品治疗。最近,Brohi等[10]指出,凝血病的发生是由于严重颅脑损伤后脑组织低灌注和C蛋白旁路激活引起的,单纯颅脑损伤不会引起凝血病,只有出现低灌注导致蛋白C旁路激活才能发生。
本研究结果显示严重创伤患者大部分在来诊时就存在了ATC,ATC的发生率为80% ~90%。传统的创伤复苏通常先给予相当量的晶体,再给予红细胞,待输注红细胞达到一定标准后再给予新鲜冰冻血浆,这些措施适用于没有休克和凝血机制正常的患者,但在严重创伤尤其合并凝血功能障碍的患者中,必然进一步稀释凝血因子,加重了“致死性的三联症”。因此应在积极控制出血的同时,尽早处理凝血机制异常。
本研究结果表明,不论是否合并有颅脑损伤,创伤早期和后期的病死率,高比率组均低于低比率组。合并颅脑损伤患者的病死率高于没有合并颅脑损伤患者,这是由于合并颅脑损伤患者遭受的暴力较大,创伤重。可以看出,需要大量输血、不论是否有合并颅脑损伤的严重创伤患者给予高比率的新鲜冰冻血浆和红细胞同样能够提高患者的生存率。因此,到急诊科就诊的这部分患者,一旦发现有需要大量输血的临床指征,有必要给予高比率的新鲜冰冻血浆和红细胞的输注。
但是也有作者认为创伤早期复苏给予大量的新鲜冰冻血浆有潜在的不良反应,如急性肺损伤和呼吸窘迫综合征[14]。高比率输注新鲜冰冻血浆可以提高患者存活率,但是一些并发症如院内感染、脓毒血症和多器官功能障碍综合征的发生率也相应增加,主要是因为这些患者的通气时间、ICU治疗时间和住院时间均延长[15-16]。本研究结果表明,不论是否合并有颅脑损伤,高比率组的病死率明显低于低比率组。所有患者(包括存活和死亡患者)中,高比率组的通气时间、ICU治疗时间和住院时间均明显延长,这主要是因为高比率组患者的存活时间延长。在存活患者中,高比率组和低比率组的通气时间、ICU治疗时间和住院时间没有明显差异。多器官功能障碍综合征的发生率,合并颅脑损伤患者高于没有合并颅脑损伤患者(分别是67.9%和70.7%;59.2%和55.9%),但是在高比率组和低比率组两个亚组间没有差别。脓毒血症的发生率,合并颅脑损伤的高比率组高于低比率组。
本组资料局限性于回顾性研究且样本量有限,但从结果可以看出,严重创伤需要大量输血的患者不论是否合并有颅脑损伤给予高比率新鲜冰冻血浆和红细胞的积极治疗效果,当然还需要进行大样本量和前瞻性研究证实。
[1]Sauaia A,Moore FA,Moore EE,et al.Epidemiology of trauma deaths:a reassessment[J].J Trauma,1995,38(2):185-193.
[2] Gonzalez EA,Moore FA,Holcomb JB,et al.Fresh frozen plasma should be given earlier to patients requiring massive transfusion[J].J Trauma,2007,62(1):112-119.
[3] Brohi K,Singh J,Heron M,et al.Acute traumatic coagulopathy[J].J Trauma,2003,54(6):1127-1130.
[4] Holcomb JB,Wade CE,Michalek JE,et al.Increased plasma and platelet to red blood cell ratios improves outcome in 466 massively transfused civilian trauma patients[J].Ann Surg,2008,248(3):447-458.
[5] Borgman MA,Spinella PC,Perkins JG,et al.The ratio of blood products transfused affects mortality in patients receiving massive transfusions at a combat support hospital[J].J Trauma,2007,63(4):805-813.
[6]张连阳,白祥军.多发伤救治学[M].北京:人民军医出版版社,2010:1-12.
[7] Levy MM,Fink MP,Marshall JC,et al.2001 SCCM/ESICM/ACCP/ATS/SIS International Sepsis Definitions Conference[J].Intensive Care Med,2003,29(4):530-538.
[8]陈灏珠,林果为.实用内科学[M].13版.北京:人民卫生出版社,2009:251-256,2129-2139.
[9] Wafaisade A,Lefering R,Tjardes T,et al.Acute coagulopathy in isolated blunt traumatic brain injury[J].Neurocrit Care,2010,12(2):211-219.
[10] Brohi K,Cohen MJ,Ganter MT,et al.Acute traumatic coagulopathy:initiated by hypoperfusion:modulated through the protein C pathway[J].Ann Surg,2007,245(5):812-818.
[11] Gunter OL Jr,Au BK,Isbell JM,et al.Optimizing outcomes in damage control resuscitation:identifying blood product ratios associated with improved survival[J].J Trauma,2008,65(3):527-534.
[12] Pathak A,Dutta S,Marwaha N,et al.Change in tissue thromboplastin content of brain following trauma[J].Neurol India,2005,53(2):178-182.
[13] Hulka F,Mullins RJ,Frank EH.Blunt brain injury activates the coagulation process[J].Arch Surg,1996,131(9):923-928.
[14] Khan H,Belsher J,Yilmaz M,et al.Fresh frozen plasma and platelet transfusions are associated with development of acute lung injury in critically ill mescal patients[J].Chest,2007,131(5):1308-1314.
[15] Borgman MA,Spinella PC,Holcomb JB,et al.The effect of FFP:RBP ratio on morbidity and mortality in trauma patients based of massive transfusion prediction score[J].Vox Sang,2011,101(1):44-54.
[16] Maegele M,Lefering R,Yucel N,et al.Early coagulopathy in multiple injury:an analysis from the German Trauma Registry on 8724 patients[J].Injury,2007,38(3):298-304.

