轻微脑干梗死进展期患者血糖水平及其与消化道出血的关系
田海静 (天津市第五中心医院干部保健科,天津 300450)
脑干梗死是由于椎基底动脉系供应脑干的动脉发生闭塞所致,发病率约为21.9%〔1〕,死亡率为25.6%,致残率则高达83.4%〔2〕。糖尿病是缺血性脑卒中的独立危险因素〔3〕,尤其对于来源于后循环的脑干梗死,影响更为明显。既往的研究侧重于糖尿病对缺血性脑卒中的影响。本研究主要探讨轻度脑干梗死后患者血糖水平的变化,血糖水平与上消化道出血事件的关系及其对预后的影响。
1 对象与方法
1.1 一般资料 选择2006年1月至2010年12月,在我院就诊的急性脑干梗死病例67例,男38例,女29例,年龄54~71〔平均(63.1±8.3)〕岁。诊断符合1995年中华医学会全国第四届脑血管病会议脑梗死的诊断标准,并经MR检查确认梗死灶为新发梗死灶,定位于脑干区域。本组所有病例符合以下标准:①患者既往可有或无糖尿病史,既往有糖尿病史者长期规律服用降糖药或者注射胰岛素;②同时检测空腹血糖(FPG)和糖化血红蛋白(HbAlc),HbAlc均无明显升高,而FPG水平升高;③发生脑干梗死的同时不伴有外伤、脑出血以及其他重要脏器急性病变;④既往无明显的消化道出血或者溃疡病史;⑤急性脑干梗死诊断明确,但是初期症状相对较轻,头MR示梗死灶范围1~5 mm;⑥患者病情处于进展期。
本组患者均以急性起病,入院时患者一般状况可以头晕、呕吐或者轻度语言障碍等为主要临床表现,意识尚清楚,部分患者伴有轻度后组颅神经症状、肢体活动障碍等。入院后6 h病情无明显变化,头MR示梗死灶位于中脑者22例(32.8%),脑桥36例(53.7%),延髓9例(13.4%)。
1.2 方法 入院后监测患者FPG和HbAlc的变化情况,连续监测5~7 d,并且通过详细追问病史了解患者基础血糖情况,与入院后血糖水平进行比较。通过呕吐物潜血检验或者直接观察患者病情确认患者是否发生消化道出血。
1.3 统计学方法 应用SPSS19.0软件,计量资料用±s表示,组内、组间比较采用t检验;计数资料用χ2检验。
2 结果
2.1 患者血糖变化与消化道出血的相关性 以患者入院后血糖检测结果与基础血糖比较,升高<20%、20% ~50%、>50%分为三组。血糖水平升高>50%组入院治疗期间24~48 h发生消化道出血的比例最高,与20% ~50%组及<20%组比较具有统计学差异(P<0.05),而三组患者在年龄、性别、治疗方式、血压等方面无明显差异。见表1。
2.2 患者消化道出血与病情变化的关系 本组38例发生消化道出血的患者,32例在消化道出血后12 h内病情呈明显进展,4例患者在消化道出血之前病情即明显进展,2例患者未见明显的病情恶化。31例患者意识状况恶化,出现昏迷,7例患者呼吸骤停猝死,虽经气管切开、呼吸机辅助呼吸等抢救措施,仍未逆转死亡。消化道出血的患者病情发生进展的比例占到94.73%,通过线性回归分析血糖升高水平与患者病情进展相关(r=2.039 1,P=0.002 0)。见表2。
表1 不同血糖升高水平患者之间基本情况比较及发生消化道出血的比例(±s)
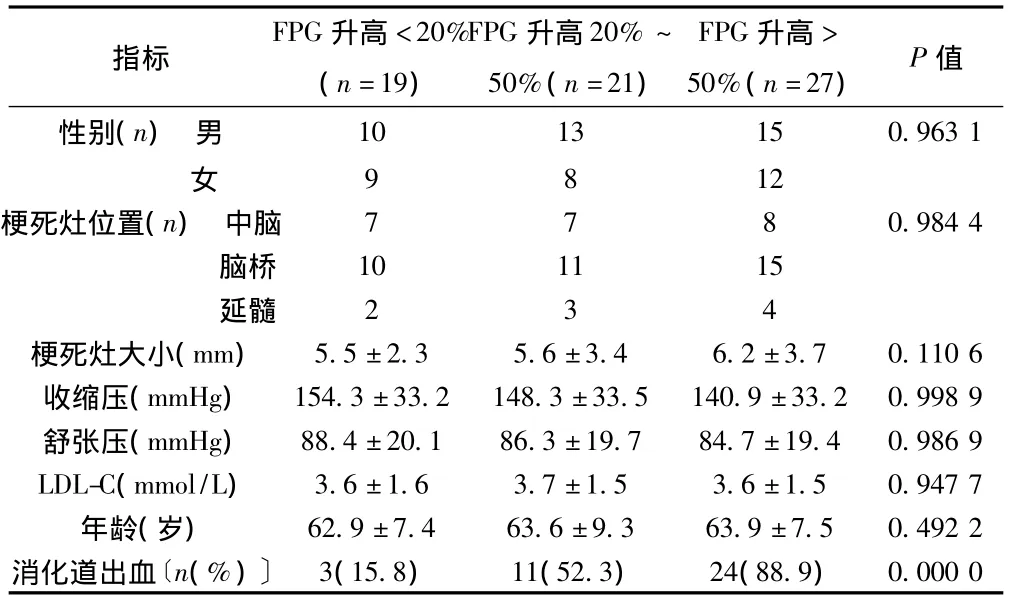
表1 不同血糖升高水平患者之间基本情况比较及发生消化道出血的比例(±s)
指标FPG升高<20%(n=19)FPG升高20%~50%(n=21)FPG升高>50%(n=27)P 值性别(n) 男10 13 15 0.963 1女9 8 12梗死灶位置(n) 中脑 7 7 8 0.984 4脑桥 10 11 15延髓 2 3 4梗死灶大小(mm) 5.5±2.3 5.6±3.4 6.2±3.7 0.110 6收缩压(mmHg) 154.3±33.2 148.3±33.5 140.9±33.2 0.998 9舒张压(mmHg) 88.4±20.1 86.3±19.7 84.7±19.4 0.986 9 LDL-C(mmol/L) 3.6±1.6 3.7±1.5 3.6±1.5 0.947 7年龄(岁) 62.9±7.4 63.6±9.3 63.9±7.5 0.492 2消化道出血〔n(%)〕 3(15.8) 11(52.3) 24(88.9)0.000 0

表2 血糖升高与消化道出血及病情进展的相互关系(n)
3 讨论
脑干梗死因其病情严重、预后差而备受重视,其原因主要有:①血管性的包括动脉粥样硬化、小血管硬化、先天的血管变异等;②血流动力学改变,主要是血压变化、血脂变化所致;③血液黏稠度改变;④其他颅外血管因素,栓子脱落、颈椎畸形等等。脑干梗死发病急骤、病程进展、临床表现、病情转归等也是多样化和不确定的。典型的交叉性麻痹只占所有脑干梗死的30%〔4〕,多数脑干梗死则以不典型的症状为主要表现,包括头晕、恶心、精神倦怠、肢体偏瘫、后组颅神经损伤综合征等。特别是由于脑干区域供血动脉密集,侧支循环丰富,生理变异多见。因此脑干梗死虽多呈急性起病,但病程往往并不是直接到达高峰,很多患者在急性期后往往经历短暂的好转,转而出现进一步加重的过程。Lee等〔5〕报道约50%的老年脑干梗死病例呈现进展-平台期-极速进展的过程,究其原因主要是脑干梗死以椎基底动脉的分支供血(包括小脑上动脉、大脑后动脉、脉络膜后动脉、脚间支、后交通动脉以及广大的分支),多数脑干梗死首先以小血管甚至毛细血管受累,大的供血动脉直接受累很少见,当发生小血管痉挛、栓塞、血栓形成等病变时,由于侧支循环的迅速建立、脑干自我的调节功能等,患者血供会有短暂的恢复,但是由于病情进一步的发展,临床表现也会进一步加重。吕祥龙等〔6〕也报道急性脑干梗死发病的患者,25%左右曾在发病前1 w内有短暂性脑缺血发作(TIA)发作病史。
脑干梗死的发病率及严重程度与多种因素有关,其中以糖尿病和脂类物质研究最多国内外研究最多。文献报道〔7〕低密度脂蛋白、糖尿病既是脑干梗死的危险因素,同时也是影响脑干梗死预后的相关因素;此外舒张压、收缩压和发病到住院的时间长短也是影响脑干梗死预后的相关因素。Martini等〔8〕的流行病学调查报道糖尿病对后循环梗死的影响更大,陆正齐〔9〕则认为载体蛋白A(Apo A)可以减轻脑干梗死的严重程度,可能与Apo A清除脂质和抗动脉粥样硬化作用有关。Weimar等〔10〕研究发现糖尿病越严重,对脑干梗死的影响就越大,进展概率就越高,Kaarisalo〔11〕则认为糖尿病患者发生脑梗死后住院时间长、神经功能残疾重、预后差。本研究发现,应急状态下血糖水平升高程度与发生消化道出血的概率明显相关,而发生消化道出血的患者绝大多数在随后的12 h内发生病情的迅速进展、恶化甚至猝死,并且病情恶化的程度与消化道出血的严重程度具有一定的相关性。检索分析可能与以下因素有关:①脑干梗死多数以动脉粥样硬化为主要原因,由于血管逐渐由狭窄到闭塞是一个渐进的过程,因此往往在脑干出现症状之前,已经有代偿的发生,最主要表现在为增加脑干血供,下丘脑代偿性增加糖皮质激素类物质的释放,使体内胰岛素与儿茶酚胺、胰高血糖素、类固醇激素等拮抗剂相互作用关系失衡,以致对抗胰岛素作用占主导地位,糖原异生增加,出现血糖增高;②血糖升高与消化道出血具有直接相关性〔12〕;③经过短暂的轻微脑干梗死发作后,本身已处于高血糖状态,消化道出血的边缘,再有新的代偿机制发生时则加重了消化道出血的风险,同时往往消化道出血先于脑干症状的出现〔13〕。因此进展期的急性脑干梗死若出现明显的血糖升高或者消化道出血,对病情的进展往往具有一定的提示意义。
综上所述,轻微脑干梗死后处于相对平稳期的患者,对其监测血糖水平、观察消化道出血情况,在一定程度上可以对其病情是否进展具有一定的提示作用。
1 Erro ME,Gallego J,Herrera M,et al.Isolated pontine infarcts:etiopathogenic mechanisms〔J〕.Eur J Netrol,2005;12(12):984-8.
2 Buckle C,Rabadi MH.Bilateral pontine infarction secondary to basilar trunk saccular aneurysm〔J〕.Arch Neurol,2006;63(10):1498-9.
3 Haratz S,Tanne D.Hyperglycemia and the management of cerebrovascular disease〔J〕.Curr Opin Neurol,2011;24(1):81-8.
4 Vuillier F,Tatu L,Moulin T,et al.Isolated pontine infarction:vascular anatomy helps understand clinical signs〔J〕.Rev Neurol,2002;158(1):58-64.
5 Lee Sb,Jones LK,Giannini C.Brainstem infarcts as an early manifestation of Streptociccus anginosus meningitis〔J〕.Neurocrit Care,2005;3(2):157-60.
6 吕祥龙,李 鹏,陈道文.急性脑干梗死76例临床分析〔J〕.卒中与神经疾病杂志,2012;19(4):211-3.
7 Gray CS,Hildreth AJ,Sandercock PA,el al.Glucose-potassium-insulin infusions in the management of post-stroke hyperglycaemia:the UK Glucose Insulin in Stroke Trial(GIST-UK)〔J〕.Lancet Neurol,2007;6(5):397-406.
8 Martini SR,Kent TA.Hyperglycemia in acute ischemic stroke:a vascular perspective〔J〕.J Cereb Blood Flow Metab,2007;27(3):435-51.
9 陆正齐,李海燕,胡学强,等.脑干梗死合并糖尿病的临床特点及预后分析〔J〕.中华内科杂志,2011;50(1):27-31.
10 Weimar C,Mieek T,Buchthal J,et al.Neurologic worsening during the acute phase of ischemic stroke〔J〕.Arch Neurol,2005;62(3):393-7.
11 Kaarisalo MM,Räihä I,Sivenius J,et al.Diabetes worsens the outcome of acute ischemic stroke〔J〕.Diabetes Res Clin Pract,2005;69(3):293-8.
12 臧克座.急性重型颅脑损伤后血糖与消化道出血的临床分析〔J〕.中华现代临床医学杂志,2009;7(5):389-91.
13 胡爱平,杨 波,李 波.急性脑梗死与消化道出血的研究〔J〕.中国实用医药,2008;3(12):97-8.

