年轻妇女宫颈癌临床及病理分析
车艳红,卢爱妮,廖予妹
(郑州大学第二附属医院妇产科 450000)
宫颈癌是女性最常见的恶性肿瘤之一。近年来,随着宫颈防癌的普遍筛查,宫颈癌的发病率和病死率均呈下降趋势,但年轻宫颈癌的发病率呈上升趋势。根据国内外文献的报道,普遍将35岁以下的宫颈癌称为年轻妇女宫颈癌。本研究通过回顾性分析本院在2004年1月至2011年12月收治的65例年轻宫颈癌患者(≤35岁)的临床资料,并与中老年宫颈癌患者(>35岁)进行比较,以了解我国当前年轻宫颈癌的发病趋势、临床特点及病理特征。
1 资料与方法
1.1 一般资料 选取2004年1月至2011年12月本院妇产科收治的经病理科证实的年轻宫颈癌患者(≤35岁)65例为观察组,平均(32.4±3.0)岁,随机抽取同期中老年宫颈癌患者(>35岁)130例为对照组,平均(51.3±10.4)岁。
1.2 方法 临床分期按FIGO(2009年)分期标准,分析比较观察组和对照组的发病趋势、临床特点及病理特征。
1.3 统计学处理 采用SPSS17.0统计软件进行统计分析,计量资料用表示,采用t检验,计数资料用率表示,采用χ2检验、确切概率法,以P<0.05为差异有统计学意义。
2 结 果
2.1 发病趋势 本院2004年1月至2011年12月共收治宫颈癌患者464例,其中小于或等于35岁者65例,占总数的14.0%,其中2004年1月至2007年12月24例,2008年1月至2011年12月41例,分别占同期宫颈癌的11.7%(24/205),15.8%(41/259),宫颈癌发病率呈上升趋势。
2.2 因素分析 因本资料为回顾性研究,以初婚年龄作为初次性生活年龄。结果显示,观察组平均初婚年龄小于对照组,两组比较差异有统计学意义(P<0.05)。观察组孕、产次比对照组均低,两组比较差异均有统计学意义(P<0.05)。教育程度中小学及以下观察组小于对照组,初中观察组大于对照组,两组比较差异均有统计学意义(P<0.05)。见表1。
2.3 临床症状 本资料显示观察组临床症状依次为接触性出血36例(55.4%)、阴道出血10例(15.4%)、阴道流液6例(9.2%)、白带异常5例(7.6%)、体检4例(6.1%)、月经异常2例(3.1%)、下腹痛2例(3.1%);对照组临床症状依次为阴道出血59例(45.4%)、接触性出血49例(37.7%)、体检13例(10.0%)、阴道流液13例(10.0%)、白带异常12例(9.2%)、下腹痛6例(4.6%)、月经异常5例(3.8%)。其中观察组以接触性出血为主,对照组以阴道出血为主,两者比较差异均有统计学意义(P<0.05)。

表1 两组宫颈癌一般资料比较
2.4 体征 本资料显示在肿瘤直径大于4cm观察组24例(36.9%),对照组54例(41.5%);肿瘤外形(菜花型、糜烂、溃疡型、光滑)观察组分别为39例(60.0%)、19例(29.2%)、6例(9.2%)、1例 (1.5%);对照组分别为68例(52.3%)、45 例(34.6%)、14例(10.8%)、3例(2.3%),两者比较差异均无统计学意义(P>0.05)。
2.5 临床分期 因本资料中Ⅲ期与Ⅳ期的病例较少,故列为一组。本资料显示0、ⅠA、ⅠB、ⅡA、ⅡB、Ⅲ、Ⅳ期观察组分别为5例(7.7%)、10例(15.4%)、28例(43.1%)、6例(9.2%)、12例(18.4%)、4例(6.2%);对照组分别为4例(3.1%)、10例(7.7%)、57例(43.8%)、28例(21.5%)、28例(21.5%)、3例(2.3%)。ⅡA期对照组高于观察组,两组比较差异有统计学意义(P<0.05),余各组比较差异均无统计学意义(P>0.05)。
2.6 病理结果 病理类型中年轻妇女宫颈癌以鳞癌为主;组织学分级中未评估者观察组13例,对照组18例,两组比较Ⅱ级差异有统计学意义(P<0.05)。肌层浸润深度未评估者观察组14例,对照组15例,两组比较肌层浸润深度小于1/2肌层及肌层浸润深度大于或等于1/2肌层差异均有统计学意义(P<0.05)。观察组和对照组分别有54例和120例接受手术治疗,观察组和对照组中分别有49例和115例行盆腔淋巴结清扫术,两组淋巴结转移率比较差异无统计学意义(P>0.05),见表2;两组共有25例患者有淋巴结转移,对淋巴结转移部位进行分析,可知淋巴结转移部位依次为闭孔16例(64%)、髂内11例 (44%)、髂外10例(40%)、髂总7例(28%)、腹股沟深7例(28%)。
2.7 免疫组化结果 观察组和对照组中鳞癌行免疫组化染色法检查分别有6例和51例,其中观察组行免疫组化指标P63(+)最常见,而对照组中以CK5/6(+)最常见,但两者比较差异无统计学意义(P>0.05)。观察组和对照组中鳞腺癌及腺癌行免疫组化染色法检查分别有3例和9例,均以CK7(+)、CK8(+)最常见,见表3。

表2 两组宫颈癌病理结果比较[n(%)]
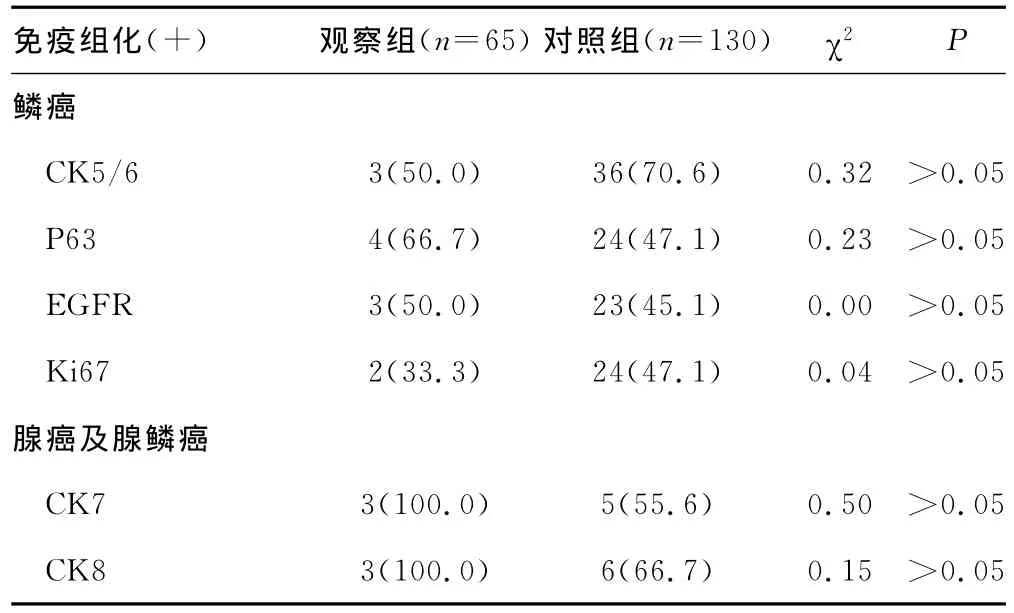
表3 两组宫颈癌免疫组化结果比较[n(%)]
3 讨 论
3.1 发病趋势 近年来,我国宫颈癌的病死率出现了整体水平的下降,但宫颈癌的发病呈现年轻化趋势。据报道[1]北京市年轻宫颈癌患者已从70年代末5.01%升至90年代末的9.88%。本资料中年轻宫颈癌发病率由11.7%升至15.8%。
3.2 发病因素 (1)性行为:性生活过早,多个性伴侣或丈夫多个性伴侣是宫颈癌的原因之一。华媛媛[2]在论述子宫颈癌的高危因素中指出,初次性生活年龄小于17岁要比大于22岁者发生宫颈癌的相对危险度高2倍。可能因为年轻女性下生殖道发育尚未成熟,容易对精子、细菌、病毒等刺激敏感,易致不典型增生、原位癌的发生。(2)孕产史:多孕多产与宫颈癌的关系相关。妊娠期体内激素水平变化,免疫力下降,加之人工流产对宫颈的机械性损伤,均增加了生殖道细菌和病毒的感染,促进细胞异性增加[3]。本资料中年轻女性的孕产次均小于中老年女性。考虑年轻妇女宫颈癌发病高危因素有别于中老年宫颈癌。(3)教育程度:本资料显示年轻妇女宫颈癌以初中为主,中老年宫颈癌以小学及以下为主,故对初中及以下妇女进行健康知识的普及及督促其进行宫颈癌的筛查对于预防宫颈癌的发生十分必要。
3.3 临床特征 文献报道年轻宫颈癌患者多以接触性出血为首发症状[4]。本资料显示,年轻妇女宫颈癌以接触性出血为主,中老年宫颈癌以阴道不规则出血为主。对年轻妇女有接触性出血症状可常规行宫颈癌筛查。年轻宫颈癌早期多呈糜烂型[5]。故对宫颈糜烂患者,应对其强调宫颈癌筛查及宫颈活检的重要性,以筛查宫颈癌,避免误治漏治。
3.4 临床分期及病理类型 年轻宫颈癌临床分期多较早。本资料示ⅠB期所占比例最大。ⅡA期年轻女性低于中老年女性,两者比较差异有统计学意义(P<0.05)。可能与随着宫颈癌筛查的普及以及年轻女性健康意识的提升,年轻女性以接触性出血为主要临床症状,一旦发觉不适及时就医有关。
有资料报道年轻宫颈癌患者以鳞癌为主[6]。本资料中年轻妇女及中老年妇女均以鳞癌为主。腺癌年轻妇女高于中老年妇女,两者比较差异无统计学意义(P>0.05)。说明年龄与病理分型无关[7]。
有报道称年轻宫颈癌组织学分级低、易深间质浸润及淋巴结转移率高[8]。本资料显示,组织学分化程度Ⅱ级年轻女性低于中老年女性。年轻妇女肌层浸润深度以小于1/2肌层为主,中老年妇女以肌层浸润深度大于或等于1/2肌层为主。考虑可能与年轻宫颈癌临床期别早,及时诊治有关。本资料发现闭孔淋巴结为最常见的转移淋巴结,髂内淋巴结和髂外淋巴结也较常见。手术过程中需要重视对其清理。
有报道称CK5/6和P63的免疫组织化学染色在低分化转移癌中能高度预测原发性鳞状上皮肿瘤[9]。本资料中年轻宫颈鳞癌与中老年宫颈鳞癌在免疫组织化学染色法的阳性率最高者分别为P63(4/6)、CK5/6(36/51),但两者之间差异无统计学意义(P>0.05)。考虑可能与年轻宫颈癌免疫组化样本量较小有关。
总之,年轻与中老年宫颈癌存在多方面的差异。有必要对年轻宫颈癌提高警惕,做好防癌筛查工作,以期望早发现,早治疗。需加强对高危患者进行宫颈癌的宣传工作,提高其认识水平,及时治疗。
[1]刘洋,凌志强,胡越,等.1004例宫颈癌临床及病理分析[J].浙江实用医学,2011,16(2):82-84.
[2]华媛媛.年轻宫颈癌发病高危因素及临床分析[D].重庆:重庆医科大学,2006.
[3]张美琴,陈鸣之.年轻妇女子宫颈癌174例临床及预后分析[J].中华妇产科杂志,2003,38(11):689-693.
[4]刘露.年轻宫颈癌患者预后因素分析[D].石家庄:河北医科大学,2012.
[5]王敏,王欣彦.年轻宫颈癌患者治疗中的过度与不足[J].中国实用妇科与产科杂志,2011,27(7):511-515.
[6]Cuschieri KS,Cubie HA,Whitley MW,et al.Multiple high risk HPV infections are common in cervical neoplasia and young women in a cervical screening population[J].J Clin Pathol,2004,57(1):68-72.
[7]张文娟,温玉库.年轻宫颈癌的临床特征与预后分析[J].中国妇幼保健,2010,25(15):2056-2058.
[8]刘兰芳,孙海燕.831例35岁以下妇女宫颈癌的临床病理特点和预后[J].中国癌症杂志,2008,18(4):298-301.
[9]Kaufmann O,Fietze E,Mengs J,et al.Value of p63and cytokeratin 5/6as immunohistochemical markers for the differential diagnosis of poorly differentiated and undifferentiated carcinomas[J].Am J Clin Pathol,2001,116(6):823-830.

