头位难产产程异常的临床分析
赵云丽
(辽宁省大连市金州区第一人民医院产科,辽宁 大连 116100)
头位难产产程异常的临床分析
赵云丽
(辽宁省大连市金州区第一人民医院产科,辽宁 大连 116100)
目的 探讨通过头位产程异常分析发生相关因素及处理方法。方法 选取 2010 年 1 月 ~9 月 843 例临床患者进行回顾性分析。结果 妊娠 40 周后产程异常发生率明显增加;胎儿体质量越大,难产发生率增加;胎方位异常阴道助产率及剖宫产率明显增加;产程异常分娩期并发症明显增加,并发症包括产妇并发症及新生儿并发症,通过分析探讨产程异常发生相关因素找出原因针对发生原因给予处理。结论 积极做好产前、产时、产后预防,妥善对症处理,对使分娩顺利进行是有效的保证。
产程;胎方位;胎儿体质量;剖宫产率;阴道分娩率;并发症;积极;预防
1 资料与方法
1.1 研究对象
收集2010年1月~9月在我院住院分娩的病例,要求妊娠≥36周,胎儿体质量≥2500克,头位初产,骨盆测量正常,临床检查无明显头盆不称,可经阴道分娩,符合要求者为观察对象共834例。
1.2 各种产程异常定义[1]
潜伏期延长:潜伏期≥16h;活跃期延长:活跃期≥8h;活跃期停滞:经处理后宫颈可能开全而经剖宫产结束分娩。第二产程延长:第二产程≥2h;滞产:总产程≥24h。
1.3 产程异常临床处理方法
对有潜伏期延长趋势者,予杜冷丁75~100mg肌内注射和支持疗法;产程图发现活跃期进展<1cm/h,即行人工破膜,同时予安定10mg肌内注射;对胎头尚未入盆者,应特别警惕排除头盆不称,并防止发生脐带脱垂;已破膜者仅用安定,观察2h,如宫颈扩张仍<1cm/ h,则静点催产素0.5%,8滴/分,根据宫缩情况调整每分钟不能超过34滴,如活跃期停滞则剖宫产。
2 结 果
2.1 头位分娩产程异常的发生情况
本文研究对象共834例,产程正常者735例,(88.13%),产程异常者99例(11.87%),其中潜伏期延长13例(13.13%),活跃期延长或停滞68例(68.69%),第二产程延长18例(18.18%),滞产9例,因均与潜伏期延长,活跃期延长或停滞合并存在,故不另详述。
2.2 产程异常临床分析
2.2.1 产程与妊娠周数的关系(表1)
表1显示产程正常和异常组比较具有非常显著性差异(P<0.01),妊娠40周后,产程异常发生明显增加。

表1 产程与妊娠周数的关系
2.2.2 产程与胎儿体质量的关系(表2)
表2显示胎儿体质量≥3500产程异常发生率增加,与对照组比较,差异非常显著(P>0.01)。

表2 产程与胎儿体质量的关系
2.2.3 产程与胎方位的关系(表3)
在产程异常组,持续性枕横位或枕后位占51.51%(51/99例)与产程正常组对比较,有显著差异(P<0.01)。

表3 产程与胎方位的关系
2.2.4 产程与分娩方式的关系(表4)
与产程正常组比较 ,产程异常组剖宫产率及阴道助产率明显增加(P<0.01)。
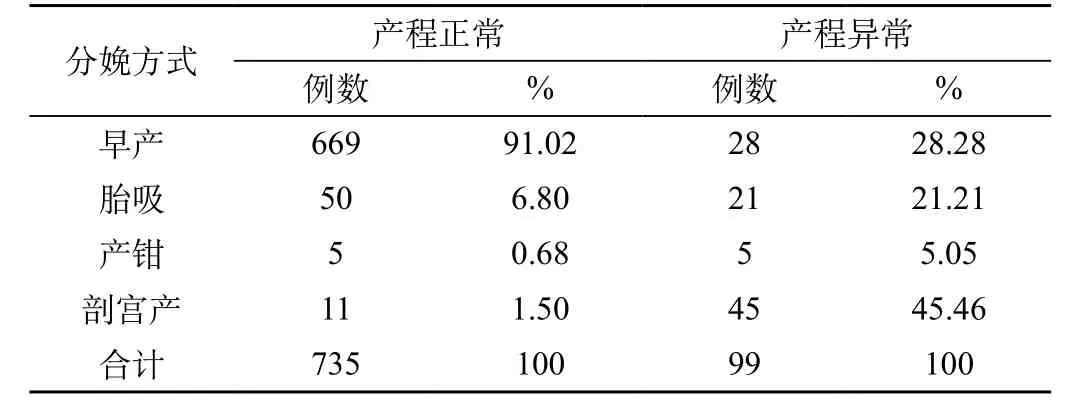
表4 产程与分娩方式的关系
2.2.5 产程与分娩期并发症的关系(表5)
本文统计范围内的并发症包括胎儿宫内窘迫,新生儿窒息(Apgar评分≤7分),产后大出血(产后24h内出血≥500mL),二组比较,显示产程异常组并发症明显增加(P<0.01)。

表5 产程与并发症*的关系
2.2.6 活跃期产程图宫颈扩张曲线异常处理后结局
活跃期产程图异常包括宫口扩张<1cm/h或停滞2h无进展,本组共213例,常规处理后68例(31.92%)仍发生产程异常,而145例(69.08%)未发生产程异常,可见积极处理可避免大部分产程异常发生,明显减少难产的发生率。
3 讨 论
3.1 影响头位分娩产程异常的因素
本文结果显示:妊娠40周后,胎儿体质量≥3500g,持续枕后位及枕横位,产程异常发生率明显增加,与正常产程组比较,均有非常显著性差异,文献报道,预产期后随孕周增长,异常分娩及并发症增加,Vsher等发现妊娠39周后,胎儿宫内窘迫及胎粪排出,胎粪吸入综合征发生率逐渐增加,各孕周间差异有显著性。我们认为妊娠超过预产期胎儿体质量≥3500g,持续性枕横位或枕后位,在产程异常组居多,说明这些因素之间存在一定的内在联系,是影响产程的重要因素。产程异常组中,经处理无效需剖宫产结束分娩者45/99例(45.46%)与文献报道的50%相似。有的认为,宫缩乏力,持续性枕后位及头盆不称三方面影响分娩过程,而以宫缩乏力最常见。可能由于多方面因素,相互作用致产程异常,产程异常时,感染机会增加,这是产程异常的又一因素。有的证实羊水感染,细菌致病力高与宫颈扩张缓慢及对催产素反应差存在因果关系,可能由于羊水侵入子宫肌层,使肌层对催产素的反应性降低,也可能是某些细菌影响子宫肌层对催产素受体的数量和敏感性,从而抑制宫颈扩张,致产程异常。Koh等观察140例羊膜炎患者,43%施行剖宫产术,其中2/3因产程异常。
3.2 产程异常对母婴的主要危害
产程异常对母婴的主要危害是剖宫产及阴道手术助产明显增加。从本文结果可以看出,产程异常组剖宫产率45.46%(45/99),而产程正常组仅1.5%(11/735)。在产程异常组中,胎儿宫内窘迫,新生儿窒息及产后出血发生率明显增加,与产程正常组比较,差异有非常显著性,严重危害母婴健康。也有报道产程异常患者中,剖宫产率比正常者高出5倍,新生儿窒息多见于剖宫产儿,阴道手术分娩是围产期死亡的主要原因。
3.3 产程异常的防治
防止产程异常的一个重要方面是早期发现并积极处理,特别对于妊娠≥40周,估计胎儿体质量≥3500g者,应密切观察产程进展。本文结果显示,产程图活跃期宫颈扩张曲线异常213例,经有效处理后,145例(68.08%)产程正常进展。可见只要正确和积极处理,大多数产程异常是可以预防的。
目前国外一些学者建议积极处理产程,以减少剖宫产率,提出在医院分娩期最长不可超过12h,10h宫口应开全,2h胎儿娩出。如产程中宫颈扩张<1cm/h,即应积极静脉点滴催产素,如临产后12h不能结束分娩者,应施行剖宫产术,结果872例分娩中,剖宫产率4.8%(423例),产钳率6.3%(537例)。其他作者也证实该方案可降低剖宫产率4%~5%,而并不增加围产期病率及病死率。积极做好产前、产时、产后预防,妥善对症处理,对使分娩顺利进行是有效的保证。
[1]乐杰.妇产科学[M].7版.北京:人民卫生出版社,2009:208-210.
R714.2
:B
:1671-8194(2013)10-0272-02

