肝切除治疗肝内胆管结石46例临床分析
张鹏 赵大龙 高强
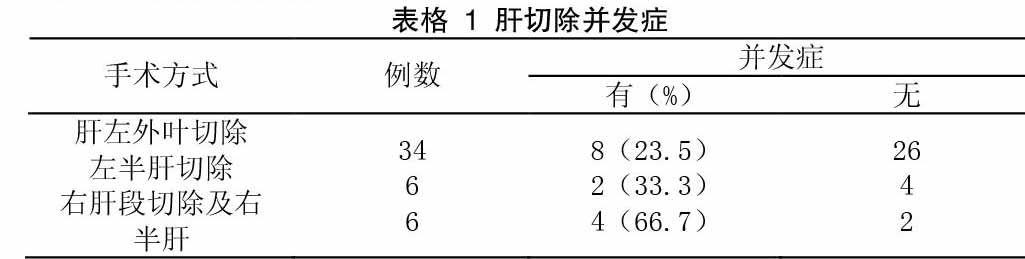
【摘 要】目的:评价肝切除术对肝内胆管结石的治疗效果。方法:回顾性分析我院2007年8月至2012年8月间采用肝切除术治疗46例肝内胆管结石患者的临床资料,统计结石的分布、术式选择、术后并发症及治疗效果。结果:全组46例,行左肝外叶切除34例,左半肝切除6例,右侧肝段(Ⅴ、Ⅵ、Ⅶ、Ⅷ)切除5例,右半肝切除1例。术后残石率为8.7%( 4 /46例),经T管胆道镜及内镜下十二指肠乳头切开术(EST)处理后最终结石残余率2.2% (1 /46例)。术后并发症发生率为30.4%(14/46),其中左外叶切除、左半肝切除、右侧肝段切除及半肝切除的手术并发症分别为23.5%(8/34例),33.3%(2/6例),66.7%(4/6例),后两者并发症率高于前者(P<0.05)。结论:肝切除治疗肝内胆管结石,残石率相对较低,结石复发率较低,是比较有效的治疗手段。
【关键词】肝切除术;肝内胆管结石
肝胆外科经常遇到的复杂问题其中之一是肝内胆管结石。肝管汇合部以上肝内的结石被称为肝内胆管结石,肝内胆管结石占胆石症的比率是15%-30%。以前常采用胆管切开取石合并内、外引流术,但残石率高达30%以上。以上术式没有解决胆管狭窄和胆管扩张问题,导致经常发作胆管炎,加重肝纤维化与门静脉高压,进一步发生癌变。目前采用的肝叶切除术可以切除病灶,成为治疗肝内胆管结石的主流术式。通过本文对我院2007年8月-2012年8月间46例采用的肝叶切除术治疗肝内胆管结石的患者病历资料回顾分析,认为治疗肝内胆管结石的最有效、彻底和较安全的手术方式就是肝切除术。
1 资料与方法
1.1一般资料 本组46例,男11例,女35例;年龄25-65(平均45.3)岁。临床表现症状和体征:腹痛、发热、黄疸、恶心、呕吐、上腹压痛、肝区叩痛等。术前确诊为肝内胆管结石的主要手段有B超,CT,磁共振胆胰管成像(MRCP)及内镜逆行胰胆管造影(ERCP)。单纯胆总管结石和胆囊结石、肝内结石合并CaroliS病、肝内胆管结石合并胆管癌不在此范围内,肝内胆管结石的部位,胆管狭窄及病变肝脏部位要仔细检查评估。
1.2结石分布及手术方式 全身麻醉后,取右肋缘下切口或右上腹经腹直肌切口,有胆道手术史者取原切口。通过手术证实46例患者中左肝管结石32例,左右肝管结石9例,右肝管结石5例,既往有1-3次上腹部手术者10例。具体手术方式:34例行单纯左外叶切除,6例行左半肝切除,5例行右肝第Ⅴ、Ⅵ、Ⅶ、Ⅷ段切除,1例行右半肝切除。在全组病例中,4例肝切除同时行胆总管探查,胆管空肠Roux-en-Y吻合术,1例行皮下盲袢式胆管空肠Roux-en-Y吻合术,1例行胆管狭窄切开后整形修复术。未做胆总管探查,仅行肝段或左外叶切除5例。
2 结果
2.1结石残余 术后通过胆道镜检查及胆管造影,全组46例患者中确认残余结石4例(8.7%),其中有2例同时存在于左右肝管结石者,完全清除结石患者占91.3%(42/46)。术后6周经T管窦道胆道镜取石及内镜下十二指肠乳头切开术(EST)处理残余结石,最终结石残余率2.2% (1 /46例)。
2.2手术并发症 手术无患者死亡。手术并发症发生率为30.4%(14/46例)。术后出现切口感染、肺部感染和腹腔内感染一共有9例,腹腔积液2例,胆漏1例,肠梗阻1例。按具体手术分:左外叶切除23.5%(8/34例),左半肝切除33.3%(2/6例),右侧肝段(Ⅴ、Ⅵ、Ⅶ、Ⅷ)切除及右半肝切除66.7%(4/6例)。其中左肝外叶切除并发症发生率低于右半肝及肝段(Ⅴ、Ⅵ、Ⅶ、Ⅷ)切除(表格1),差异具有统计学意义(P<0.05)。
3 讨论
在全国范围内调查肝内结石患者临床资料,发现术后残石率高达30.36%[1]。可见肝内胆管结石外科治疗的一个亟待解决的问题就是术后残余结石。近年来,应用胆道镜及EST技术等非手术方式在治疗肝内胆管结石过程中起到重要作用,明显提高了术中结石的清除率,但仍无法很好解决因胆管狭窄导致术后结石残余和复发。术前诊断是否正确、对肝内结石的分布和胆道树了解程度、手术方式的选择、术中能否应用超声和胆道镜协助取石都会影响术后结石残余率。其中很重要的就是手术方式的选择。肝切除术既彻底清除病灶,祛除了胆管癌的好发部位,又一次性解决胆管结石和胆管狭窄,能够达到治疗和预防复发的目的。大量临床资料表明,治疗肝内胆管结石的最佳治疗方法就是肝切除术[2]。
3.1病变特点与治疗原则 左右肝管汇合形成肝总管,右肝内胆管分为右前叶肝管、右后叶肝管;左肝内胆管分为左内叶肝管及左外叶肝管。肝内胆管结石易发生于左肝管起始部,肝管狭窄伴管腔扩张、堆积结石。还多见于右前、后肝管汇合成右肝管开口处,胆管结石堆积。肝内胆管结石几乎全是胆红素钙石,呈褐色,质地柔软易碎,由胆红素、胆固醇、脂肪酸与钙组成。肝内胆管结石的发病原因与胆道的细菌感染、寄生虫感染及胆汁滞留有关。导致结石形成的首要因素就是感染,肝内胆管的胆道寄生虫感染和反复发作的胆管炎是最常见的感染原因,几乎所有的肝内胆管结石病病人的胆汁培养均可检出细菌;感染细菌主要是来源于肠道,大肠杆菌及厌氧菌最为常见。大肠菌属和一些厌氧菌感染时产生的β-葡萄糖醛酸苷酶和在胆道感染时产生内生性葡萄糖醛酸苷酶,能使结合型胆红素水解生成游离胆红素而沉着。肝内胆管结石形成必要条件是胆汁滞留,胆汁中的成分之所以沉积并形成结石,就是因为有胆汁滞留这个条件。胆管炎性狭窄和胆管畸形容易引起胆汁滞留。导致梗阻的远端胆管内压力升高,胆管扩张,胆流缓慢,对结石的形成有利。此外,结石的形成还有胆汁中的粘蛋白、酸性粘多糖、免疫球蛋白等大分子物质,炎性渗出物,脱落的上皮细胞、细菌、寄生虫、胆汁中的金属离子等参与,较为复杂。结石形成后,产生胆道梗阻,导致炎症的反复发作。最终导致肝实质的萎缩性变化和相应的胆管狭窄,后者通过影响胆流进一步促使结石的形成。长期的慢性炎症刺激还可诱发胆管癌的发生。这些特点使得在肝内胆管结石的治疗中采用肝切除更为必要。自1958年黄志强等首先提出的用肝部分切除治疗肝内胆管结石以来,目前达成共识的肝内胆管结石治疗原则是:①切除病灶,取尽结石;②去除狭窄,解除梗阻;③建立合理、畅通引流。
3.2肝切除治疗肝内胆管结石的手术指征 目前肝内胆管结石病人满足下列条件可行肝切除治疗:①患者的肝储备功能和全身情况能耐受肝叶/段切除术,②有难于取尽的结石合并节段性肝段、肝叶或半肝病变,③有难以解除的梗阻伴有肝段、肝叶胆管狭窄;④肝段、肝叶有明显的肝萎缩和纤维化,合并有肝叶或肝段的胆管梗阻;⑤有难以控制的胆道出血、肝胆管外瘘或胆源性肝脓肿或合并有先天性胆管病变(如Caroli病)等病变而保守治疗效果不佳;⑥肝内胆管疑有癌变。手术时机是患者良好恢复的保证。患者的肝储备功能和全身耐受能力差的,加强围术期营养与保肝支持治疗,改善患者肝功能至B级(Child′s分级)甚至A级后也可手术。但在急性胆管炎症期,肝硬化肝功能损害严重,Child′s分级为C级,凝血机制障碍,全身状况差时的患者均不宜行肝段、肝叶切除术[3]。
3.3手术方式选择 ①单纯左外叶结石而不合并左肝管及横部的狭窄和胆管壁增厚,且不论是否合并肝外叶萎缩,均可行肝左外叶切除术。合并左肝管开口或横部狭窄或胆管壁增厚,尽管左内叶病变较轻,也应行左半肝切除术,因为单纯的左外叶切除会遗留左内叶内的2级和3级胆管的结石,增加术后复发的几率。本组单纯左外叶切除术后仍9例出现结石残留复发现象。随访发现即使取净左内叶结石,但扩张并管壁增厚的胆管会成为胆管癌的好发部位,本组2例分别于术后2年和3年出现肝内胆管细胞癌。②对于右肝管结石,原则上应完全游离右肝,因右肝管位置深,不易显露,同时右肝管结石引起病变肝段萎缩,导致肝脏的“萎缩-肥大综合征”,促使肝门向右上转位,且病变萎缩的肝叶与膈肌、腹后壁及下腔静脉等处往往形成紧密粘连,使手术游离、显露极为困难,因此常在术中B型超声检查确定手术切除范围后,在入肝血流阻断下行包括病灶在内的右肝叶、段的切除。对于伴有肝功能严重损害等复杂性胆道结石应灵活选择手术方式,不必强调规则性肝切除[4]。③对于左右肝双侧结石,可行左肝和右肝的病灶肝段切除;对于左肝管结石合并右肝管多发性结石,同时合并右肝管狭窄的病例,应在肝左外叶或左半肝切除后,切开狭窄的右肝管,取出结石,经胆管广泛切开整形后,行右肝管或肝门部胆管空肠Roux-en-Y吻合术,并加做皮下盲袢,以便术后使用纤维胆道镜通过盲袢取石。
3.4并发症及其预防 因为肝内胆管结石病程长,出现反复胆道感染常伴有营养不良,肝功能损害和机体免疫力低下,所以术后易出现并发症。术后主要并发症有:
3.4.1 感染是最主要的并发症。如肝断面、膈下、胆道感染、切口感染及肺部感染等。由于此类病程长,炎症反复发作,抗生素使用较多、时间较长易产生耐药致各种感染。
3.4.2 胆道出血是其次出现的并发症。主要原因有:取石时刮勺、取石钳及胆道镜等反复摩擦胆道黏膜,致使胆道黏膜破损糜烂坏死出血。经向胆道内注入过氧化氢溶液后停止,术后没有出现明显胆道出血病例。同时注意以下事项可降低出血机率:①选择适当的手术时机,避免急症期被动手术。通过术前非手术治疗控制胆道感染,对减少术后并发症有着重要意义,重症胆管炎发作治愈或胆道引流后应等待三个月再行肝切除术;②充分游离肝脏,妥善处理肝断面。对断面的血管、胆管应分别结扎或缝扎,避免做大块组织的钳夹或缝扎,肝断面以大网膜覆盖,或纤维蛋白胶、化学胶封闭;③开腹前预防性使用抗生素,术后有感染迹象时使用针对胆道细菌有效的抗生素;④术中注意保护切口,关腹前仔细检查有无胆漏,并用大量生理盐水冲洗腹腔,放置双腔管引流,术后持续低负压吸引,保证引流通畅,可有效减少术后腹腔内渗液的积聚和感染[5]。
3.4.3 胆瘘。主要原因是:肝断面胆管遗漏结扎或缝扎,或结扎线脱落,胆道引流不通畅。
3.4.4 肝功能衰竭。因为切除的肝脏比例不当,使剩余的肝脏无法满足机体需要从而导致肝功能衰竭。笔者结合患者资料以及文献资料发现以下措施能减少肝切除并发症的发生:(1)选择适当的手术时机:肝内结石合并胆道感染者不宜在急性期切肝。可先待炎症消退后1个月,最好3个月后再行肝切除术。(2)充分了解患者胆道有无解剖变异,术前应仔细分析胆道影像学资料,以避免术中误伤胆管。(3)术中全面结扎肝断面的管道,彻底止血。注意以上事项,笔者认为不少术后并发症还是可以避免的[6]。
综上所述,肝切除治疗肝内胆管结石是有效、彻底和较安全的手术方式,建议全面推广。

