上海浦东新区全科医生家庭责任制认同度的实证研究
张 波
浦东新区行政学院 上海 201210
·基层卫生·
上海浦东新区全科医生家庭责任制认同度的实证研究
张 波❋
浦东新区行政学院 上海 201210
目的:研究浦东全科医生家庭责任制度的认同度及影响因素,为家庭医生制度的进一步推广提供可行性建议。方法:对浦东试点街镇的597例患者和120名医生就全科医生的认同参与情况进行问卷调查。结果:患者和医生对全科医生家庭职责制的认同度普遍不高,仅有50.4%的医生和78.5%的患者支持全科医生制度的推行。全科医生对报酬收入(6.1%)、奖惩制度(16.8%)、福利保障(19.1%)满意度较低,但对领导素质、人际关系和单位管理状况等满意度普遍较高。结论:浦东全科医生的社会认同度、职业认同度明显较低,需要加强舆论宣传引导力度、加大相关配套政策支持力度、加强人才队伍建设和提升全科医生的服务能力,这是进一步推广全科医生责任制的关键和有力保障。
全科医生;家庭责任制;认同度;浦东
全科医生家庭责任制,又称家庭医生制,是指以家庭医疗保健服务为主要内容,提供个性化的预防、保健、治疗、康复、健康教育的服务和指导,使病患足不出户就能解决日常健康问题和保健需求,并得到家庭治疗和家庭康复护理等服务的社区医疗制度。目前,全球已有超过50多个国家和地区建立了家庭医生制度。[1]作为医疗改革试点重要举措,上海市早在2003年就在浦东、静安等5个区开始探索以“全科团队”开展社区卫生服务,截至2010年10月,全市已有74家社区卫生服务中心(包括199个社区卫生服务站和285个卫生室)参加家庭医生制度试点。浦东作为家庭医生制度试点区之一,为切实推动该制度的试点工作,2010年10月,《浦东新区人民政府办公室转发区卫生局等三部门制订的浦东新区关于推进全科医师家庭责任制试点工作的实施意见的通知》(浦府办〔2010〕78号)发布,同时浦东新区卫生局制定了《关于浦东新区全科医生家庭责任制服务模式实施方案》,明确要求探索以家庭医生制度为基础的社区卫生服务新模式;进一步健全以全科团队为基础的社区卫生服务模式,建立家庭医生制度,加强对社区居民的健康管理;逐步实施家庭医生首诊、定点医疗和转诊制度,使家庭医生逐步成为居民健康的守护人。截至2012年底,全区内全科医生共签约社区居民159.98万人,78.84万户,建立健康档案341.13万份,预约门诊23.65万人次,健康诊断134.18万人次,健康教育172.32万人次,上门服务28.89万次,电话咨询39.52万人次,双向转诊5.52万人次,全区1 459名医生参与了全科医师家庭责任制工作,其中,全科医生781名、乡村医生678名。本研究以浦东新区为例,对全科医生制度的认同现状进行分析,发现问题并提出对策建议,希冀能为上海乃至全国制定引进和稳定全科医生的政策提供参考。
1 资料与方法
本研究主要从被调查者的基本情况、满意度、认知度、参与度、职业认同度等方面对浦东新区6个试点机构的患者和全科医生进行了调查。患者层面:采用分层随机抽样方法随机抽取了597例患者进行问卷调查;医生层面:从家庭医生中随机抽取了120名医生进行问卷调查;医疗机构管理部门:集中所有试点机构管理人员就全科医生推进情况采用座谈会的方式进行半结构式访谈。本次调查发放问卷720份,回收717份,其中有效问卷717份,有效率为99.5%,经过统一审核,统一编号并建立数据库,利用SPSS18.0进行统计分析。
2 结果
2.1 调查对象基本情况
参加本次调查的患者共有597名,其中男性250名(占41.9%),女性347名(占58.1%);年龄主要集中在中老年患者,60岁以上332人(占55.6%),45~60岁183人(占30.5%),45岁以下84人(仅占13.9%);城区297名(占49.7%),城郊结合部200名(占33.5%),农村地区100名(占16.8%)。本次调查的区域涵盖了浦东的市区、郊区以及城乡结合部,能够较好地代表整个浦东新区家庭医生制度的情况。
本次被调查的120名家庭医生中,男性和女性分别为53名(占44.2%)和67名(占55.8%);35岁及以下人群占44.2%,35~50岁占42.5%,50岁以上占13.3%;70.8%的医生有大学本科学历;67.5%的医生从事社区卫生工作的年限超过10年;69.2%的医生拥有中级职称,30%为初级职称,0.8%无职称,无高级职称人员(表1)。
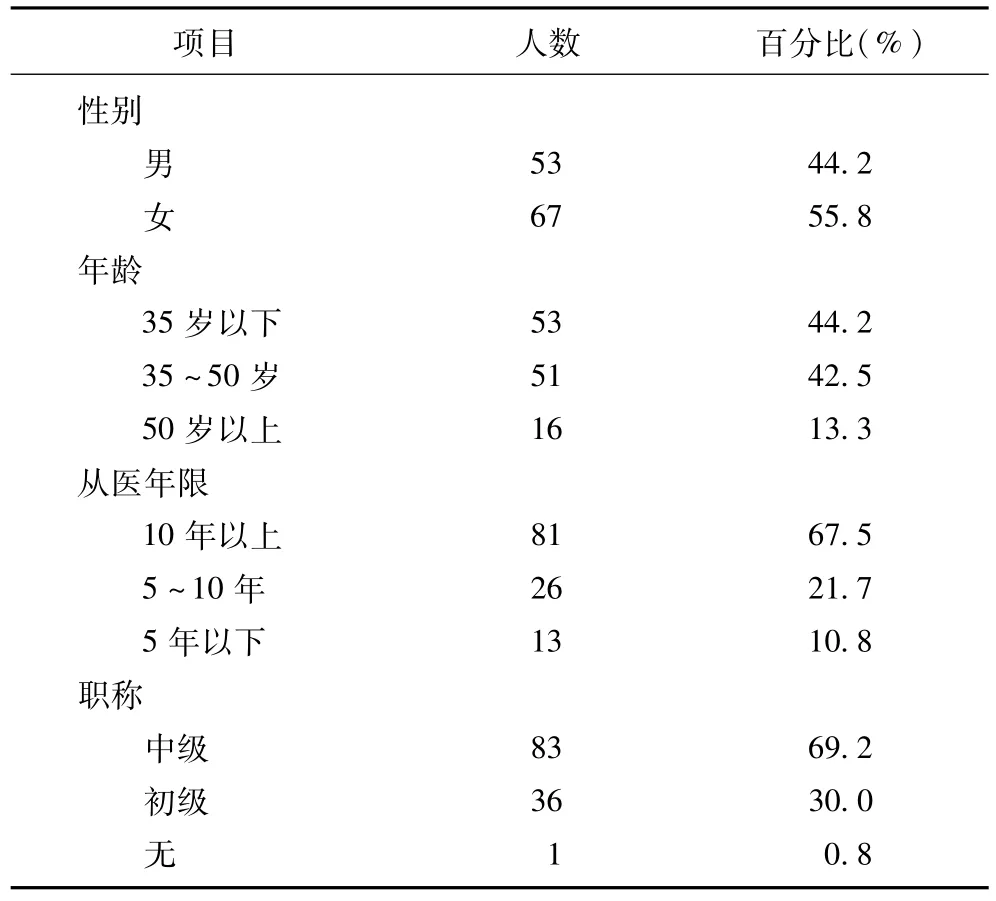
表1 被调查医生的基本情况(N=120)
2.2 家庭医生责任制的认知度
2.2.1 家庭医生责任制的知晓度
在患者方面,85.7%的患者听说过社区卫生服务中心家庭医生制服务,但仍有14.3%的患者回答没有听说过;81.5%的患者知道所在社区卫生服务中心正在开展家庭医生制服务,18.5%的患者仍然表示不知道;77.9%的患者接受过关于家庭医生制服务的宣传。在医生方面,34.5%的医生对本地区实施家庭医生制的具体内容很了解,49.6%表示比较了解,16.0%的医生表示一般或者不太了解。
2.2.2 家庭医生定点首诊制的必要性
对于家庭医生定点首诊制的必要性,28.3%的医生认为在以家庭医生为核心的社区卫生服务中心,定点首诊制很有必要,43.3%认为较有必要;60.8%的医生认为居民不接受社区定点首诊制的主要原因是“影响自由选择度”,分别有25.0%和13.3%的医生回答主要原因是“担心延误治疗”和“担心误诊”。从患者来看,62.7%的患者表示可以接受社区卫生服务中心定点首诊制,13.5%的患者表示不能接受;与限制签约因素的相似之处在于,对社区定点首诊制,39.6%的患者担心“影响自由选择度”,23.0%的患者“担心影响治疗”,另有19.8%的患者“担心误诊”。
2.3 家庭医生的职业认同度
医生对家庭医生制度的态度分歧较大,50.4%表示期盼家庭医生制的实施,36.1%表示无所谓,13.4%表示不感兴趣。从社会地位的自评可以看出,家庭医生对自己的职业地位评判较低,近60%的家庭医生自评其社会地位(以100分计算)在50分以下,自评60分以下的人群共占总调查人群的73%。这主要是因为家庭医生对全科医生的报酬收入、奖惩制度、福利保障满意度较低,其满意或基本满意的比例分别为6.8%、16.1%和19.5%,不太满意或者很不满意的比例分别为56.8%、26.3%和29.6%。但是,对领导素质、人际关系和单位管理状况等涉及单位管理和人际的因素,医生的满意度普遍较高,对该三项表示满意或基本满意的家庭医生分别占到78.6%、67.0%和58.1%。作为社区家庭医生,他们对职业声誉和社会地位、职称晋升和培训机会的满意度相对较低,满意或基本满意的人群占到20%~30%,一半左右的调查对象对此三项表示满意度一般(表2)。
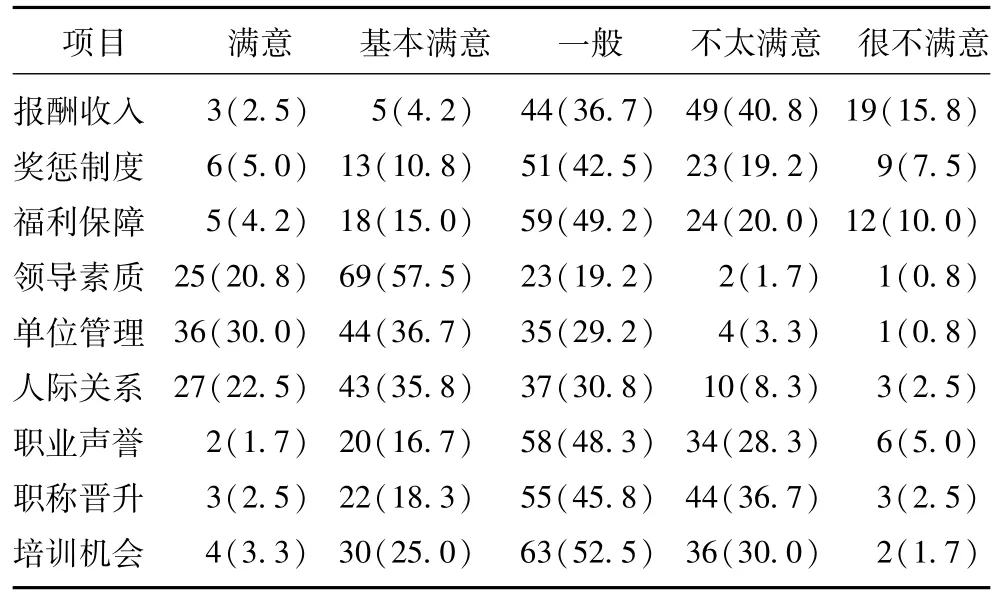
表2 全科医生满意度调查情况(n,%)
2.4 家庭医生责任制的参与度
在患者和医生所反映的对家庭医生制度的认同情况来看,二者出现了分歧。从医生角度,46.1%的医生认为居民的认同和参与度很好或较好,39.3%的医生认为一般,14.6%的医生认为居民的认同和参与度较差或很差。在患者表达与全科医生签约意愿中显示,78.5%的患者表示愿意,4.7%的患者表示不愿意,16.8%的患者表示无所谓。同时,在接受调查的患者中,60.7%的患者已经选择与所在社区卫生服务中心的一名全科医生签约,让其成为自己的家庭医生,尚有18%的调查对象愿意签约但尚未签约。这还反映在对于实施家庭医生制前后,医生所在社区卫生服务中心是否发生了变化,26.1%的医生回答发生了明显变化,63.9%的医生认为变化不明显。在具体与全科医生签约方面,还是有部分患者表达了担心,调查显示,40.1%的患者最担心的是“就医只能在社区”,另外,分别有17.4%和12.4%的患者“不清楚能够获得那些好处”或者担心签约后“只能看签约医生”。当问及家庭医生其在工作中与居民签约的障碍情况时,超过一半(56.1%)的医生认为签约存在障碍因素。40.0%的被调查家庭医生认为,居民不愿意签约的主要原因为“担心将来就医只能在社区”,30.8%的医生认为“不清楚能够获得那些好处”,另有21.7%的医生认为,居民不愿意签约的主要原因还是“对社区家庭医生不信任”。这与对患者的调查结果基本一致。
2.5 家庭医生责任制的满意度
在已经签约的人群中,当被问及患者对家庭医生提供服务的满意度情况时,调查对象对家庭医生所提供各项服务的满意度较高。对于现在已经普遍覆盖的建立健康档案、健康指导与健康干预方面,超过80%的患者对于家庭医生所提供的服务非常满意或基本满意,不满意的患者仅占1%左右。对于覆盖80%左右签约人群的预约就诊、电话(网络)健康问题咨询、个性化的健康管理方面,也有70%的患者表示很满意或者基本满意,不满意的患者仅占1%左右。对于仅有40%~50%签约对象接受过的上门服务、家庭病床服务、上转至上级医疗机构、下转回社区卫生服务中心等,有30%左右的调查对象表示非常满意或基本满意。
3 讨论
3.1 全科医生的社会认同度、职业认同度明显较低
在美国,全科医生占所有医生的30%[2],而目前浦东全科医生的比例远低于此水平,数量上的不足以及水平上的差距,使得人们的就医选择仍倾向于大医院,全科医生被看成是比专科医生低级的意思,甚至沦为“只会开药的医生”[3]。居民对全科医生的认知明显影响到社会认同度,这主要是因为:一是全科医生家庭责任制度的宣传不够,仍有部分居民没听说过或不了解此制度;二是居民对家庭医生制的认知存在偏差,部分居民不愿意与家庭医生进行签约,主要的原因是担心签约后“就医只能在社区”,其次就是患者“不清楚能够获得那些好处”或者担心“只能看签约医生”;三是居民对社区医生信任度不高,特别是在职人员、白领阶层等,对全科医生责任制的服务模式缺乏吸引力,对社区全科医生的诊疗技术缺乏信心,看病还是首选大医院。同时,社会的较低评价也导致了全科医生自身的认同度不够。现行的绩效考核机制不能调动全科医生的积极性,而在家庭医生制度下,全科医生的工作压力增加,但与之对应的报酬收入、奖惩制度、福利保障未相应配套,导致家庭医生的满意度不高,工作的积极性未能完全调动,与家庭医生制度建设相对应的支付方式改革也未能实现,现行的按项目付费不能调动医生的工作积极性。特别是在个人职业发展上,不少人感觉看不到前景,这种情绪也影响到医学学生就业时的选择,大部分医学学生并未把全科医生作为就业方向,而是把其作为暂时就业选择,从而导致全科医生与专科医生在人才水平方面存在差距,影响到社会对全科医生的整体评价。
3.2 在家庭医生制参与评价方面,患者和医生之间具有明显的差异
从患者方面,大部分(78.5%)都表达了与全科医生签约的意愿,这不仅是居民对全科医生制度的认可和支持,而且也是该制度能够得到广泛推广的重要保证。而医生方面认为,浦东目前仅有半数居民(46.1%)较好地认同和参与了全科医生制度,仅有14.6%的受访居民较差。从本质上来看,二者之间的差异实质上是患者与医生的制度期待不同的表现。从制度设计和宣传方面,家庭医生制确实有着很多的优越性,比如预约就诊、健康咨询、个性化的健康管理等,这使得患者对家庭医生的期待较高。在制度试点过程中,新区政府对家庭医生严格的监督和管理使得社区卫生服务获得了社区居民的广泛认可,这一点在调查结果中得到了证明,患者对家庭医生制度普遍感到满意,家庭医生制度整体社会评价高。但是在制度执行过程中,患者对家庭医生制仍表达了担忧,比如“就医只能在社区”、“只能看签约医生”等。从服务提供者来看,由于全科医生制度本身在职业晋升、社会地位、福利待遇、保障等方面都存在缺陷,全科医生对家庭医生制本身认同度偏低,在服务过程中,这种情绪很大程度上影响着对患者参与度的评价和服务质量,这很大程度上阻碍着全科医生制度的广泛推广。
4 建议
4.1 注重社会舆论引导,加大对全科医生责任制的宣传力度
媒体的正面宣传不仅能够使得医学生及其家属正确看待社区全科医生的价值,而且也能够帮助社区卫生服务机构及全科医生拉近与居民的距离,赢得社会认可,提升社会地位,满足获得尊重的需求。[4]所以,政府相关部门应鼓励大众媒体、社区等渠道大力宣传发展全科医生的重要性以及在改善人民健康中的重要作用,使得社会对全科医生职业给予充分的认同和尊重[5],从而进一步让医患双方改变传统的就诊思维与传统的医疗观念。只有获得了全社会各方面的认同,扫除了大家思想上的种种顾虑,才能最终取得实效。
4.2 加强对全科医生家庭责任制度和相关配套制度的细化和落实
一是以推广“全科医生家庭责任制”为契机,由政府主导,卫生局牵头,理顺管理机制,建立定期或不定期的协调例会机制,促进推广工作的健康发展。二是提高全科医生的工资标准,完善绩效工资改革制度。现在全科医生面临着工作量大、待遇不高、社会地位低、业务提高难、职业成长空间小等问题,提升工资标准,既是对全科医生地位的肯定,也是留住人才的有力保障。三是建立顺畅的职位晋升机制,很多年轻的医学生愿意到大医院或专科医生,就是专科医生具有明确的职位晋升标准,但是由于全科医生处于发展初期,浦东在全科医生职业注册和资格认证执行中亟需完善,应根据新出台的《国务院关于建立全科医生制度的指导意见》(〔2011〕23号)中的要求,尽快完善全科医生资格认证和注册制度,尤其要做好培养模式转换阶段的全科资格认证和注册工作。
4.3 加大职业培训和人才引进力度,加强家庭医生人才队伍建设
建立一支高素质、专业化的全科医生队伍是浦东进一步推动全科医生家庭责任制非常重要的方面。从国际经验来看,正规医疗院校通过“5+3模式”[6-7]培养出来的全科医生是最理想的,但对于迫在眉睫的全面推广工作,难以短时间内解决这一问题。因此一是建议要立足于现有的医务人力资源,动员、鼓励现有的专科医生深造转岗,并必须从形式、内容和要求上规范转岗培训,实行统一考核,确保转岗培训人员的质量。[8]二是继续加大对全科医生的引进。考虑到上海的房价水平、生活成本等因素,在引进全科医生过程中不仅需要提高待遇标准,增强岗位的直接吸引力,而且需要从人才的配套来考虑,比如说户口、过渡房等。三是突破当前对乡村医生的政策规定,加强对这支队伍的专业培训和考核,把考核合格的乡村医生转化为全科医生,从而尽快建立起全科医生专业队伍。
4.4 各级医疗机构要相互协同,致力于提升卫生服务中心的服务能力与水平
要增强居民对社区卫生服务中心的认同,要居民有病先到卫生服务中心就诊,有病先与签约医生联系,就要增强服务中心的服务能力与水平,除了丰富药品种类,提高全科医生的业务水平外,还要进一步理顺机制,简化流程,为居民就诊提供便利、实惠。其中,在双向转诊上对卫生服务中心要有更强有力的政策支持,二、三级医院要能为卫生服务中心确有需要的病人提供更多转诊的优惠,比如提供转诊绿色通道,对来自卫生服务中心的转诊病人优先接诊,以切实提升卫生服务中心的服务能力与水平。“全科医生家庭责任制”的生命力在于其医疗服务水平,如果社区居民能感受到“全科医生家庭责任制”服务的实惠和好处,社区卫生服务中心在社区居民中的地位才能得到真正的提升,居民患病自然会首先到社区卫生服务中心就诊,“看病难、看病贵”的问题自然也就能迎刃而解了。
[1]任伟,姚岚,冯友梅.国内外全科医生制度现状及启示[J].中国公共卫生,2012,28(4):509-510.
[2]谭文学,王文局.对我国全科医学发展现状的探析与思考[J].中外医疗,2011(16):138.
[3]杨静,鲍勇.上海市全科医生培养可持续发展的关键问题[J].上海交通大学学报:医学版,2012,32(10): 1364-1367,1372.
[4]周杨,王碧华.社区卫生服务机构引进及稳定全科医生的现状分析[J].中国全科医生,2010,13(7):697-700.
[5]刘壮志,李毅.中国21世纪全科医学教育发展趋势[J].医学与社会,2006,19(1):42-43.
[6]张立威,王家骥.高等医学院校开展全科医学教育的SWOT分析[J].实用全科医学,2008,6(4):380-381.
[7]蒋已兰,周启良,任四兰.论全科医生的职业教育与培养[J].中华全科医学,2008,6(11):1101-1102.
GPs fam ily responsibility system in Pudong New Area of Shanghai:An empirical study
ZHANG Bo
Pudong Administration Institute,Shanghai201210,China
Objective:To study the identification and influencing factors of the GPs Family Responsibility System in Pudong New Area of Shanghai,and to suggest feasible ways of further popularizing the system.Methods:597 patients in Pudong pilot streets/towns and 120 doctors in the GPs Family Responsibility System were surveyed by questionnaire.Results:Recognition of the GPs Family Responsibility System was not high.Only 50.4%of doctors and 78.5%of patients supported the system.In terms of income,the satisfaction level was 6.1%;in terms of rewards and punishments,the satisfaction level was 16.8%;and in terms of social security,the satisfaction levelwas 19.1%.These are relatively low satisfaction levels.However,GPsweremore satisfied with the quality of leadership,interpersonal relationships,and management.Conclusion:The Pudong GPs social and occupation identification degree was low.Propaganda and relevant supporting policies need to be strengthened,and a talented team needs to be established.The ability of GPs to provide service also needs to be improved.
General practitioners;Family responsibility system;Identification;Pudong New Area
R197
A
10.3969/j.issn.1674-2982.2013.08.010
2013-04-21
2013-07-15
(编辑 薛 云)
国家社会科学基金重点项目(09ASH002);上海市委党校系统课题(12S&DX051)
张波,男(1986年—),主要研究方向为社会福利学、社会工作。E-mail:s_zhangyue@163.com
——评《提升当代社会主流意识形态认同度研究》

