肝硬化失代偿期患者病因分析及其常见并发症的发生与病因的关系
戴静毅 徐肇元
(昆明市第三人民医院,云南 昆明 650041)
肝硬化是由不同病因引起的慢性、进行性、弥漫性肝病,晚期出现肝功能衰竭、门静脉高压及多种并发症,是严重和不可逆的肝脏疾病,在我国是消化系统常见病,并发症多,病死率高[1]。肝硬化患者出现肝性脑病、上消化道出血、自发性腹膜炎、肝肾综合征等并发症时往往意味着病情危重,我们以入选的249例肝硬化失代偿期患者为研究对象,记录患者入院时并发症发生情况及发生数量等,并随访患者病情变化,按照入院之日起3个月是否存活分为存活组及死亡组,观察肝硬化失代偿期患者常见并发症的发生与其短期预后的关系。
1 资料与方法
1.1 研究对象
参照2000年9月西安第十次全国传染病与寄生虫病学术会议修订的病毒性肝炎防治方案中的失代偿期肝硬化诊断标准确诊为“肝硬化失代偿期”的住院患者。
1.2 研究方法
收集2003年7月至2010年6月期间在昆明医学院第一附属医院及昆明市第三人民医院住院诊断为肝硬化失代偿期患者,确诊共249例,记录患者病因类型,入院时并发症发生情况及发生数量,按照入院之日起3个月是否存活分为存活组及死亡组,观察肝硬化失代偿期患者常见并发症的发生与其短期预后的关系。
1.3 统计学方法
使用SPSS17.0软件包进行统计学分析。使用SPSS17.0软件包进行统计学分析。计数资料采用χ2检验,两变量的相关性分析用Spearman等级相关检验,检验水准α=0.05。
2 结 果
2.1 249例肝硬化失代偿期患者病因分类
乙型肝炎病毒(Hepatitis B Virus,HBV)感染为134例(53.8%)、丙型肝炎病毒(Hepatitis C Virus,HCV)感染为21例(8.4%),酒精性肝炎20例(8.0% ),重叠感染(包括乙型肝炎+丙型肝炎、乙型肝炎+酒精性肝炎、丙型肝炎+酒精性肝炎)28例(11.2%),自身免疫性肝病23例(9.2 %),不明原因23例(9.2 %)。
2.2 并发症与患者预后的关系
以三个月时间点的生存情况分组,肝硬化失代偿患者入院时严重并发症的发生率死亡组高于生存组,均有统计学差异(P<0.001),提示并发症是反映预后的重要指标(表1)。
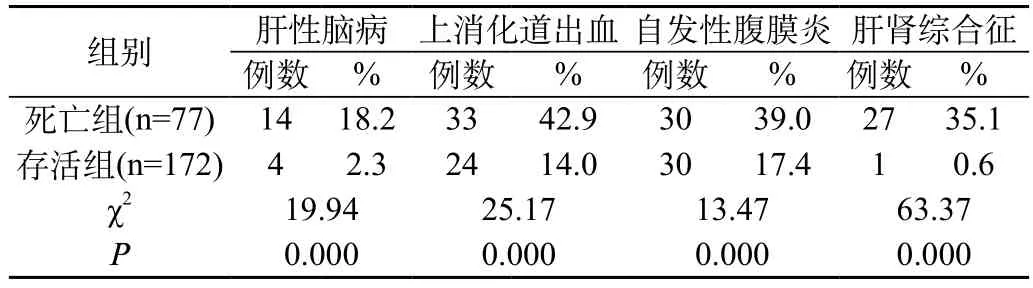
表1 死亡组与存活组并发症发生率比较
并发症同时存在的数量与生存情况有相关性(P<0.001),相关系数r=0.569,并发症数量与生存情况呈正相关性,可以认为患者并发症的数量越多,死亡的危险性越高(表2)。
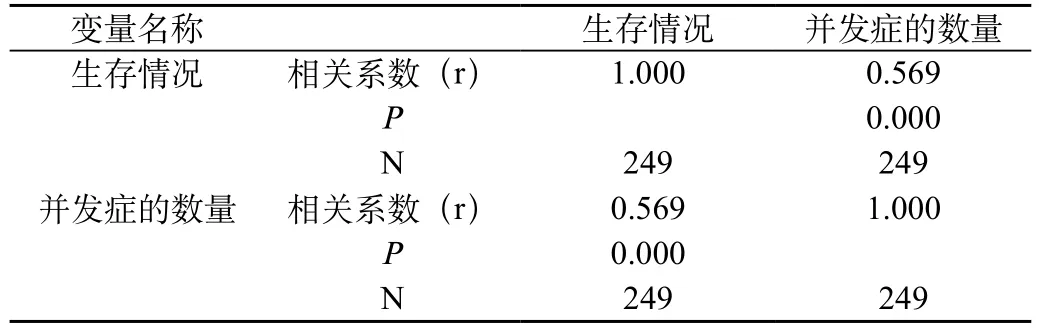
表2 并发症的数量与生存情况的关系
3 讨 论
病因学组成:本次研究中乙型肝炎后肝硬化占53.8%,这与我国的乙型肝炎病毒高感染率有关,乙型肝炎病毒感染为我国最主要的肝硬化原因。据2002年全国乙型肝炎血清流行病学调查,我国慢性乙型肝炎约为2000万~3000万例[2],而慢性乙型肝炎患者发展为肝硬化的年发生率估计为2.1%[3]。而在西方国家有统计显示酒精性肝硬化占主要比例,这与西方国家的饮食等生活习惯有关,本次研究中酒精性肝硬化占了8.0%,与文献报道我国酒精性肝硬化5%~10%[4]一致,近几年随着我国经济水平的改善和国人饮酒等生活习惯的西方化,人均饮酒量的增加,酒精性肝硬化发病率逐渐升高[5],但较西方国家相比仍占少数。既往研究对丙型肝炎关注较少,本次研究中丙型肝炎后肝硬化患者占8.4%,较丁慧俊等[6]报道分析599例肝硬化患者病原学资料中的18例(3.23%),比例偏高,考虑本次研究对象为边疆区域患者,该地区吸食毒品导致丙型肝炎感染者较其他地区相对较多。
严重并发症对失代偿期肝硬化患者预后的影响:本研究观察到:死亡组患者严重并发症的发生率明显多于生存组,提示并发症是反映预后的重要指标。生存情况与并发症的数量有相关性(P<0.001),相关系数r=0.569,可以认为患者出现并发症的数量越多,死亡的危险性越高。Huo[7]等的研究认为,出现并发症的肝硬化患者,其随时间的生存率要显著低于无并发症者,本次研究与 Huo等的研究结论基本一致。因此在临床工作中我们应更为重视入院时患者严重并发症出现的早期迹象,警惕可能带来的严重后果,积极防止和控制肝性脑病、上消化道出血、自发性腹膜炎、肝肾综合征等并发症,以降低肝炎肝硬化患者病死率。
[1]王吉耀.内科学[M].北京:人民卫生出版社,2004: 485.
[2]秦成勇,韩国庆.我国乙型肝炎的发病现状及治疗进展[J].医学研究杂志,2007,36(1): 22-24.
[3]Liaw YF,Tai DI,Ghu CW,et al.The development of cirrhosis in patients with chronic type B hepatitis: a prospective study [J].Hepatology,1988,8(3): 493-496.
[4]Lisa MF,Michael RL.Predicting the prognosis of chronic liver disease:An evolution from Child to MELD [J].Hepatology,2001,33(2):473-475.
[5]孙刚,陶红军.719例肝硬化病因分析[J].临床消化病杂志,2002,14(5): 207-209.
[6]丁慧俊,孙剑,陈永鹏,等.肝硬化病原学分析和乙肝肝硬化中HBeAg阳性与阴性患者的临床特点比较[J].实用医学杂志,2008,24(8):1324-1326.
[7]Huo TI,Lin HC,Wu JC,et al.Limitation of the model for end-stake liver disease for outcome prediction in patents with cirrhosisrelated complications [J].Clin Transplant,2006,20(2):188-194.

