200例宫颈细胞学ASC-US诊断的形态学分析
林 宁,王丽娟,石 慧,蔡瑞芬,袁新华,李 瑛,吴玉璘,潘 丽
(江苏省生殖健康检验中心·江苏省计划生育科学技术研究所,江苏 南京210036)
宫颈脱落细胞学检查作为宫颈癌的筛查方法已有50多年的历史,它的运用明显降低了宫颈癌的发病率和死亡率。性质未定的非典型鳞状细胞(atypical squamous cell of undetermined significance,ASC-US)是最常见的一种宫颈细胞学异常。ASCUS可以是良性反应性改变,也可能有潜在的癌前病变甚至宫颈癌[1]。ASC-US是鳞状上皮内病变(squamous intraepithelial lesion,SIL)存在和发生的高风险因素,ASC-US的随访中约有10%-60%的SIL,应引起临床医师的重视并做相应的处理[2-6]。尽管 ASC-US的诊断是TBS(The Bethesda System)诊断系统中的难点,仍应尽可能进一步定性[7],明确诊断。因此,我们对组织学检查后的ASC-US细胞学涂片进行回顾性阅片,并对涂片中异常细胞的具体形态特征进行分析。
1 材料和方法
1.1 研究对象
参加江苏省已婚妇女宫颈癌筛查项目的65岁以下已婚妇女,细胞学诊断为ASC-US并建议临床活检的病例200例为研究对象。
1.2 研究方法
1.2.1 细胞学标本采集与处理 采用一次性宫颈刷采集子宫颈外口及宫颈管的脱落细胞,直接涂片95%乙醇固定,经巴氏染色后[8],进行镜下观察。
1.2.2 细胞学诊断标准 依据2001年第2版的美国国际癌症协会的TBS分级报告系统。ASC-US的诊断标准:(1)细胞核增大是正常中层细胞核的2.5~3倍,核浆比例轻度增大。(2)可能有细胞核形态改变或有双核。(3)核染色质轻度增加,但仍均匀分布,无颗粒样改变。(4)细胞核外形通常光滑、规则,有时可稍不规则。一般年龄在30岁以上,涂片中细胞异常达上皮内病变,但数量较少者可以报告ASC-US,同时建议临床进行组织学活检处理。
1.2.3 组织病理学检查 通过宫颈碘染色多点取样进行组织病理学诊断。组织病理学诊断包括:正常或炎症、宫颈上皮内瘤样病变I型(cervical intraepithelial neoplasia I,CINⅠ)、宫颈上皮内瘤样病变Ⅱ型(CINⅡ)、宫颈上皮内瘤样病变Ⅲ型(CINⅢ)、早期浸润癌。
1.2.4 宫颈细胞学涂片进行回顾性阅片 对200例细胞学诊断为ASC-US并建议组织学活检病例的细胞学涂片进行回顾性阅片,就其中异常细胞的细胞排列方式、细胞核形态、细胞核染色质的分布和细胞形态、细胞的层次进行观察。
2 结果
2.1 组织病理检查
200例细胞学诊断为ASC-US并组织活检,组织病理学结果:炎症94例(47.0%),CIN I级60例(30.0%),CIN II级29例(14.5%),CIN Ⅲ级16例(8.0%),鳞状细胞癌1例(0.5%)。
2.2 细胞学涂片中细胞层次及形状
在组织学诊断为炎症和CINI对象的细胞涂片中,异常细胞主要为较大的表层细胞,分别占到86.50%、70.99%;形 状 以 多 边 形 为 主 分 别 占72.89%、79.70%;而组织学诊断为CINⅡ和CINⅢ对象的细胞涂片中,异常细胞主要为中等大小的中层细胞,分别占53.04%、60.22%,其中CINⅢ的较小外底层细胞也占22.27%,形状以不规则形态多见占51.28%(见表1、表2)。

表1 不同类别组织学诊断对象ASC-US细胞学涂片细胞层次观察结果(%)

表2 不同类别组织学诊断对象ASC-US细胞学涂片细胞形态变化观察结果(%)
2.3 细胞学涂片中细胞排列方式
组织学诊断为炎症对象的细胞学涂片中异常细胞79.34%为单个散在;组织学诊断为CIN I和CINⅡ对象的细胞学涂片中异常细胞为单个散在和片状排列平均分布,而组织学诊断为CINⅢ的涂片中异常细胞多为片状排列占68.48%(见表3、图1)。
2.4 细胞学涂片中细胞核变化
组织学诊断为炎症、CIN I和CINⅡ对象的的细胞学涂片中异常细胞核多为圆形或卵圆形,其中组织学诊断为CINⅡ的细胞学涂片中异常细胞核大于正常中层细胞核3倍的细胞也较多见,占42.06%;组织学诊断为CINⅢ对象的细胞学涂片中异常细胞核不规则形态明显多见19.64%。(见表4、图2)。

表3 不同类别组织学诊断对象ASC-US细胞学涂片细胞排列方式观察结果(%)
2.5 细胞学涂片中染色质的形态变化
组织学诊断为炎症、CIN I对象的的细胞学涂片中细胞核染色质以均匀细颗粒分布多见各占51.41%、52.18%,CIN Ⅱ对象的的细胞学涂片中核染色质不均匀细颗粒占53.66%;组织学诊断为CINⅢ对象的的细胞学涂片中的细胞核染色质以不均匀细颗粒多见,但粗颗粒明显多见,其中不均匀粗颗粒为5.03%;(见表5、图3)。

表4 不同类别组织学诊断对象ASC-US细胞学涂片细胞核形态观察结果(%)

图1 细胞的排列方式
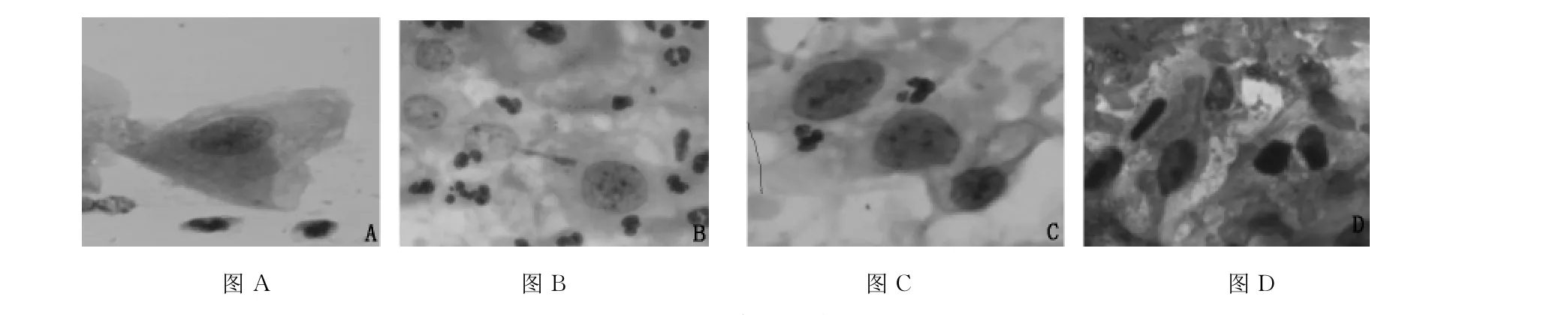
图2 细胞核形态

图3 细胞核染色质分布及形态

表5 不同类别组织学诊断对象ASC-US细胞学涂片细胞核染色质分布及形态(%)
3 讨论
ASC-US指提示为鳞状上皮内病变的细胞改变,但从质量和数量上又不足以做出明确判断,它可以是增生活跃的良性改变或潜在恶性病变。一般年龄在30岁以上,涂片中细胞异常程度达上皮内病变,但数量较少者可以报告ASC-US,同时建议临床进行组织学活检处理。然而作为细胞病理学质控的一项重要指标,在TBS修改版(2001)中ASC—US有了明确的定义,它的诊断比例一般不超过筛查病例总数的5%或不超过鳞状上皮病变的2~3倍[9],但在日常的细胞学筛查工作中常常会遇到难以给出准确诊断的困惑,因此我们对初筛中诊断为ASCUS并建议组织学活检的涂片结合组织病理学结果进行回顾性阅片,对涂片中异常细胞的形态观察,在ASC-US或其他诊断时,进一步判断:首先判断异常细胞的层次和形状、排列方式,然后观察异常细胞核的大小、细胞核的形态和染色质的粗细及分布是否均匀,最后再观察有无多核及是否裸核。
从结果中可见有16例ASC-US被组织学证实为CINⅢ的病例,经回顾性重新阅读细胞学涂片发现涂片中16.35%的异常细胞出现细胞核形态的不规则变化、可见到圆角的形成,而且有5.03%的异常细胞核可见分布不均匀的粗颗粒,细胞的排列和细胞的不规则外形所占比例也比较高,可以判读为ASC-H (atypical squamous cells,cannot exclude high-grade squamous intraepithelial lesion,ASC-H)甚至 HSIL(high-grade squamous intraepithelial lision,HSIL)。因此,当发现细胞涂片中异常细胞以片状排列超过70%、细胞形态不规则变化超过50%、不规则形状细胞核超过15%、含不均匀粗颗粒染色质超过5%,这时,一般可以根据整张涂片中细胞形态综合判读为ASC-H甚至HSIL。当异常细胞同时以单个散在和片状排列平均分布、15%的细胞核增大超过正常中层细胞核的3倍,细胞形态以多边形多见、不规则细胞核超过5%、染色质呈粗颗粒状超过3%,此时可以综合判读为LSIL(low-grade squamous intraepithelial lision,LSIL)。
通过回顾性重复阅片、观察异常细胞具体的形态学指标、分析涂片中异常细胞形态变化的特征,加深对TBS报告系统的认识,有助于对初步诊断为ASC-US的细胞涂片做出进一步判断。
[1]秦凤金,耿力.子宫颈癌的筛查及进展[J].中国计划生育学杂志,2006,3(125):188.
[2]Wright JD,Rader JS,Davila R,et al.Human papilloma-virus triage for young women with atypical squamous cells of undetermined significance[J].Obstet Gynecol,2006,107(4):822.
[3]潘秦镜,孔令华,沈桂华,等.液基细胞学与HPV检查对宫颈癌筛查的对比[J].肿瘤防治研究,2002,29(4):303.
[4]金 力.子宫颈上皮内瘤变方法的综合评价[J].中国实用妇科与产科杂志,2002,37(3):157.
[5]古扎丽努尔·阿不力孜,地力努尔·吐尔逊,李庭芳.未明确诊断意义的宫颈不典型鳞状细胞患者86例的病理分析[J].中国实用妇科与产科杂志,2005,21(11):677.
[6]赵兴波(主译).Class门诊妇科学[M].北京:人民卫生出版社,2007:88.
[7]张惜阴.实用妇产科学[M].2版.北京:人民卫生出版社,2010:1048.
[8]林 宁,潘 丽,蔡瑞芬,等.宫颈癌筛查中标本质量的评估方法[J].中国妇幼保健,2009,24(33):4691.
[9]黄必飞.8730例宫颈液基细胞学检查结果分析[J].肿瘤学杂志,2009,15(4):338.

