271例抗菌药物不良反应分析
张 敏 方 勇 徐济萍
1.北京航天总医院药剂科,北京 100076;2.山东省立医院药剂科,山东济南 250021
抗菌药物是目前医院(尤其是综合性医院)应用最为广泛的药物,几乎每个临床科室都会用到,因此,不可避免地会出现抗菌药物不合理应用现象,导致不必要的细菌耐药及药物不良反应(adverse drug reaction,ADR),延长患者住院时间及医药资源的浪费。据统计,抗菌药物的ADR一般占各医院上报药物品种的首位[1]。为此,最近几年为促进抗菌药物的合理应用,国家陆续出台了《抗菌药物临床应用指导原则》、《临床应用管理有关问题的通知》、《临床应用专项整治活动》等条例通知。本文收集了山东省立医院2010年上报的ADR中抗菌药物的有关部分共计271例进行总结分析,以期为临床合理应用抗菌药物提供参考,保证患者用药安全。现报道如下:
1 资料与方法
将山东省立医院2010年各临床科室上报的共计271份抗菌药物ADR不良反应报告表输入计算机,根据需要导出Excel表格,用Excel 2003 软件进行描述性回顾性分析。主要内容包括患者基本情况、ADR的临床表现、结果及预后、ADR涉及的抗菌药物种类等。
2 结果
2.1 一般资料情况
271例抗菌药物ADR报表中,男135例,占49.82%,女136例,占50.18%,男女比例为0.99∶1.00,表明性别对抗菌药物ADR的发生无明显影响;年龄最小17 d,最大86岁。年龄段和性别的具体分布情况见表1。
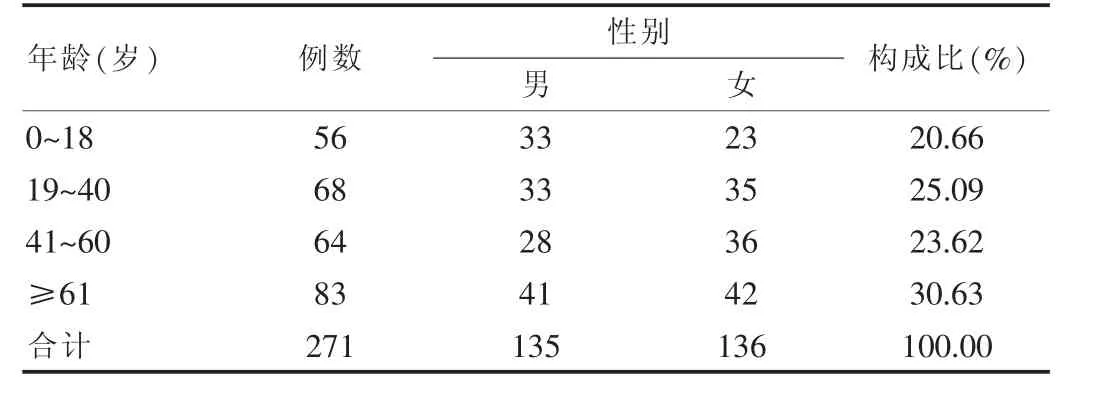
表1 抗菌药物ADR发生的年龄及性别构成情况
2.2 给药途径及联合用药情况
271例发生抗菌药物ADR患者中,静脉给药269例,占99.26%;口服给药2例,占0.74%。分析静脉给药比例高的原因可能与本调查收集的药品ADR报告表主要由住院病房提供相关。调查发现271例患者中,联合用药46例,占16.97%;单一用药225例,占83.03%。
2.3 不良反应程度因果关系评价、分级及处理转归
根据国家药品监督管理局ADR监测中心制定的ADR因果关系判断标准进行评价,271例患者中评定为肯定14例,占5.17%;很可能220例,占81.18%;可能37例,占 13.65%。根据国家药品监督管理局制定的ADR报告表的标准,本组271例患者中,严重ADR 14例,占5.17%;一般ADR 257例,占94.83%。ADR转归结果为痊愈122例,占45.02%;好转149例,占54.98%。
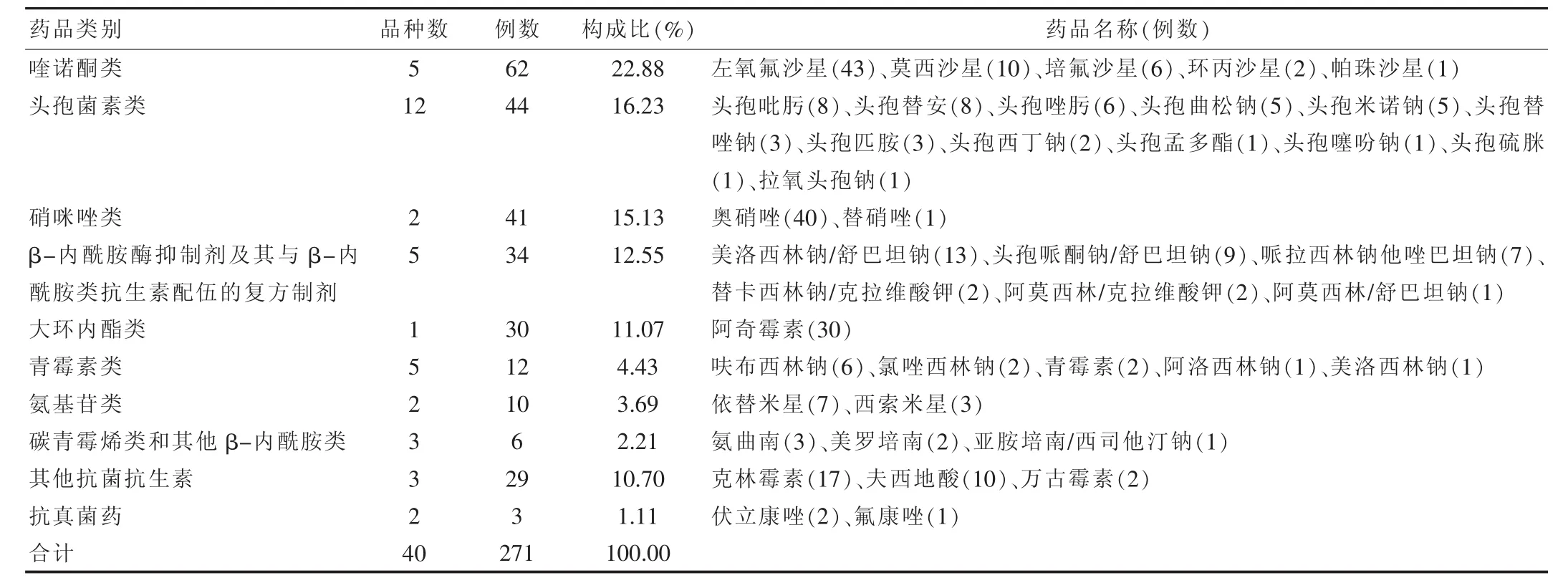
表2 引起ADR的抗菌药物类别及构成情况
2.4 引起不良反应抗菌药物种类及构成情况
按照《新编药物学》(第16 版)对ADR涉及的抗菌药物进行分类[2]。271例报告共涉及10 类41 种药品。在药品类别中喹诺酮类发生ADR比例最高,占22.88%,其次是头孢菌素类和硝咪唑类,分别占16.23%和15.13%。引起ADR的抗菌药物及构成情况具体可见表2。
2.5 引起不良反应的主要药品排序
271例抗菌药物ADR报告表中,引起ADR最多的药物是左氧氟沙星,共43例,占15.87%,其次是奥硝唑和阿奇霉素,分别为40例(14.76)、30例(11.07)。 引起 ADR排序前10 位的药品具体见表3。
2.6 不良反应涉及的器官/系统及临床表现情况
涉及皮肤及附件的ADR 131例,占48.34%;涉及消化系统的ADR 69例,占25.46%。 见表4。
3 讨论
本文报道的271例抗菌药物ADR中,男、女ADR发生的例数基本相同(0.99∶1.00)。从 ADR发生的年龄段看,0~18岁和≥61岁的人群占51.29%,提示未成年人和老人更易出现ADR,用药时需结合他们的生理状态和特点选择合适的抗菌药物品种和剂量,做到个体化用药,并注意ADR监测。
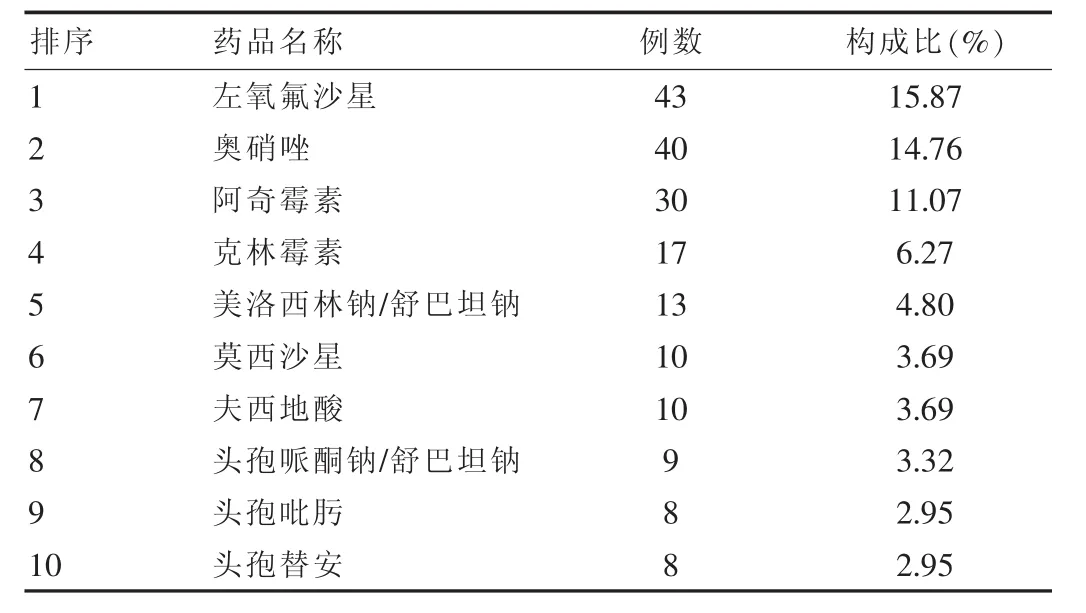
表3 引起ADR排序前10位的药品名称及构成情况
本研究结果显示,引起ADR最多的抗菌药物类别是喹诺酮类抗菌药,该类药物之所以ADR排序占首位,与其在医院的广泛应用有关。喹诺酮类抗菌药因其抗菌谱广、勿需皮试、一般1次/d给药使用方便而得到临床医师和患者的青睐。另外,喹诺酮类抗菌药物在细菌耐药方面也有优势。2009年孙宏莉等[3]对10 所教学医院分离的152 株肺炎链球菌耐药监测显示,青霉素耐药株(PRSP)和青霉素中介株(PISP)分别占2.6%和25.0%,因与β-内酰胺类存在交叉耐药,二代头孢菌素类对所有肺炎链球菌的敏感率低于50.0%,而左氧氟沙星和莫西沙星的敏感率分别为98.0%和100.0%。2010年王传清等[4]对国内不同地区14 所医院1 838 株链球菌属耐药性监测显示,儿童及青少年患者肺炎链球菌中青霉素不敏感株(PRSP和PISP)的检出率分别是17.4%和13.7%;肺炎链球菌、β溶血性链球菌和α溶血性链球菌群对红霉素、克林霉素耐药率大多超过50%,而对左氧氟沙星、莫西沙星等保持较高的敏感性。以前对肺炎支原体等非典型病原菌有特效的大环内酯类抗菌药物,近几年报道显示,其耐药率也在不断上升。有文献报道,2009年在我国北京、上海两家医院,儿童呼吸道感染患者中肺炎支原体对该类药物的耐药率已经超过80%[5-6];成人肺炎支原体对大环内酯类的耐药率高达69%[7]。喹诺酮类抗菌药物与β-内酰胺类和大环内酯类药物不存在交叉耐药,且对这类耐药菌株有很好的抗菌活性,故此为医生尤其是呼吸科医生偏爱喹诺酮类药物的原因之一,也是喹诺酮类药物广泛应用,ADR经常处在高位的原因之一[8]。因为具有影响软骨的发育等ADR,喹诺酮药物不推荐未成年人应用,因此,对于儿童支原体肺炎等非典型病原体感染,医生一般会首选阿奇霉素等大环内酯类抗生素,这也是阿奇霉素ADR排序位于第3 位的原因之一。虽然喹诺酮类抗菌药物对肺炎链球菌有优势,但对一些细菌如大肠杆菌的耐药性也呈逐年上升的趋势。2004~2005年度卫生部全国细菌耐药监测网对全国20 家医院监测结果显示,大肠杆菌对环丙沙星、左氧氟沙星和莫西沙星的耐药率分别为64.9%、56.7%、55.7%。2006~2007年度卫生部全国细菌耐药监测网对全国84 家医院监测结果显示,大肠埃希菌对环丙沙星、左氧氟沙星的耐药率分别为71.3%、67.2%,个别省市大肠埃希菌对环丙沙星的耐药率高于80.0%,对左氧氟沙星的耐药率接近80.0%。不合理应用抗菌药物不但会使该药的ADR发生次数增加,还会造成细菌耐药性的增加。本调查结果显示,左氧氟沙星的ADR发生次数最多,这也与其用量远远大于莫西沙星有关。
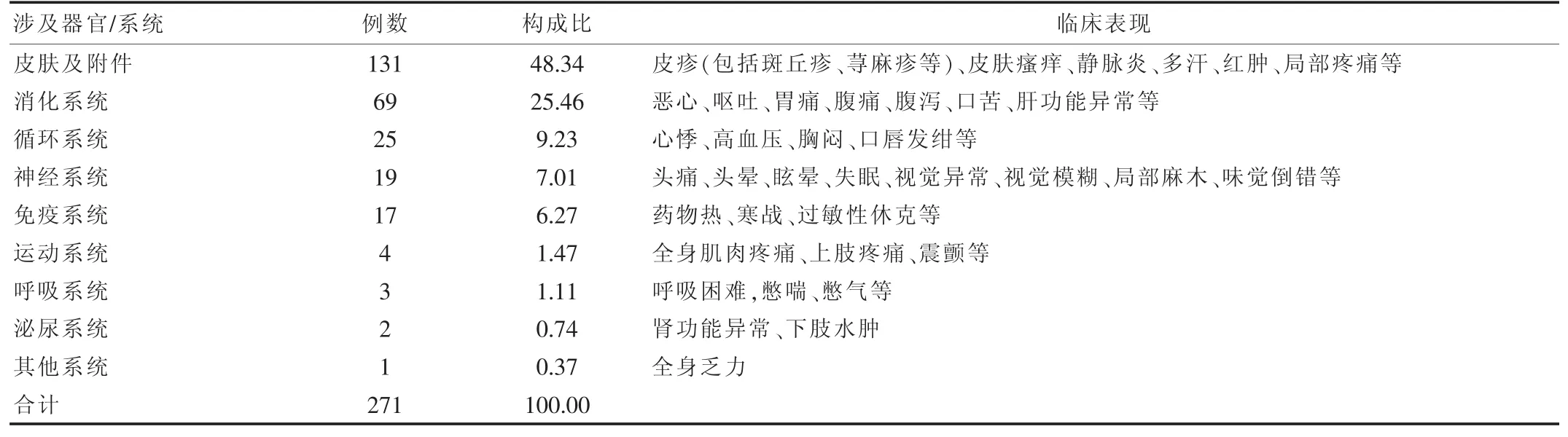
表4 ADR涉及的器官/系统及临床表现情况
头孢菌素类抗菌药物为ADR排序第2 位的药物,除了与药物本身的特点(杀菌剂、起效快、ADR相对较少等)有关外,也与该类药在临床上的广泛应用有关。头孢菌素类药物除了临床禁忌证以外,老人、儿童均可以应用,但因为该类药物品种较多,临床医生选择的范围较广,故出现ADR的头孢菌素类药物比较分散,在引起ADR前10名的药品品种排名中比较靠后。
硝基咪唑抗菌药物为ADR排序第3位的药物,其中,奥硝唑以40例的ADR发生次数排在引起ADR抗菌药物品种排名的第2名。分析原因除了与本院硝基咪唑类药物只有奥硝唑和替硝唑2个品种,医生选择范围小有关外;通过翻阅病历,笔者发现也与部分医生的不合理抗菌药物应用有关。如有些医生选择抗厌氧菌药物的起点偏高,围术期预防用药直接选用奥硝唑;有些不需要抗厌氧菌药物如骨科围术期预防用药而选择了奥硝唑。
本调查结果表4 显示,抗菌药物ADR涉及的器官、系统和临床表现与其他许多药物相似,以皮肤及附件最多,主要表现为各种皮疹、瘙痒等;其次是消化系统,主要表现为恶心、呕吐、腹痛、腹泻等。分析可能是因为这些症状容易被患者和医务人员感知,易于被发现。其他ADR涉及的系统主要是循环系统、神经系统、免疫系统等。
总之,药品是把双刃剑,抗菌药物也是如此。临床医师给患者应用抗菌药物时,除了熟悉药物的抗菌谱及治疗机制外,也应该熟悉药品的ADR及注意事项,这样才能做到合理用药,最大程度地保证患者用药安全。
[1] 徐济萍,刘文兰,闫根全,等.山东省立医院1124例药品不良反应报告分析[J].食品与药品,2010,12(5):190-192.
[2] 陈新谦,金有豫,汤光.新编药物学[M].16 版.北京:人民卫生出版社,2007:44-162.
[3] 孙宏莉,王辉,陈民钧,等.2007年中国10 所教学医院革兰阳性球菌耐药性研究[J].中国感染与化疗杂志,2009,9(2):106-112.
[4] 王传清,王爱敏,张泓,等.2009年中国CHINET链球菌属细菌耐药性监测[J].中国感染与化疗杂志,2010,10(6):426-429.
[5] Liu Y,Ye XY,Zhang H,et al.Antimicrobial susceptibility of mycoplasma pneumoniae isolates and molecular analysis of macrolide-resistance strains from Shanghai,China[J].Antimicrob Agents Chemother,2009,53(5):2160-2162.
[6] Xin DL,Mi ZH,Han X,et al.Molecular mechanisms of macrolide resistance in clinical isolates of mycoplasma pneumoniae from China[J].Antimicrob Agents Chemother,2009,53(5):2158-2159.
[7] Cao B, Zhao CJ,Yin YD,et al.High prevalence macrolide resistance in mycoplasma pneumoniae isolates from adult and adolescent patients with respiratory tract infection in China[J].Clinical Infectious Diseases,2010,51(15):189-194.
[8] 王风莲.基层医院超广谱β-内酰胺酶耐药现状及对策[J].中外医学研究,2011,9(25):157-158.

