无创机械通气治疗老年重叠综合征28例
王 健 薛关生 王红嫚 徐文颖 王东辉 裴 琦 冯 爽
(辽宁医学院附属第三医院,辽宁 锦州 121001)
阻塞性睡眠呼吸暂停低通气综合征(OSAHS)是一种较常见的睡眠呼吸障碍性疾病,发病率高,有报道为 1% ~4%〔1,2〕。慢性阻塞性肺疾病(COPD)也是一种常见的慢性进展性呼吸系统疾病,两者并存时称为“COPD-OSAHS重叠综合征(OS)”〔3〕。此类患者同时存在外周及上气道阻塞,可导致较单纯OSAHS或COPD更严重的与睡眠有关的低氧血症,更容易引起肺动脉高压以及发展成慢性肺源性心脏病和呼吸衰竭〔3〕。与单纯的OSAHS患者相比,OS患者具有显著的临床特点,并发症多且严重,但其临床表现常被COPD的症状所掩盖。本文主要探讨OS患者睡眠时的低氧状况、与单纯COPD患者的差别以及气道双水平正压(BiPAP)疗效。
1 对象与方法
1.1 对象 在我院2005年10月至2011年5月COPD稳定期患者中,经多导睡眠图(PSG)监测,筛选出28例OS患者作为观察组,同期25例COPD患者作为对照组。两组患者均符合2007年《慢性阻塞性肺疾病诊治指南》中制定的标准〔4〕,OS组同时符合OSAHS标准〔5〕。入选的OS患者均无中华医学会呼吸病学分会临床呼吸生理及ICU学组2002年提出的我国无创正压通气(NIPPV)临床应用禁忌证〔4〕。OS组中男21例,女7例;COPD组中男19例,女6例。两组年龄、体重指数(BMI)、肺功能部分指标见表1。
1.2 方法 患者检测当天避免进食影响睡眠的食物及药物,以多导睡眠图(PSG)全夜连续监测,测定项目包括呼吸紊乱指数(RDI)、呼吸紊乱持续最长时间(DBLon)、夜间最低脉搏氧饱和度(SpO2Low)、总睡眠时间(TST)、觉醒次数(AI)、氧饱和度低于90%占整夜总睡眠时间的百分比(SLT90)、睡眠效率(SE)。28例OS患者采用伟康公司的synchroncy BiPAP呼吸机经鼻面罩正压通气,根据患者鼻面结构不同选择合适的面罩。呼吸机的工作模式为呼吸同步/时间转换模式(S/T),治疗参数以能保持睡眠、又基本消除鼾声为度,夜间通气6~8 h。所有病例在治疗1 w后,再行PSG监测并比较相应指标。
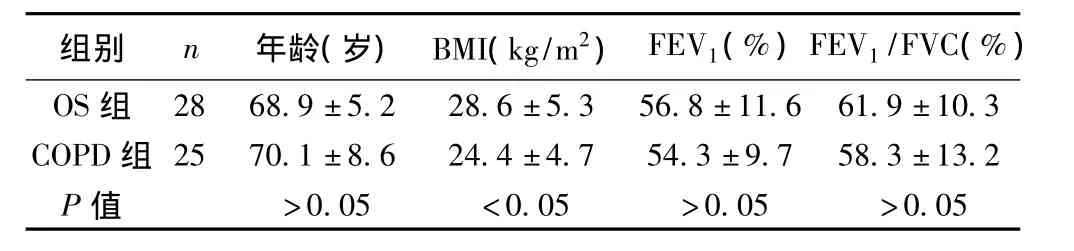
表1 OS组和COPD组一般资料比较(x±s)
1.3 统计学方法 应用SPSS10.0统计软件进行分析,所得数据用x±s表示,组间及治疗前后比较采用t检验。
2 结果
OS组治疗前RDI、SLT90显著高于COPD组(P<0.01),AI高于COPD组(P<0.05);SpO2Low低于COPD组(P<0.05)。OS患者经BiPAP治疗后,上述指标均有显著改善。见表2。
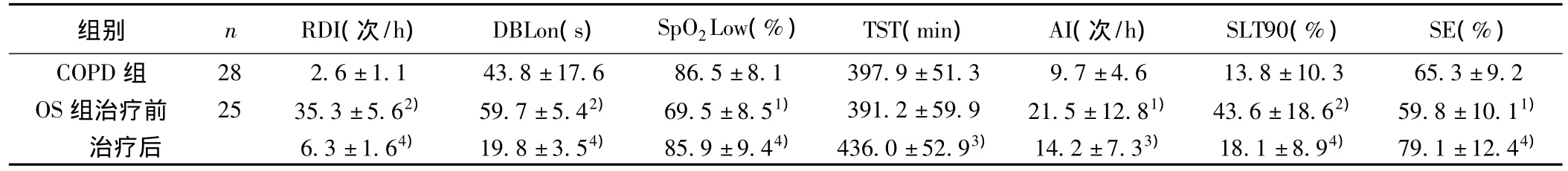
表2 COPD组与OS组BiPAP呼吸机治疗前后PSG监测指标比较(x±s)
3 讨论
OS多发生于体形肥胖者,除有COPD的临床表现外,睡眠期反复发生呼吸暂停和低通气,较单纯OSAHS有更严重的与睡眠相关的低氧血症,导致睡眠时血氧饱和度(SaO2)明显下降,较单纯的COPD或OSAHS更易并发呼吸衰竭。除了COPD本身可引起慢性低氧外,以下因素在OS患者睡眠时血氧下降的机制中亦起了一定作用:(1)COPD引起肺泡氧储备降低〔4〕;(2)OSAHS时上气道阻力增加可加重呼吸肌负荷,易出现呼吸肌疲劳;(3)OSAHS可引起睡眠中呼吸中枢化学感觉器对低氧、高二氧化碳反应迟钝;(4)呼吸暂停时常因心率减慢导致心输出量减少,进而使回流至肺毛细血管的混合静脉血氧水平降低,加速 SaO2的下降〔6〕。
OS患者长期低氧使动脉血管收缩,夜间低氧血症可刺激促红细胞生成素分泌增加,导致继发性红细胞增多症,血液黏滞性增加。长期的低氧可刺激中枢及外周化学感受器,儿茶酚胺、肾素-血管紧张素分泌增加,增加了冠心病、高脂血症等并发症的发病危险。本研究结果表明,OS组临床特征显著,OS患者较单纯COPD患者更易出现肺动脉高压,右室负荷过重,易并发肺心病、呼吸衰竭和心律失常,病死率较高。因此,对睡眠低氧血症明显的COPD患者,应及时行睡眠呼吸监测,确定是否合并OSAHS,以便正确诊断和治疗。
OSAHS是以上气道阻塞为特征的疾病;而COPD是以小气道不可逆气流受限为特征的疾病。故OS患者存在上下气道的双重阻塞,单纯氧疗难以有效改善缺氧状况,甚至引起或加重CO2潴留。目前认为BiPAP是OS最有效的治疗手段〔6〕。Bi-PAP是一种操作简单的无创通气手段,在整个呼吸过程中,施以一定程度的气道内正压,从而防止气道萎陷;还可通过刺激神经反射使上气道开放肌群作用增强,使上气道保持开放〔7〕。本研究OS组经1 w BiPAP治疗后,适应了这种睡眠状态下的通气模式,相关指标明显好转。因此,应用BiPAP无创通气可以有效改善氧合,改善睡眠质量,降低气管插管率,延缓并发症的发生。
1 Ferini-Strambi L,Fantini ML,Castronovo C.Epidemiology of obstructive sleep apnea syndrome〔J〕.Minerva Med,2008;95(3):187-202.
2 上海市医学会呼吸病学分会睡眠呼吸疾病学组.上海市30岁以上人群阻塞性睡眠呼吸暂停低通气综合征流行病学调查〔J〕.中华结核和呼吸杂志,2003;26(5):268-72.
3 钟南山.现代呼吸病进展〔M〕.北京:中国医药科学出版社,1994:553-67.
4 中华医学会呼吸病分会慢性阻塞性肺疾病学组.慢性阻塞性肺疾病诊治指南(2007年修订版)〔J〕.中华结核和呼吸杂志,2007;30(1):8-17.
5 中华医学会呼吸病分会睡眠呼吸疾病学组.阻塞性睡眠呼吸暂停低通气综合征诊治指南(草案)〔J〕.中华结核和呼吸杂志,2002;25(4):195-8.
6 Resta O,Foschino MP.Hypercapnia in obstructive sleep apnea syndrome〔J〕.Neth J Med,2000;56:215-22.
7 朱元珏,陈文彬.呼吸病学〔M〕.北京:人民卫生出版社,2004:1203-4.

