我院2011年病原菌分布情况及耐药性分析
高英杰,马 瑛(天津中医药大学第一附属医院,天津 300193)
感染性疾病为临床常见疾病,应用抗感染药物是抗细菌性感染治疗的主要手段。但随着抗菌药物的广泛应用,越来越多的病原菌出现耐药甚至多重耐药,已成为抗感染治疗中最为棘手的问题。为了解我院病原菌感染现状,进一步规范抗菌药物临床应用行为,减少药品不良反应,延缓细菌耐药的产生,笔者采用回顾性分析方法,对我院2011年病原菌分布、构成及耐药性进行统计、汇总。

表1 4 294株病原菌在各标本中的构成比Tab 1 Composition ratio of 4 294 pathogenic bacteria in various specimens
1 资料与方法
1.1 菌株来源
2011年全院各科室送检血、尿、便、痰、分泌物等标本共计13 805份,分离出4 294株病原菌,剔除同一患者相同部位先后分离的重复菌株。
1.2 试验方法
采用VITEK 32全自动微生物鉴定和药敏分析仪,按仪器操作规程进行。结果判定均按照美国临床实验室标准化协会(CLSI)2007版规定的方法进行。
2 结果与分析
2.1 标本分布
4 294株病原菌在各标本中的构成比见表1;主要科室细菌培养前5位的常见病原菌见表2。
表1显示,病原菌标本主要来源于痰液,原因是气管插管、气管切开、吸痰、使用呼吸机等各种治疗性操作的应用,损伤了呼吸道天然免疫屏障,细菌乘虚而入,造成呼吸道感染[1]。同时室内人员流动大,空气中病原菌超标,病原菌通过气管直接吸入引起呼吸道感染。其次是从尿液标本中检出的病原菌较多,主要与留置导尿管有关。
表2显示,我院以重症监护室、急诊科、针灸科等科室病原菌居多,原因是上述科室收治的患者通常病情危重且复杂,大量使用抗菌药物,易诱发二重感染。此类患者多数存在基础性疾病导致抵抗力下降,而且多行侵入性、创伤性检查和治疗,大大增加了感染的发生率。
2.2 病原菌的构成
4 294株病原菌感染主要是革兰阴性(G-)菌2 690株(62.65%),革兰阳性(G+)菌528株(12.30%),真菌1 076株(25.06%),病原菌的分布与构成比见表3。G-菌中全部耐药菌57株,占1.33%,见表4。
表3表明,在分离出的病原菌中,G-菌占多数(62.65%),是引发感染的主要病原菌,主要包括大肠埃希菌、肺炎克雷伯菌、铜绿假单胞菌和鲍曼不动杆菌。其中大肠埃希菌的构成比为16.02%,为我院主要致病菌。原因可能是近年来头孢菌素和广谱抗菌药物的大量使用以及侵入性医疗操作的增加,使G-菌感染居高不下,耐药菌株不断增加,甚至出现了全部耐药的菌株,大大增加了临床抗感染治疗的难度。G+菌的构成比为12.30%,以金黄色葡萄球菌所占比例为高(3.96%)。耐甲氧西林金黄色葡萄球菌(MRSA)和耐甲氧西林凝固酶阴性葡萄球菌(MRCNS)分别检出96株和108株,对多种常见抗菌药物耐药严重,应引起临床高度重视。
表4列出我院2011年药敏试验全耐药的菌株,其中铜绿假单胞菌43株,鲍曼不动杆菌11株。铜绿假单胞菌对多种抗菌药物天然耐药,在使用抗菌药物后也易发生获得性耐药[2]。其耐药机制非常复杂,研究[3]发现细菌可通过基因变异或基因水平转移获得耐药基因,除产生各种β-内酰胺酶外,还可产生抗菌药物修饰酶、外排泵高表达、药物作用靶位改变和外膜通透性改变等。鲍曼不动杆菌近年感染持续增多,多重耐药或泛耐药的鲍曼不动杆菌流行,特别是对碳青霉烯类耐药的菌株几乎无药可治[4]。国内有研究发现[5],碳青霉烯类抗菌药物的用药密度与非发酵革兰阴性菌的耐药率的变化呈正相关,合理控制用药密度可使细菌耐药率减缓或下降。这些全耐药菌株的出现值得我们密切关注和警惕。

表2 主要科室细菌培养前5位的常见病原菌Tab 2 Top 5 common pathogens among bacterial cultured of main departments
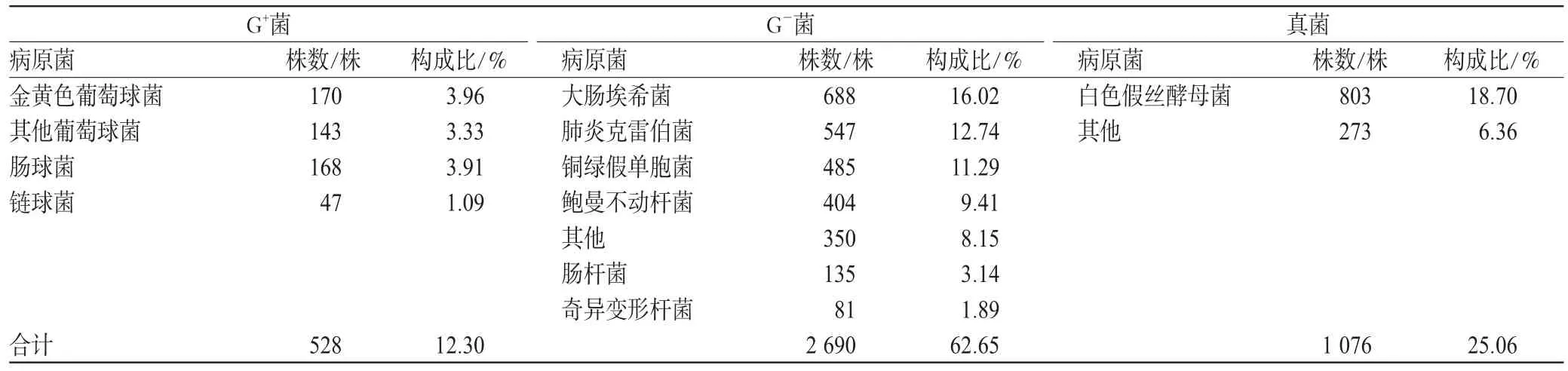
表3 4 294株病原菌分布与构成比Tab 3 Distribution and constitution ratio of 4 294 strains of pathogens

表4 G-菌药敏试验全耐药情况Tab 4 Complete resistance of G-bacteria in drug susceptibility test
2.3 G+菌、G-菌耐药率
主要G+菌与G-菌耐药率情况见表5、表6。
从表5可以看出,葡萄球菌属是引起G+菌感染的重要病原菌。金黄色葡萄球菌的耐药性主要与MRSA和MRCNS的产生有关,我院金黄色葡萄球菌除对万古霉素和呋喃妥因高度敏感外,对常用抗菌药物耐药性均呈较高水平。有研究[6]表明,万古霉素和替考拉宁是治疗此类病原菌感染的首选药物。但随着万古霉素的广泛应用以及耐万古霉素的肠球菌的出现,MRSA也有可能通过交叉感染产生对万古霉素耐药的菌株,因此,按照药敏试验的结果用药对防止产生耐万古霉素的MRSA具有重要意义。肠球菌属也是重要病原菌,常引起免疫力低下人群感染而导致肺炎、败血症、泌尿系感染、腹腔感染等[7,8],并已产生高水平耐氨基糖苷类菌株和耐氨苄西林菌株,目前国内、外已将其列为医院感染第2大病原菌。
表6显示,G-菌是医院感染病原菌中最重要、分离率最高的病原菌,防治G-菌感染已成为医院内感染管理的重要课题。大肠埃希菌和肺炎克雷伯菌是临床上引起呼吸道、泌尿系统、伤口等感染的最常见致病菌,随着第3代头孢菌素的广泛应用,它们的耐药性也逐渐增强,其主要机制之一为超广谱β-内酰胺酶的产生。大肠埃希菌和肺炎克雷伯菌对亚胺培南和美罗培南高度敏感,对替卡西林/克拉维酸、哌拉西林/他唑巴坦也有较高的敏感性,对青霉素类和头孢菌素类耐药性较高,其中肺炎克雷伯菌对氨苄西林天然耐药。这就表明超广谱β-内酰胺酶的产生和耐药性与β-内酰胺类抗生素长期广泛应用有关,因此临床上对产超广谱β-内酰胺酶菌株的抗菌治疗可首选碳青霉烯类抗生素,β-内酰胺酶抑制剂合剂也有较好疗效。
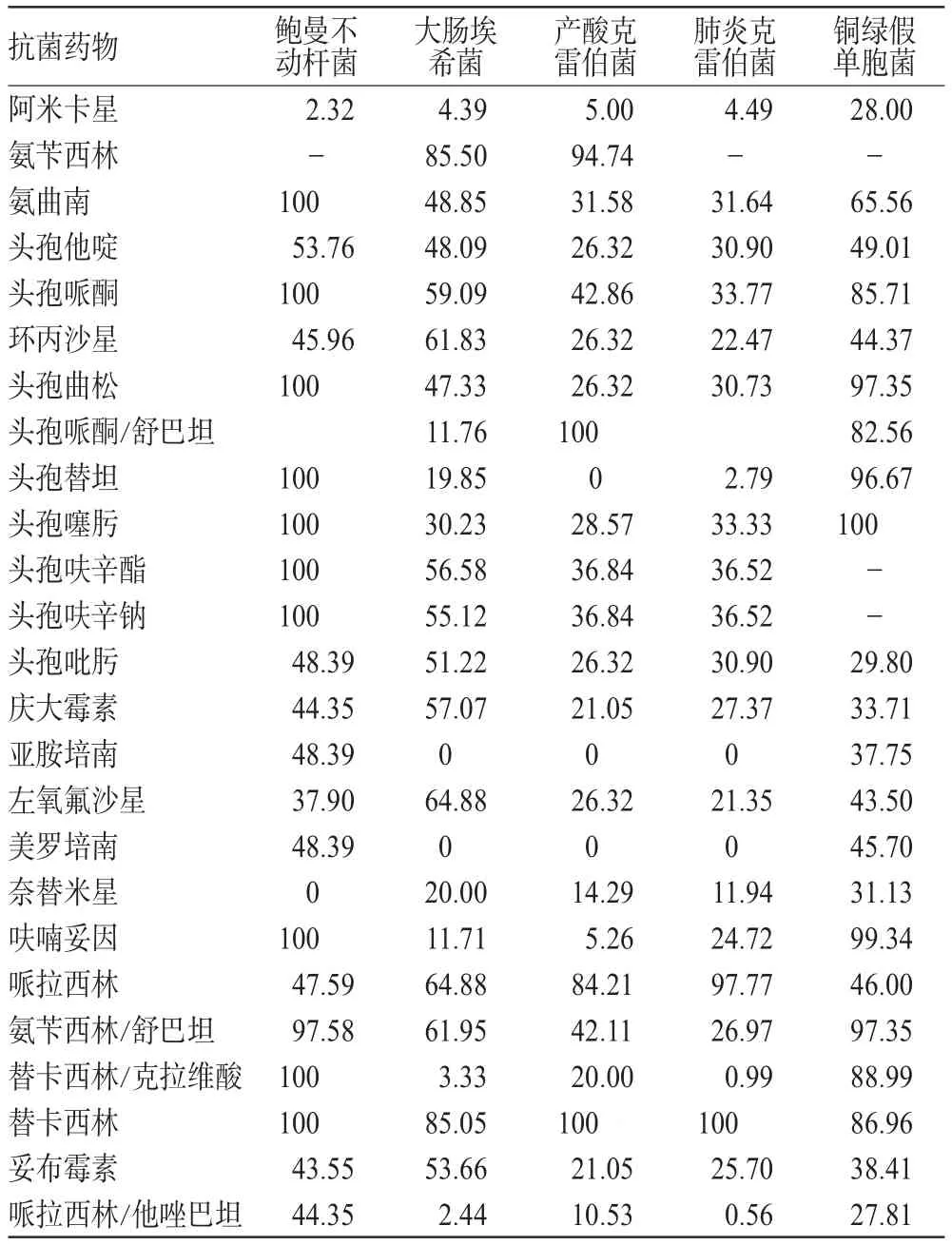
表6 主要G-菌对抗菌药物耐药率(%)Tab 6 Drug resistance of main G-bacteria to antibiotics(%)
3 讨论
随着新的抗菌药物的不断出现,引起患者感染的病原菌也在不断变化,临床应密切关注病原菌情况,掌握耐药趋势,将经验用药转变为根据药敏试验合理选用抗菌药物,从而减少耐药菌株的产生,以达到控制感染并降低细菌耐药率的目的。本文仅从药敏试验来分析病原菌的耐药性,但体外抗菌药物敏感试验不可能包括所有抗菌药物,且体外药敏试验结果与临床疗效存在差异[9]。因此,药敏试验结果结合临床疗效将对临床合理选择抗菌药物更有指导意义。
[1]乔红英.医院下呼吸道感染的易感因素分析[J].中国医疗前沿,2008,3(2):21.
[2]王继东,周丽珍,宫玲玲,等.铜绿假单胞菌的多重耐药基因研究[J].中华医院感染学杂志,2006,16(3):241.
[3]王 杨,高 辉,黄云昆,等.我院临床分离的26株铜绿假单胞菌耐药性及其所产β-内酰胺酶的基因型分析[J].中国药房,2011,22(45):4 241.
[4]李 鑫,郭雷静,张淑芹,等.我院2007-2010年鲍曼不动杆菌感染的耐药性分析[J].中国药房,2012,23(2):127.
[5]殷秀贞,姜思通.碳青霉烯类抗生素连续5年用药密度及细菌耐药性分析[J].中国药房,2008,19(29):2 667.
[6]顾觉奋,李振国.耐万古霉素金葡菌及抗VRSA感染药物的研究进展[J].抗感染药学,2009,6(2):73.
[7]刘媚娜,程水兵,徐春泉,等.屎肠球菌和粪肠球菌的耐药性分析[J].中国卫生检验杂志,2010,20(5):582.
[8]姚 杰,徐元宏,魏志华,等.粪肠球菌和屎肠球菌临床分离株的耐药性检测及比较[J].安徽医科大学学报,2010,45(2):266.
[9]梁智明,梁碧怡.临床药师会诊多重耐药及泛耐药细菌感染79例分析[J].中国药房,2011,22(22):2 098.

