无创机械通气治疗呼吸衰竭的临床分析
刘继东
(四川省攀枝花市中心医院呼吸内科 617067)
无创正压机械通气(noninvasive positive pressure ventilation,NIPPV)是指患者通过鼻罩、口鼻面罩或全面罩等无创性方式将患者与呼吸机相连进行正压辅助通气。早期主要用来治疗睡眠呼吸暂停综合征,近10年来该技术已广泛用于治疗多种急、慢性呼吸衰竭[1]。现对攀枝花市中心医院呼吸内科2009年3月至2011年5月收治的75例呼吸衰竭患者应用无创机械通气治疗的情况回顾性分析并报道如下。
1 资料与方法
1.1 一般资料 选取2009年3月至2011年5月攀枝花市中心医院呼吸内科收治的75例呼吸衰竭患者为研究对象。75例患者中,男49例,女26例;年龄58~83岁,平均71.5岁。所有患者均符合呼吸衰竭的诊断标准,其中慢性阻塞性肺病(COPD)合并Ⅱ型呼吸衰竭42例,重症肺炎合并Ⅰ型呼吸衰竭10例,充血性心力衰竭伴呼吸衰竭8例,急性呼吸窘迫综合征(ARDS)6例,重症哮喘合并呼吸衰竭5例,肺栓塞合并呼吸衰竭4例。所有患者具备以下基本条件:(1)血流动力学稳定;(2)不需要气管插管保护(无误吸、严重消化道出血、气道分泌物过多且排痰不利等情况);(3)无影响使用鼻(面)罩的面部创伤。
1.2 方法 所有患者均通过鼻面罩行无创机械通气治疗呼吸衰竭,应用美国伟康Vision无创呼吸机,S/T模式或持续气道正压通气(CPAP)模式,初始参数为呼气压(EPAP)4cm H2O,吸气压(IPAP)8~10cm H2O,或初始CPAP 5cm H2O,在5~20min内逐步增加至合适的水平,根据潮气量、呼吸困难改善情况、血气分析指标等调整,一般IPAP 14~25cm H2O,EPAP 4~8cm H2O,CPAP 5~10cm H2O,呼吸频率12~15次/分,氧浓度30%~85%。
1.3 观察指标 观察患者应用无创机械通气前后意识状况、呼吸频率、心率、氧分压、二氧化碳分压、pH值等指标的变化。
1.4 统计学处理 采用SPSS10.0统计软件进行统计学分析,计量资料采用±s表示,采用t检验,以P<0.05为差异有统计学意义。
2 结 果
本组75例患者,56例呼吸衰竭明显好转,19例无效改为气管插管机械通气,4例因多器官功能衰竭死亡。COPD合并Ⅱ型呼吸衰竭42例,其中,36例采用NIPPV治疗后呼吸衰竭得到明显改善,意识状态明显改善,血气分析示pH值上升、PaO2明显升高、PaCO2明显降低、心率和呼吸频率减慢,与治疗前相比,差异有统计学意义(P<0.01),见表1;4例COPD合并Ⅱ型呼吸衰竭患者经NIPPV治疗,观察2h,意识障碍无改善或加深、pH值进行性降低(<7.20),改为气管插管机械通气;2例患者不能耐受无创机械通气而改为气管插管机械通气。重症肺炎合并Ⅰ型呼吸衰竭10例,其中6例经NIPPV治疗后,呼吸困难症状减轻,低氧血症得到明显改善(PO2>60 mm Hg);另4例缺氧不能通过NIPPV治疗得到改善改为气管插管机械通气。充血性心力衰竭伴呼吸衰竭8例,经NIPPV治疗后均明显好转,患者低氧血症改善(PO2>60mm Hg),心率减慢(<100次/分),尿量增加。急性呼吸窘迫综合征(ARDS)6例,其中1例经NIPPV治疗低氧血症得到改善,另5例低氧血症不能得到纠正(PO2<50mm Hg、氧合指数<200mm Hg)改为气管插管机械通气。重症哮喘合并呼吸衰竭5例,其中2例经NIPPV治疗后喘息症状减轻,血气分析指标改善;另3例不能耐受无创机械通气,呼吸衰竭加重(PCO2>60mm Hg,pH<7.2),改为气管插管机械通气。肺栓塞合并呼吸衰竭4例,其中3例经NIPPV治疗后呼吸困难、缺氧明显好转,另1例呼吸衰竭不能通过NIPPV改善,改有创机械通气。19例改用有创机械通气的患者中4例因多脏器功能衰竭死亡,15例治疗好转,出现肺部感染时间窗后及时拔管改为无创序贯通气,减少了有创机械通气时间,减少了并发症的发生。
表1 慢性阻塞性肺病合并Ⅱ型呼吸衰竭患者治疗前、后呼吸指标变化(±s)
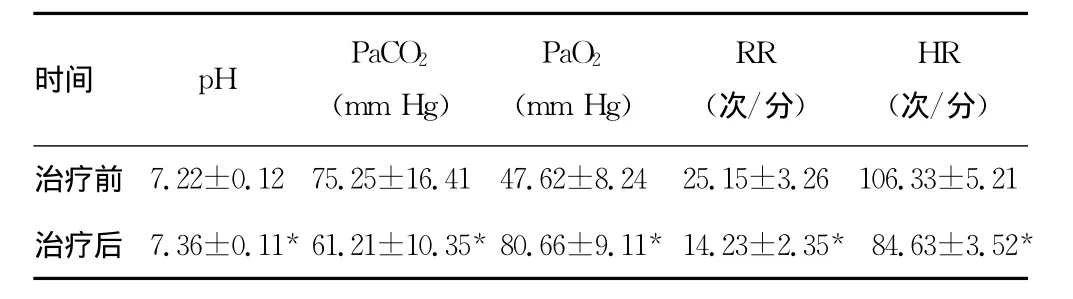
表1 慢性阻塞性肺病合并Ⅱ型呼吸衰竭患者治疗前、后呼吸指标变化(±s)
*:P<0.01,与治疗前比较。
时间 pH PaCO2(mm Hg)PaO2(mm Hg)RR(次/分)HR(次/分)治疗前 7.22±0.12 75.25±16.41 47.62±8.24 25.15±3.26 106.33±5.21治疗后 7.36±0.11*61.21±10.35*80.66±9.11* 14.23±2.35* 84.63±3.52*
3 讨 论
呼吸衰竭是呼吸内科最常见的危重症,应用无创机械通气之前,主要采用气管插管有创机械通气的方法治疗,但有创机械通气需建立人工气道,增加了患者的痛苦,呼吸机相关性肺损伤、呼吸机相关肺炎发生率较高。无创机械通气最先应用于睡眠呼吸暂停综合征,逐步应用于急、慢性呼吸衰竭的治疗,减轻了患者的痛苦,减少了呼吸机相关性肺损伤、呼吸机相关肺炎的发生。通过对75例应用无创机械通气治疗的呼吸衰竭患者的临床分析,作者总结如下:(1)COPD急性加重合并Ⅱ型呼吸衰竭早期应用NIPPV治疗可获得良好疗效,能有效降低气管插管率,降低死亡率[2]。COPD合并Ⅱ型呼吸衰竭伴意识障碍者应用NIPPV的指征可适当放宽,只要患者无太多气道分泌物阻塞气道,NIPPV常可在较短时间内使患者意识障碍得到改善,但需严密监测患者生命体征、意识障碍程度、血气分析指标,若有恶化,应及时改为气管插管机械通气。NIPPV已成为COPD合并呼吸衰竭患者的一线治疗方法,联合应用压力支持通气(PSV)+CPAP疗效肯定[3]。(2)本组中8例充血性心力衰竭合并呼吸衰竭患者经NIPPV(CPAP或CPAP+PSV)治疗后均得到明显改善。NIPPV能减轻心脏前负荷、增加心肌供氧、减轻肺泡水肿,因而,对充血性心力衰竭合并呼吸衰竭患者有良好疗效[4]。单纯应用CPAP(10cm H2O左右)常可取得良好疗效,对CPAP治疗无效时,加用压力支持通气(PSV)可能有效[5]。(3)在 ARDS、重症肺炎合并Ⅰ型呼吸衰竭中,NIPPV的作用有限,使用NIPPV治疗2h后应评价疗效,若病情无明显改善,应及时改为有创机械通气[6]。对严重肺部感染和ARDS患者早期应用NIPPV可能改善氧合,避免发生严重的低氧血症,为有创机械通气的建立创造条件。但此类患者肺部病理、生理改变严重而持久,最终常需进行有创机械通气。故NIPPV不作为ARDS、严重肺部感染合并呼吸衰竭的常规治疗措施[7]。(4)哮喘患者存在严重的气道阻塞和显著的动态肺过度充气,使呼吸功明显增加,后期出现呼吸肌疲劳、呼吸性酸中毒、意识障碍等,使用NIPPV治疗可扩张支气管,降低气道阻力,使呼吸肌得到休息,抵消部分内源性呼气末正压(PEEPi),减少呼吸功。但重症哮喘患者呼吸急促、精神紧张,对NIPPV的耐受性较差,在治疗过程中病情可以迅速恶化,NIPPV有贻误气管插管机械通气时机的危险。对符合重症哮喘的临床特点而又出现呼吸性酸中毒的患者采取早插管上机,病情好转及早撤机的策略更为恰当。(5)当呼吸衰竭得到一定程度的缓解但尚未达到传统的撤机标准时予以早期撤机,代之以NIPPV,从而减少患者行有创通气的时间,称之为有创-无创序贯通气。序贯通气可以减少有创通气时间及相关并发症,并减少住院时间。序贯通气成功的关键是把握有创通气转为无创通气的切换点。以“肺部感染控制窗”为切换点进行序贯通气在实践中证明是行之有效的[8]。(6)进行NIPPV过程中,常遇到血氧饱和度较使用NIPPV之前下降的问题,应根据患者的心率血氧饱和度调节氧浓度(或氧流量)。除疾病本身的因素外,氧合状态不能改善的主要原因是漏气或人机对抗。(7)在使用NIPPV的过程中,常常会遇到患者不耐受而拒绝使用无创呼吸机的问题,可从几个方面来协助患者解决问题:做好使用NIPPV前的患者教育,向患者讲述使用NIPPV的目的、连接和拆除的方法,指导患者有规律地放松呼吸,消除恐惧心理,使患者能够配合和适应;选择适合每个个体的连接方法,如根据患者的脸型、大小选择合适的面罩,头带的松紧度适当(一般能在头带下插入1根手指为宜)[9];最初设定CPAP或EPAP为0cm H2O,PSV或IPAP 8~10cm H2O,由医务人员手持面罩轻放在患者面部之上,使患者适应面罩呼吸并能很好地与呼吸机同步,吸入氧浓度逐渐调至使血氧饱和度>90%,待患者完全适应后,固定面罩,将CPAP/EPAP调至3~5cm H2O,逐渐增加PSV或IPAP水平,每次增加2~3cm H2O,一般不超过25cm H2O[10];避免漏气量过大造成伪触发,合理使用PEEP,改善人机同步性;使用NIPPV过程中严密监护,寻找患者不适和不耐受原因,及时处理。
[1] 曹志新,王辰.无创正压通气的操作[J].中国实用内科杂志,2007,27(5):341-343.
[2] 慢性阻塞性肺疾病无创机械通气治疗研究协作组.早期应用无创正压通气治疗慢性阻塞性肺疾病急性加重期患者的多中心随机对照研究[J].中华结核和呼吸杂志,2005,28(10):680-684.
[3] 陆宝荣.无创机械通气在COPD并Ⅱ型呼吸衰竭中的临床应用[J].浙江临床医学,2011,13(11):1239-1240.
[4] 冯敏,孙荣青,杜玉明.无创机械通气在充血性心力衰竭中的应用[J].山东医药,2009,49(1):87-88.
[5] 顾申红,李天发,李羲,等.应用无创机械通气治疗急性左心力衰竭的临床观察[J].中国医药指南,2010,8(29):112-113.
[6] 丁琳,詹庆元,罗祖金,等.无创正压通气治疗急性呼吸窘迫综合征的前瞻性队列研究[J].中国危重病急救医学,2009,21(10):613-616.
[7] 张文平,马利军.无创正压通气治疗急性肺损伤/急性呼吸窘迫综合征研究进展[J].内科急危重症杂志,2011,17(1):39-40.
[8] 王辰,商鸣宇,黄克武,等.有创与无创序贯性机械通气治疗慢性阻塞性肺疾病所致严重呼吸衰竭的研究[J].中华结核和呼吸杂志,2000,23(4):212-216.
[9] 赵京梅,李国翔,王慧玲.影响呼吸衰竭患者无创机械通气效果分析[J].西部医学,2011,23(2):292-293.
[10]李佳,李雪梅,刘金丽,等.无创正压通气临床应用的若干问题[J].实用心脑肺血管病杂志,2011,19(3):336-337.
