缺血性脑卒中患者早期神经功能恶化与血压昼夜节律的关系
秦蔚 任旭
缺血性脑卒中患者治疗过程中发生神经功能恶化在临床工作中较常见,其中早期神经功能恶化(END)是指神经功能恶化发生在发病后48或72 h内,约占缺血性脑卒中的26%~43%[1]。大部分END患者愈后欠佳,故若能对神经功能恶化进行早期干预,则对改善患者预后具有重要的临床意义。本文就END与血压昼夜节律变化这一方面作一研究,以期通过临床干预减少缺血性脑卒中早期神经功能恶化的发生率。
1 资料与方法
1.1一般资料 选择首次发病并在24 h内住院的缺血性脑卒中患者200例作为研究对象;年龄50~82岁。入选对象符合全国第四届脑血管病学术会议通过的诊断标准[2],全部病例均经头颅CT或MRI扫描证实。排除标准:①出血性脑血管病或伴发梗死后出血、大面积脑梗死。②排除内分泌和代谢疾病。③伴严重的心、肝、肾疾病。入院前服用降压药物治疗患者仍按其平时剂量用药。
1.2方法
1.2.1高血压的确诊 所有缺血性脑卒中患者均进行详细病史记录及体格检查,有高血压者记录其高血压病程及用药情况。
1.2.2应用美国国立卫生研究院卒中量表对初入院缺血性脑卒中患者进行神经功能评定,评分增加4分为END。
1.2.3动态血压监测 对所有初入院缺血性脑卒中患者行动态血压监测。白昼(7:00~20:00)每隔30 min测量1次,夜间(20:01~6:59)每隔 60 min测量 1次,连续监测 72 h。计算夜间血压下降百分率=(白昼血压-夜间血压)/白昼血压×100%。据夜间血压下降百分比分型:≥20%为超杓型,10% ~20%为杓型,0% ~10%为非杓型,夜间血压<0%为反杓型,计算各级缺血性脑卒中患者中各型血压节律的人数。
1.3统计学方法 利用χ2分析方法来分析不同类型血压昼夜节律对缺血性脑卒中患者早期神经功能恶化程度影响的差异性。
2 结果
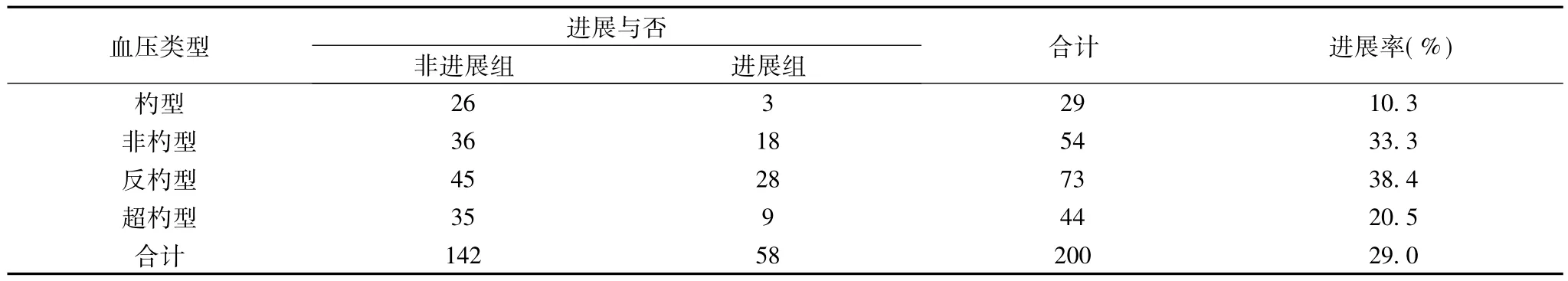
表1 END与昼夜血压节律的关系
在显著水平α=0.05下,可认为4种血压类型的患者早期神经功能恶化存在统计学差异。非杓型、超杓型分别与反杓型比较有差异。
3 结论
缺血性卒中早期神经功能恶化在临床工作中上较常见,国外研究发现血压升高或下降、感染、糖尿病、高血压、心衰等均可致缺血性卒中后神经功能恶化。其中,除血压增高对脑血管疾病的高危险性外,还包括血压昼夜节律异常对疾病的影响。通常人类在一天内血压呈明显的昼夜规律性,即白昼血压水平较高,夜晚睡眠时血压水平较低,这种昼夜变异对适应机体的活动、保护心脑等靶器官起着重要作用。
本研究以急性首次发病的缺血性卒中患者为研究对象,对其发病后血压变化情况进行监测,发现反杓型、非杓型及超勺型血压与脑卒中后神经功能恶化相关,尤以反杓型血压显著,可能因为持续过高的夜间血压导致血管壁机械性损伤,促使血小板聚集而致血液粘度升高,导致缺血性脑卒中早期神经功能恶化的发生。故提示在对缺血性脑卒中的临床治疗工作中,血压控制情况可直接影响转归和预后,亦需对血压昼夜节律进行监控,以协助临床合理有效用药,积极改善患者愈后。
[1]Sumer M,Ozdemir I,Erturk O,et al.Progression in acute ischemic stroke:frequency,risk factors and prognosis.Clin Neurosci,2003,10(2):177-180.
[2]全国脑血管病学术会议.各类脑血管疾病诊断要点.中华神经科杂志,1996,29(6):379.

