脾切除联合贲门周围血管离断术后近期并发症的观察与护理
鲁玲 覃静霞 刘旭 王俊 张晓磷
(1.三峡大学第一临床医学院,湖北 宜昌443003;2.宜昌市中心人民医院普外1科)
脾切除联合贲门周围血管离断术是治疗门静脉高压症的传统术式,在临床实践中,防治术后并发症和降低术后死亡率是两个极其重要的环节。本院1998年1月~2010年12月采用脾切除联合贲门周围血管离断术治疗门静脉高压症患者112例,术后近期(≤1月)发生各类并发症31例,现将临床观察与护理措施报告如下。
1 临床资料
本组共112例中,男91例,女21例;年龄26~76岁,平均43岁,其中肝炎后肝硬化96例,血吸虫性肝硬化14例,肝硬化合并肝癌2例。肝功能Child A级53例,B级44例,C级15例。其中,56例因急性食管胃底曲张静脉破裂出血就诊。急诊手术31例,择期手术81例。手术方式采用脾切除加贲门周围血管离断术,术后严密监护病情变化,做好各种并发症的观察和护理。
2 结果(表1)
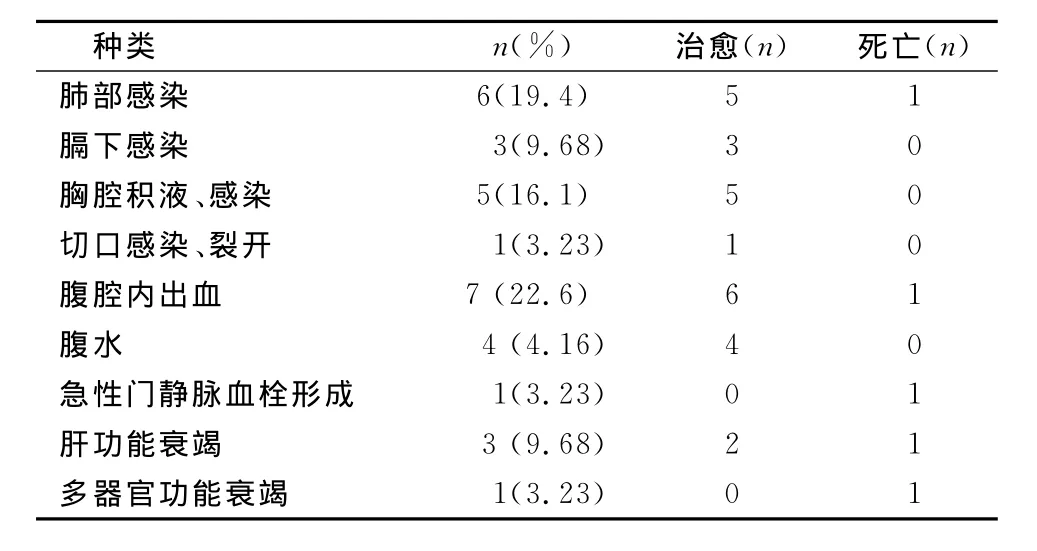
表1 脾切除联合贲门周围血管离断术后近期并发症发生情况
112例施行脾切除联合贲门周围血管离断术患者中,术后1月内发生并发症31例,发生率为27.7%;死亡5例,死亡率为4.5%。
对于术后并发症,强化术后观察与护理,采取对症措施,经过及时有效的处理,26例患者得以康复出院;5例分别死于失血性休克、肝功能衰竭与多器官功能衰竭等。
3 并发症的观察与护理
3.1 感染性并发症 门静脉高压症术后由于手术创伤大、肝功能不良、免疫力下降以及肠道细菌移位等容易并发感染,一般在术后3~5d发生。感染性并发症包括肺部感染、膈下脓肿、切口感染等。本组病例的总体感染发生率为48%,除1例因发生败血症死亡外,其他感染患者均得以有效控制。所以,对于术后可能发生的各类感染,不可掉以轻心,应加强观察,及早发现,及时处理。
3.1.1 肺部感染 多由于全麻下气管插管损伤气道黏膜,呼吸道分泌物增多,术后疼痛等因素使呼吸活动受限,容易并发肺部感染,并出现相应的临床表现。因此,除应用抗生素外,应给氧3~4L/min,以维持正常血氧含量,持续3~5d。经常听诊肺部呼吸音,鼓励患者深呼吸、有效咳嗽,定时翻身、拍背,促进排痰,痰液黏稠时雾化吸入,2~3次/d,同时加强口腔护理,保持口腔清洁,防止肺部感染发生。
3.1.2 膈下脓肿 多由于膈下积血、积液未经引流排出所致。术后观察体温变化,脾切除术后常有短暂的发热,一般术后1~2周体温渐趋于正常,如术后体温不降或反而升高,多为高热,且伴食欲减退、虚弱及盗汗等全身中毒症状;左上腹肋缘深部疼痛,翻身时加剧;白细胞总数及中性粒细胞增高时应考虑有膈下脓肿的可能。在护理上应积极给病人进行物理降温,如采用酒精擦浴、冰袋降温等,同时配合医生妥善处理。因此,术后观察引流通畅情况极其重要,不宜过早拔除引流管,在引流量<20ml/d、持续3d后拔除。
3.1.3 切口感染和裂开 由于营养不良或有大量腹水,腹压增高,易造成切口感染,一旦遇到剧烈咳嗽,易发生切口裂开。临床表现为高热、感染中毒症状、左季肋区疼痛、WBC计数明显升高等特点。因此,要求术后定时翻身、拍背,指导患者有效咳嗽、咳痰及深呼吸,同时使用腹带包扎伤口,减轻腹压。给予营养支持,间断输新鲜血浆、白蛋白,促进伤口愈合。术后敷料浸湿需及时更换,延长拆线时间,腹带不能太松,以防感染和切口裂开。如发生伤口裂开,迅速送手术室再次缝合,严格无菌操作,术后3~5d应密切观察体温的变化。若出现感染迹象及时报告医生,必要时配合医生作对症处理。
3.1.4 胸腔积液、感染 多由于胸膜、膈肌因手术刺激后产生的反应性炎性渗出,以及肝硬化患者低蛋白血症、免疫力低下所致。主要表现为胸闷、气短、发热、呼吸困难等。术后给患者高蛋白、高热量、高维生素饮食,必要时分次少量输血,同时给足量抗生素预防感染。必要时须做胸腔穿刺,抽出积液解除对肺的压迫,以防肺部感染和脓胸发生。抽液过程中做好配合,密切观察病情变化,如有气促、呼吸困难加重应立即停止。
3.2 腹腔内出血 术后腹腔内出血是一种比较危急的并发症,也是术后最直接危及患者生命的并发症,及时发现、及时处理是抢救腹腔内出血最有效的措施。绝大部分的腹腔内大出血发生于术后24h之内,也可以是迟发性出血,其最常见的原因为创面渗血,术中误伤血管或结扎线脱落等。术后应密切观察病人的生命体征,注意神志、面色、有无出冷汗、腹胀、呕血与黑便等,特别注意引流液量、色、质的变化,正确判断有无内出血。还应重视腹腔引流管的管理,若患者在引流72h后还有血性液体流出,过早拔管还易致膈下积液和感染,应根据实际情况在术后4~5d时拔管。腹腔引流管的观察是监测腹腔内出血最直接的方法,往往在循环改变之前即可表现并以引流液增多为首发症状。结合本组病例的护理经验,认为保持引流管通畅和观察引流液的性质是术后的护理重点之一,但应该警惕血凝块堵塞引流管口,造成引流量不多甚至减少的假象。本组有7例术后及时发现腹内出血,临床主要表现为心率加快、血压下降、腹腔引流管短时间内引流出较大量的血性液体,24h超过500ml,经再次入腹探查、手术止血,6例成功止血,1例死于失血性休克。
3.3 腹水 术后出现大量腹水原因复杂,除术前要充分纠正低蛋白血症、改善肝功能等预防性措施外,术后要观察患者有无腹胀和移动性浊音,定期测量腹围和体重,了解腹水消退情况。特别应注意肝硬化患者有钠贮留的水电解质平衡特殊性,一般情况下,术后的液体输入以葡萄糖液为主,给予低盐或无盐、高碳水化合物饮食,液体的输入应根据患者的情况,严格掌握液体入量。应用利尿剂者要常规记录24h尿量并注意补钾,严密监测血气、电解质变化。本组4例在术后第3天开始出现腹腔引流管引流少量腹水并逐渐增多,护理时应注意加强营养,保持腹腔引流管通畅,防止逆行感染,给予保肝等治疗措施,3例患者术后3周内腹水消退,1例有膈下脓肿形成患者发生术后不易控制的顽固性腹水。对此,特别注意观察并纠正水、电解质紊乱,积极抗感染、改善肝功能。
3.4 门静脉血栓形成 门静脉高压症术后门静脉系统血栓形成多与门静脉系统血流动力学改变、血小板逐渐增多、手术对局部血管的机械损伤及手术结扎时形成的血管盲端和不合理使用凝血药以及局部区域炎症有关[1]。临床上起病隐匿,缺乏典型的症状、体征,通常表现为发热、腹痛、腹胀、腹水等。在护理中,护士应及早观察血常规的各项指标,在血小板计数超过正常值的同时要观察发热、腹痛、腹胀等症状体征的变化,并综合其他检查及时报告医生,尽早抗凝、溶栓治疗。
3.5 肝功能衰竭与多器官功能衰竭 慢性肝硬化患者在经受麻醉、手术打击后,再合并有术中、术后出血,肝脏血供减少,可能出现肝功能恶化,甚至肝功能衰竭、肾功能衰竭和多器官功能衰竭。主要诱因包括肝功能不良、吻合口过大、过量的蛋白补充、上消化道出血、严重感染和水电解质紊乱等。减少此种并发症发生的关键是手术前要按照肝功能分级选择适合手术的患者,并在术前增加肝功能储备,把握合适的手术时机。术后护理中,如果患者意识模糊、表情淡漠、嗜睡、谵妄,表明可能发生肝昏迷,应及时报告医生处理。本组发生4例肝功能衰竭与多器官功能衰竭并最终死亡的患者均为Child C级和急诊手术者,因此,在术后要十分重视这两类患者的病情观察,并及时祛除上述诱发因素,限制蛋白质的摄入、控制感染以及纠正水电解质紊乱等,防止致死性并发症发生。
4 讨论
门静脉高压症是由于门静脉血流受阻、血流淤滞所引起的以血流动力学异常变化为主,门静脉压力增高的一种病理状态。虽然脾切除联合贲门周围血管离断术是治疗门静脉高压症的传统术式,操作相对简单,但仍有较高的术后并发症发生率[2]。术后并发症的发生与患者的年龄、肝功能Child分级、肝硬化性质、食管静脉曲张程度、腹水、手术时机的选择等因素密切相关。减少术后并发症的关键是规范手术操作,注重围手术期处理,尽量避免急诊手术,对年龄较大、肝功能较差、反复出血的患者尤应重视[3]。门静脉高压症术后短期并发症表现各异,严重者可危及患者生命,所以对术后护理有极高要求。在临床护理工作中,要全面评估患者病情,强化术后观察与护理,只要在术后密切观察病情变化,及时采取有效的预防和治疗措施就可以减少或避免并发症的发生,提高手术疗效,促进患者康复。
参 考 文 献
[1]刘爱红,曾宪良,刘晓明,等.门脉高压症断流术后并发门静脉系统血栓的治疗体会[J].临床外科杂志,2004,12(7):404.
[2]汪雪源,李明主,李定耀,等.门静脉高压症术后近期并发症及其防治[J].肝胆胰外科杂志,2001,13(2):21.
[3]曹苇,陈易人,管洪庚.门静脉高压症术后并发症和死亡原因的分析及防治[J].中华普通外科杂志,2002,17(3):31-142.

