鲍曼不动杆菌医院感染危险因素与患者费用分析
金 丽,何志高,陈丹霞,施 燕,张小刚(上海市东方医院药剂科,上海市 200120)
鲍曼不动杆菌为非发酵革兰阴性杆菌,广泛存在于自然界、医院环境及人体皮肤,是导致多种院内感染的重要致病菌。其导致的院内感染近年来有跃居革兰阴性菌院内感染首位的趋势,且多耐药菌株日益增多,己受到世界范围医务人员的密切关注[1~3]。本文回顾性调查了我院重症监护室(ICU)2008-2009年54株鲍曼不动杆菌感染病例,对鲍曼不动杆菌感染危险因素与患者费用进行初步研究。
1 资料与方法
所有病例来源于我院ICU病房2008-2009年收治的住院患者。医院感染诊断根据《医院感染诊断标准(试行)》判定。对每一个鲍曼不动杆菌感染的病例选配1个对照病例,配对条件为同病区、同性别、基础疾病相似、同年龄(相差±5岁),未发生鲍曼不动杆菌感染的病例。感染组和对照组采用统一调查表,内容包括姓名、性别、年龄、诊断、入院情况、侵袭性操作、抗菌药物使用的天数和种数、糖皮质激素、镇静催眠药、是否采用降阶梯治疗、总蛋白<66 g、前白蛋白<200 mg·L-1,以上项目逐一填写。
全部数据输入电脑,采用SPSS 10.0进行汇总分析。先对9个变量作单因素分析,再将单因素分析中有显著性差异的变量纳入Logistic回归分析,对相对危险因素进行估计;并采用t检验,比较感染组和对照组的住院时间、药品费用、住院费用的差异。各因素赋值见表1。

表1 鲍曼不动杆菌感染的变量赋值Tab 1 Variable assignment ofAcinetobacter baumannii infection
2 结果
2.1 基本情况
共调查鲍曼不动杆菌医院感染54例,其中男性32例,女性22例,平均年龄(79.3±8.6)岁,原发疾病下呼吸道感染50例,脑梗塞4例;对照组54例中,男性32例,女性22例,平均年龄(79.4±8.7)岁,2组性别、年龄、病种差异无统计学意义。
2.2 危险因素分析
鲍曼不动杆菌感染单因素分析见表2。
经单因素分析发现,X4侵袭性操作、X5糖皮质激素的使用、X6镇静药物、X9遵循降阶梯治疗差异有统计学意义(P<0.05),与医院感染发生有显著的关系,考虑是危险因素。
将单因素分析中具有显著性意义的4个变量再进行Logistic多因素分析,见表3。
表3结果显示,X4侵袭性操作、X5糖皮质激素的使用、X9未遵循降阶梯治疗是鲍曼不动杆菌医院感染产生的独立危险因素。
2.3 费用分析
对54例鲍曼不动杆菌医院感染患者平均住院天数、平均药品费用、平均住院费用的分析结果见表4。结果表明,上述指标感染组和对照组之间的差异有统计学意义(P<0.001)。

表4 感染组与对照组住院时间和费用比较Tab 4 Comparison of admission duration and drug costs between infection group and control group
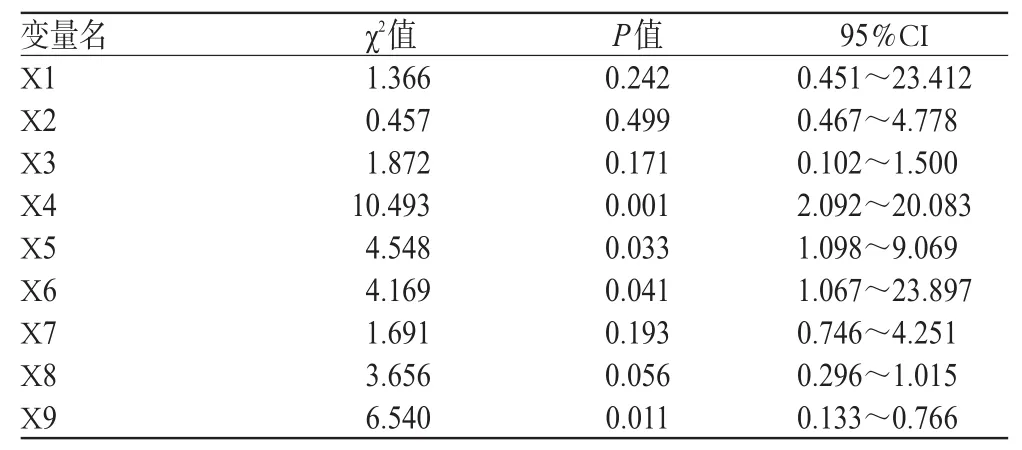
表2 鲍曼不动杆菌感染单因素分析Tab 2 Single-factor analysis of Acinetobacter baumannii infection
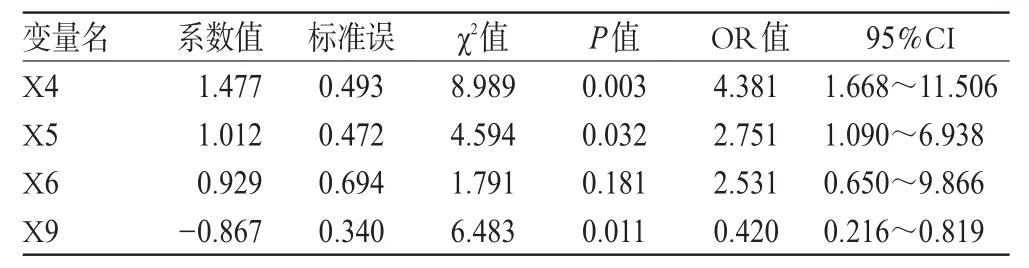
表3 鲍曼不动杆菌感染多因素Logistic分析Tab 3 Logistic analysis ofAcinetobacter baumannii infection
3 讨论
据我院细菌室统计,在我院ICU病房感染病例的送检标本中,鲍曼不动杆菌的检出率占不动杆菌的38%,且药敏试验结果提示此菌耐药谱广。ICU病房患者特点:(1)年龄大,病情危重,往往合并各种基础疾病(如慢性肺病、心脑血管病),自身防御能力低下;(2)多数患者入住ICU病房容易接触耐药菌;(3)大部分患者有昏迷或/和长期卧床,呼吸道的排痰廓清能力差;(4)接受人工气道或各种侵袭性操作多,破坏了宿主的正常防御屏障;(5)长期大量使用广谱抗生素,抑制了人体的正常菌群,破坏了人体的微生态平衡,导致鲍曼不动杆菌优势生长。本研究采用Logistic多因素分析表明,我院ICU病房鲍曼不动杆菌医院感染的危险因素依次为侵袭性操作(OR=4.381)、糖皮质激素的使用(OR=2.751)、未遵循降阶梯治疗(OR=0.420)。
3.1 侵袭性操作
侵袭性操作包括气管插管/切开,使用呼吸机、鼻胃插管、留置深静脉导管、泌尿道插管。本研究提示侵袭性操作是引起鲍曼不动杆菌医院感染的重要危险因素之一,与任南等[4]报道一致。因此,在进行上述侵袭性操作时,应严格遵守无菌操作规程,做好相关用品和器具的消毒灭菌,尽量缩短侵袭性操作持续时间,并保证各种管道及引流系统通畅。
3.2 糖皮质激素的使用
糖皮质激素的应用在治疗疾病的同时也掩盖了感染、抑制免疫反应,导致免疫功能低下使机体防御功能削弱,降低了机体对抗感染的机械屏障功能,为外来或内在的病原微生物创造了入侵机会而易发感染。本研究中使用糖皮质激素有58例,占53.7%,应用时间长使其成为鲍曼不动杆菌医院感染的危险因素。
3.3 降阶梯治疗
研究中发现感染组中36例未遵循降阶梯治疗,占66.7%,对照组中16例未遵循降阶梯治疗,占29.6%。抗菌药物的治疗原则要求使用抗菌药物的种类应根据细菌培养和药敏试验结果来决定。能用窄谱者,则不用广谱;可单用者则不联用。但临床实际应用中难以在治疗初始得到细菌培养及药敏资料,经验用药仍是早期抗菌药物治疗的主要策略。研究发现[5,6]“逐步升级,分别袭击”的升阶梯治疗法若一开始未能控制感染的病原菌,则会使病情早期迅速进展,导致感染持续存在或死亡、病情反复、耐药菌双重感染及局部并发症,死亡率高达61.9%。多年的临床抢救经验证实,这种治疗措施往往不能及时有效地控制感染,反而会使炎症进展、病程延长、病情恶化。
降阶梯治疗是指在重症感染的第一时间内选用广谱、强效、足量的抗菌药物治疗,之后根据微生物检查和药敏试验结果调整为相对窄谱、有针对性的抗菌药物进行目标性治疗。《美国医院抗感染药物应用干预指南》指出:初始经验治疗强调尽可能地覆盖可能致病菌,但是持续使用的广谱抗菌药物可产生耐药致病菌,两者之间存在矛盾。利用病原学结果调整经验治疗,使治疗更有针对性,即降阶梯治疗可以化解这种矛盾,同时避免病人过度接触抗菌药物,控制药物费用,降低重症感染患者病死率,又可减少细菌耐药性的发生。
但阶梯疗法并不是适用于所有感染性疾病,特别是初次使用抗菌药物的获得性感染或轻度感染患者。据报道[5,7,8],降阶梯疗法适用于以下重症感染者:①既往有抗菌药物治疗史;②有侵袭性处置操作史;③长期住院,有耐药菌产生的危险因素;④呼吸机相关性肺炎(VAP)患者在机械通气7 d以上或15 d以内使用过抗菌药物,有产生耐药可能者;⑤老年人、生理指数高者、合并多脏器衰竭以及有休克表现者。
本研究结果显示,鲍曼不动杆菌医院感染患者平均住院天数、平均药品费用、平均住院费用均显著增加。因此,降低我院ICU鲍曼不动杆菌医院感染发生及控制患者成本负担费用,可以从严格消毒隔离措施、合理使用糖皮质激素、遵循降阶梯治疗3方面进行控制。
上述工作初步探讨了鲍曼不动杆菌医院感染危险因素及感染后住院时间延长、费用支出增加的量化指标,一定程度上反映了对降低其发生率的重要意义,但只限于我院ICU病房,在不同的ICU病房,因为环境等因素危险因素可能不同;且研究时间和样本量有限,因此研究结果具有一定的局限性。
[1] Munoz-Price LS,Weinstein RA.Acinetobacter infection[J].N Engl J Med,2008,358(12):1 271.
[2] Peleg AY,Seifert H,Paterson DL.Acinetobacter baumannii:emergence of a successful pathogen[J].Clin Microbiol Rev,2008,21(3):538.
[3] 高 山,孙增先,张骞峰,等.对我院鲍曼不动杆菌感染使用抗菌药物的疗效分析[J].中国药房,2010,21(46):4 354.
[4] 任 南,文细毛,吴安华,等.178所医院医院感染危险因素调查分析[J].中国感染控制杂志,2003,2(1):6.
[5] Ibrahim EH,Sherman G,Ward S,et al.The influence of inadequate antimicrobial treatment of bloodstream infections on patient outcomes in the ICU setting[J].Chest,2000,118(1):146.
[6] 詹剑锋,阮青容.升、降阶梯疗法治疗重症社区获得性肺炎的临床研究[J].临床内科杂志,2005,22(7):485.
[7] Kollef MH,Sherman G,Ward S,et al.Inadequate antimicrobial treatment of infections:a risk factor for hospital mortality among critically ill patients[J].Chest,1999,115(2):462.
[8] Richards MJ,Edwards JR,Culver DH,et al.Nosocomial infections in medical intensive care units in the United States.National Nosocomial Infections Surveillance System[J].Crit Care Med,1999,27(5):887.

