盆腔异位妊娠的CT诊断
宋军红
(巩义市阳光医院,河南巩义 451200)
异位妊娠是妇产科常见急腹症之一,当异位妊娠流产或破裂时,可引起腹腔内严重出血,危及生命。近年来,全球异位妊娠的发病率呈上升趋势[1]。据文献报道,该病的误诊率为 53% ~70%[2]。该病临床诊断主要依靠病史、症状体征、尿HCG测定及B超检查,有关CT表现的文献报道较少。该文收集 30例盆腔异位妊娠的完整 CT检查资料并经手术病理证实,探讨其 CT影像表现及CT在诊断异位妊娠中的价值。
1 材料与方法
1.1 一般资料 收集巩义市阳光医院 2005年6月~2010年 6月经手术病理证实并有完整临床资料和 CT资料的异位妊娠30例。年龄 21~42岁,平均34岁,病程 1~10周。其中不规则阴道流血 28例,下腹部疼痛 20例,妇检触及包块并有不同程度触痛和压痛 24例,后穹隆穿刺抽出不凝血 16例;尿HCG检测阳性8例、阴性6例、15例未查;B超诊断异位妊娠者 16例,可疑异位妊娠者 6例,盆腔肿块10例。有 5例从阴道排出肉样物病史,6例宫内节育器放置后,2例为输卵管节育术后,有明确停经史2例。
1.2 方法 使用美国GE螺旋CT Speet AI检测。经过平扫及增强扫描,检查前40 min内饮水 600~1 000 ml,水内兑加 60%泛影葡胺20 m l,使盆腔肠道显影并使膀胱充盈,阴道内填塞无菌纱布 3~4块以显示宫颈位置。扫描时患者取仰卧位,扫描层厚10mm,层距10 mm(必要时3~5mm薄层重建),范围从耻骨联合下缘向上至病灶上缘连续扫描。增强使用非离子型造影剂(碘海醇)100 m l,高压注射器注射速度为2.5 ml/s。注入造影剂35 s后开始扫描。CT检查与手术间隔1~3 d。
2 结果
2.1 CT表现 CT显示28例为盆腔内囊实性肿块(图1),呈椭圆形(20例)或不规则形(8例)。其中2例以软组织影为主,中央小片状稍低密度影,大小约5 cm×4 cm~10 cm×12 cm;16例病灶内有团块状较高密度灶,周边密度渐低,CT值为 36 HU~78 HU。28例病灶内有椭圆或不规则囊性低密度区, CT值约8 HU~24 HU,周围有稍高密度液性影包绕。有 20例病灶边界不清,与周围组织粘连;10例病灶边界较为清晰。增强扫描 20例周围包膜有明显强化,18例病灶边缘局部血管样增强或粗大结节样增强,但病灶内结构无强化(图2),宫体形态大小正常或稍增大,子宫内膜正常或稍增厚,宫腔内未见孕囊,2例宫颈增大,与肿块粘连、边界不清。18例盆腔/腹腔内可见多少不等的游离液性偏高密度影, CT值约45 HU~70 HU。
2.2 手术与病理结果 经手术病理证实28例为输卵管妊娠(18例位于壶腹部、8例位于伞端、2例位于间质部),2例为卵巢妊娠。术中见输卵管不同程度增粗、水肿,壶腹部紫红色,伞端或邻近有凝血块包裹或机化;未破裂型 10例,破裂型和不全流产型16例,陈旧型 4例。4例术中见胚胎或绒毛组织,18例腹腔内见游离积血,所有包块大小与 CT所见相似,CT所示病灶稍高或高密度影术中证实为凝血块。20例病灶与周围组织不同程度粘连。术前CT诊断明确 18例,未能定性 4例,误诊为卵巢肿瘤 2例,宫颈癌 2例,炎性包块 2例,子宫内膜异位 2例。
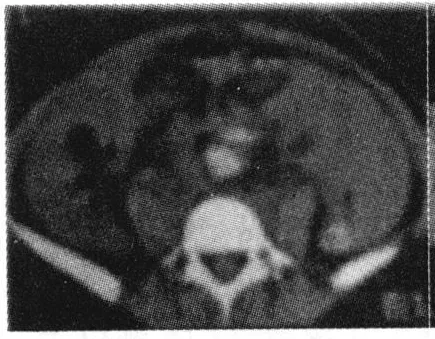
图1 CT平扫:子宫后囊实性包块
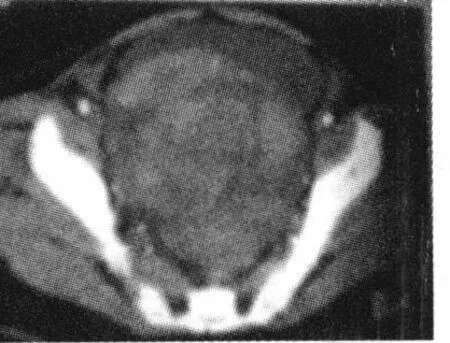
图2 CT增强:病灶内结构无强化
3 讨论
异位妊娠以输卵管妊娠为最常见,约占90%左右,而输卵管妊娠的发生部位以壶腹部最多(约占60%),其次为峡部(约占25%),伞部和间质部妊娠较少[2]。
3.1 病因与临床表现 据文献报道,异位妊娠的病因有盆腔输卵管炎、输卵管发育或功能异常、宫内节育器放置后、输卵管手术后、受精卵游走、子宫内膜异位症,其中慢性输卵管炎是异位妊娠的常见病因。异位妊娠的临床表现有停经、腹痛、阴道流血、晕厥与休克、腹部包块等,其表现的程度与受精卵着床部位、有无流产或破裂、出血量多少等有关。妇检时阴道后穹窿饱满有触痛,宫颈举痛或摇摆痛明显,宫体大小与停经月份不符,子宫一侧或后方可触及肿块,且大小、形态、质地常可变化、有触痛。
3.2 CT表现 30例异位妊娠的CT影像征象包括:①盆腔内宫旁或附件区囊实性软组织肿块(本组28例占94%),呈椭圆形或不规则形,大小不一,边缘光整或不清;病灶内可分为囊性部分与实性部分,两者分界较为清晰,囊性部分CT值均为水样密度(10 HU~20HU),本组有4例术后证实为胚囊;实性部分密度较为不均,可为软组织密度或与较高密度影混杂存在,多数呈多层半圆形样改变,此高密度混杂影与孕囊内持续反复出血形成凝血块有关,病理上为不全流产或妊娠破裂后,滋养细胞仍继续侵蚀输卵管壁引起反复出血所致,病灶内有高密度出血灶是异位妊娠的较典型表现[3]。②仅表现为软组织肿块影,无明显囊性包块,本组 2例,CT可显示其高密度出血灶,而 B超仅能探及不均质包块,不能区分新鲜出血;包块不随体位而变化,可与盆腔内积血区别。③与周围组织粘连明显,此征象易误认为恶性病变向周围侵袭。在病理上因流产出血后,释放含铁血黄素并渗出纤维素引起局部炎性反应与组织纤维化,导致输卵管、妊娠囊与临近组织器官广泛粘连;再者因长期反复内出血所形成的盆腔血肿,若不消散血肿机化变硬则并与周围组织粘连[2],故肿块边缘往往模糊不清。本组 2例因与宫颈粘连紧密并有宫颈肿大而误诊为宫颈癌。④盆腔或腹腔内游离高密度液体,密度较膀胱内或腹水的密度高,CT值>40 HU,为流产或破裂后的出血,本组 18例占 60%。⑤增强扫描病灶局部出现纤细或和增粗迂曲血管样或结节状强化,但病灶内其余结构无增强,笔者认为此征象为异位妊娠的特征性CT表现之一,血管样或结节状强化影,提示与滋养血管有关。
3.3 诊断与鉴别诊断 笔者认为异位妊娠的CT表现特征为:与子宫附件联系较为紧密的囊实性软组织肿块,增强扫描病灶内结构无增强或局部伴血管样明显强化,腹腔内积血,故典型盆腔内的异位妊娠CT诊断不难,对于不典型病例,结合临床表现、实验室检查、B超等,也可作出明确诊断。但也应注意与以下疾病鉴别:①巧克力囊肿:表现为附件区边界不清、与周围结构粘连的肿块,肿块密度较高,有时内部也可见高密度出血灶,增强后除囊壁有均匀强化,其他无异常增强,并与月经周期性发作有关,且无阴道不规则流血,故可鉴别。②卵巢肿瘤:良性肿瘤通常为囊性包块,边缘光滑,囊壁厚薄一致,囊内可有分隔,内容物呈均匀低密度,无增强;恶性肿瘤呈囊实性包块,囊壁厚薄不均,有壁结节,增强后呈不均匀强化,而异位妊娠的病灶内组织无增强,可鉴别。③炎性包块:形态不规则,边缘不清,呈软组织混杂密度,中央密度低,增强呈周边强化,伴有盆腔积液(CT值一般在15~20 HU),发病时间越长CT值越高[4]。
总之,对于异位妊娠的诊断,部分病例虽然通过临床表现、实验室检查与 B超可作出明确诊断,但本组也有14例患者B超未能作出正确诊断,因CT是一种无创、快速、较准确的检查方法,故可作为异位妊娠的重要补充诊断方法。
[1] 汤书华,周伟生.异位妊娠的研究进展[J].现代临床医学生物工程学杂志,2003,9(4):374-377.
[2] 乐 杰.妇产科学[M].第5版.北京:人民卫生出版社,2002.
[3] 李雪丹,李 红,沈文静.输卵管妊娠的CT表现[J].中国医学影像学杂志,2004,12(4):303-305.
[4] 查二南,冯掌风,钱向宇,等.宫外孕与盆腔炎性包块的CT诊断(附面层4例分析)[J].中国临床医学影像杂志,2000,11 (6):447-448.

