快速康复在结直肠癌外科应用的临床观察
张龙凤 张忠民 丁杰
(贵州省人民医院胃肠外科,贵州贵阳550002)
快速康复外科(Fast track surgery)是指在术前、术中及术后应用各种已证实有效的方法以减少手术应激及并发症,加速患者术后康复,使患者术后数周的机体功能下降过程缩短为数天,很快就可康复出院的方法[1]。近年来,我科对结直肠癌患者引进快速康复外科的理念,在临床实践中取得一定的效果和经验。现将临床观察报告如下。
1 临床资料
1.1 一般资料 选择2009年3月~2010年4月在我科施行结直肠癌手术患者50例,随机分为实验组和对照组,实验组25例采用快速康复外科的治疗方法;对照组25例采用传统的治疗方法。其中,男28例,女22例,年龄30~77岁,平均62.5岁;50例中左半结肠11例,右半结肠9例,乙状结肠7例,直肠23例。所有病例均经术前、术中或术后病理得到证实。
1.2 方法
1.2.1 胃肠道准备 对照组:术前3 d严格流质饮食,口服抗生素,甲硝唑0.4 g及庆大霉素80 000 U/次,3次/d;术前1日禁食,口服泻药,术前晚及术晨再分别予清洁灌肠,目的是保证肠道清洁,预防吻合口瘘和腹腔感染的发生。实验组:仅在术前1 d口服肠道缓泻剂及肠道抗生素,13∶00、15∶00、17∶00、19∶00各口服甲硝唑0.4 g及庆大霉素80 000 U/次,麻醉前6 h禁食固体食物,麻醉前2 h禁清流质,术前2 h可饮含糖水300~500 ml,可补充水分和能量,减轻术前饥饿及口渴感等不适。
1.2.2 术后处理 对照组:术后5~7 d胃肠功能恢复排气后拔除鼻胃管;术后3~4 d拔除留置导尿管,患者在导尿管拔除前以床上活动为主;胃肠道功能完全恢复前,胃肠道基本处于休息状态,至少禁食约1周左右,拔除鼻胃管后给予口服全流食,排便后逐步转为半流质饮食,根据耐受性逐渐过渡到普食。实验组:术后6 h患者取半卧位,术后6 h~24 h拔除鼻胃管;术后6~24 h拔除留置导尿管并在护理人员帮助下在病床上小便;术后6~24 h开始口服清流质,术后24~36 h对于无腹胀、腹痛、恶心、呕吐的患者开始增加全流饮食量,根据耐受性逐渐过渡到普食。
2 结果(表1)
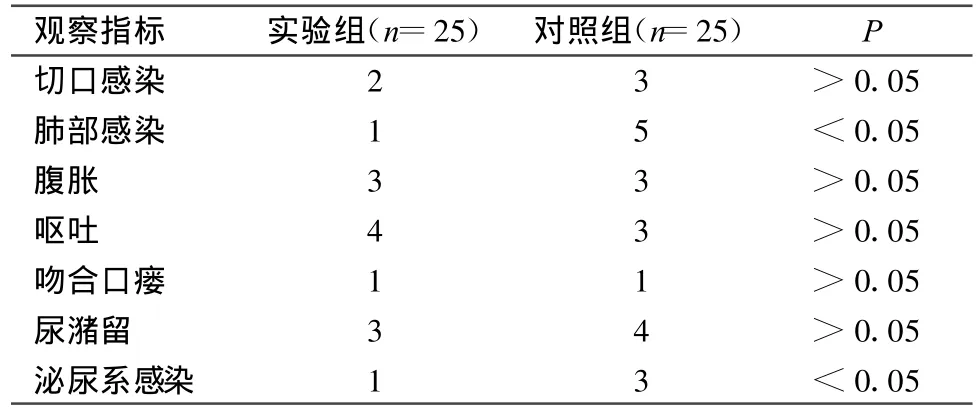
表1 两组患者各项临床观察指标结果
3 讨论
有研究研究显示[1],对于结直肠等下消化道手术,胃管在术中只是起到使胃空虚的作用,避免麻醉后术中术后呕吐物导致误吸。传统观点认为,胃肠功能完全恢复后(肛门排气排便后)才拔除鼻胃管,但其实难以起到有效降低肠道压力、防止吻合口瘘的作用,反而会增加患者不舒适感和咽喉炎等并发症的发生。本实验也得出同样结果,不安置胃管更有利于患者康复。本研究观察发现,实验组和对照组在切口感染、腹胀、呕吐、吻合口瘘、尿潴留的发生率上无明显差异。这提示我们结直肠手术不必常规放置胃管,放置胃管并不会对患者的腹胀、呕吐发生率产生影响,也不会使吻合口瘘的发生率增加。临床工作中我们也经常发现,结直肠癌手术后的患者每日胃肠减压引流量仅仅200~500 ml,而人体每日消化液的分泌在5 000~8 000 ml,所谓的胃肠减压管并不能真正做到减压,因此,我们认为结直肠癌病人不需常规放置胃管。
本研究显示,术后6~24 h拔除尿管,尿潴留的发生率无明显差异,泌尿系感染率实验组小于对照组。目前,对于直肠癌术后是否早期拔除尿管有争议,但本实验未发现早期拔除导尿管增加尿潴留的发生率。相反,留置尿管时间过长会增加泌尿系感染的发生率。放置导尿管不仅可诱发泌尿系感染,还影响患者下床活动。有研究发现,早期去除导尿管后,泌尿系感染率由24%下降至4%[2]。快速康速康复外科不主张常规放置导尿管,除非是低位直肠手术或耗时较长的大手术。本研究发现,对照组较实验组肺部感染、泌尿系感染发生率明显增加,考虑原因主要与以下几方面因素有关:留置管道作为异物引发机体炎症;引流管损伤机体黏膜,致黏膜屏障的完整性破坏,细菌入侵;引流袋位置高于引流管导致逆行性感染。手术后尽早地恢复正常饮食,防治术后肠麻痹是快速康复护理中的一个重要环节。有研究发现,小肠在术后12~24 h内恢复蠕动,胃为24~48 h,而结肠需要3~5 d[3]。禁食状态下胃和小肠的蠕动明显下降,肌收缩波紊乱,而在进食状态下,该波明显有力和频繁,节律规则[4]。因此,早期恢复经口饮食可促进术后肠麻痹的恢复。早期恢复口服饮食(术后4 h即可进清流质)可以减少腹胀、腹腔感染等并发症,缩短住院时间,并不增加吻合口漏的发生率。
[1] 赵高平,雷文章,李卡,等.下消化道切除吻合术应用胃肠减压的临床研究[J].中国普外科基础与临床杂志,2004,11(6): 512-514.
[2] Zargar Shoshtari K,Connolly AB,Israel LH,et al.Fast track surgery may reduce comp-lications following major colonic surgery[J].Dis Colon Rectum,2008,51(11):1633-1640.
[3] Luckey A,Livingston E,Tache Y.Mechanis ms and treat ment of Postoperative ileus[J].A rch Surg,2003,138(2):206.
[4] Livingston EH,Passaro EP Jr.Postoperative ileus[J].Dig Dis Sci,1990,35(1):121.

