结核分枝杆菌感染小鼠的脾脏和肺脏组织荷菌量与病理变化
向志光,林树柱,董 娜,袁 伟,徐艳峰,秦 川
(中国医学科学院实验动物研究所,国家中医药管理局人类疾病动物模型三级实验室,北京 100021)
结核病是由结核分枝杆菌感染引起的一类严重的传染性疾病,全世界有大约三分之一的人口潜伏感染结核分枝杆菌,据世界卫生组织估计每年有约1 100万人发展成为活动性结核,并有约180万人死于结核病(WHO 2008年数据)。抗异烟肼、利福平等一线药物的多耐药菌的出现,使化学治疗面临新的困难,急需开发更为有效的抗结核药物。结核菌动物感染模型是新抗结核药物开发与评价中必不可少的工具。
在抗结核药物的体内药效学评价中,通过尾静脉注射高剂量结核菌制备的小鼠结核急性感染模型较为常用[1]。但目前对于该感染模型中感染靶器官的组织荷菌量和病理早期动态变化的报道较少。本文报道了我们实验室使用结核分枝杆菌标准株H37Rv,通过尾静脉注射的方式感染雌性C57BL/6J小鼠,建立了小鼠结核菌急性感染模型,测定了小鼠感染后8周内不同时间点脾脏、肺脏组织的荷菌量以及病理变化。
1 材料和方法
1.1 实验用菌株
结核分枝杆菌标准株H37Rv由中国药品生物制品检定所提供,菌号为93009。菌株经小鼠体内两次增毒,于L/J斜面培养基(购自BD公司)培养,收获斜面培养3周的细菌经5μm无菌滤器(Millipore公司)制成单细胞菌悬液,经L/J斜面培养基培养计数,单细胞悬液菌浓度为1.5×106CFU/m L,单细胞悬液分装冻存于-80℃低温冰箱备用。
1.2 实验动物
实验中使用的小鼠为6~8周龄的雌性C57BL/ 6J小鼠,SPF级,体重18~20 g,购自北京华阜康公司[SCXK(京)2009-0007]。实验动物的使用得到了中国医学科学院实验动物研究所实验动物使用和管理委员会的批准(批准号MC-09-2003),动物在感染前1周进入实验动物研究所生物安全3级实验室。
1.3 动物的感染与分组
取小鼠放于小鼠固定器中,暴露鼠尾,75%酒精擦拭鼠尾暴露鼠尾静脉,尾静脉注射200μL结核分枝杆菌H37Rv单细胞悬液,感染剂量为3×105CFU,共感染小鼠42只,于感染后1 d、1周、2周、3周、4周、6周、8周分别取6只动物脱颈处死,进行脾脏、肺脏组织荷菌量的检测和病理分析。
1.4 组织荷菌量检测
无菌取脾、肺组织,取左侧肺组织和1/2的脾脏,先后经生理盐水、4%硫酸和生理盐水漂洗,加1 m L生理盐水用玻璃匀浆器研磨,组织悬液经生理盐水按照1∶10进行梯度稀释,取10-2、10-3、10-4三个稀释度的组织稀释液100μL接L-J斜面,每个稀释度平行接种3管,37℃培养3周后进行菌落计数。取每管菌落数5~100范围内的稀释度进行荷菌量统计。
1.5 病理分析
剩余的脾、肺组织置4%中性甲醛固定液中固定1周,组织修块,脾脏组织按长轴横切面进行修块,肺组织沿肺门方向修块。组织块经梯度酒精脱水后石蜡包埋,切片厚度为4μm,经下行酒精梯度入水后行HE染色。按照每个切面的病灶类型、病灶大小和数量进行病理学分析和评分。
2 结果
2.1 感染动物脾脏和肺脏组织荷菌量的变化
感染动物在各时间点处死小鼠,脾脏、肺脏组织匀浆系列稀释后经L-J斜面培养4周菌落计数。动物感染24 h后脾脏组织的荷菌量(Log10 CFU)为4.53±0.06,在小鼠感染1周、2周和3周后荷菌量达到5.79±0.03,5.91±0.45和6.58±0.08,荷菌量随感染时间逐步增多。在4周后脾脏组织荷菌量维持相对稳定,4周、6周、8周荷菌量分别为6.67± 0.09、6.4±0.32、6.59±0.17。小鼠感染24 h和1周后肺脏组织稀释100倍以上没有检测到结核菌。在2到8周肺脏组织荷菌量为3.68±0.43、4.49± 0.15、6.07±0.45、6.16±0.3、6.4±0.2,荷菌量逐步提高。图1显示感染小鼠结核分枝杆菌脾脏和肺脏组织的荷菌量变化。
2.2 感染小鼠组织病理变化
小鼠感染24 h后病理取材分析未发现脾脏和肺脏组织有明显的病理变化(结果未显示)。感染结核分枝杆菌1周后,肺脏血管周围偶有炎性细胞浸出,炎性细胞以淋巴细胞为主,部分动物肺间质出现水肿(图2B所示);脾脏组织结构出现不规则,并可见淋巴细胞、单核细胞和中性粒细胞等炎性细胞的聚集(图2F)。结核菌感染3周后小鼠肺组织血管和呼吸道周围有大量的炎性细胞,并开始出现肉芽肿样细胞聚集(图2C);脾脏组织结构紊乱,肉芽肿范围较大,约占1/3面积,部分小鼠脾脏组织出现充血现象(图2G)。结核菌感染6周动物肺脏出现大量肉芽肿(图2D),脾脏组织充血现象较严重(图2H)。结核菌感染8周肺脏组织肉芽肿面积和6周时相比稍有增多,大体解剖可见肺脏表面存在白色粟粒状结节。结核菌感染8周脾脏病理表现和6周时无明显差异(图2见彩插4)。
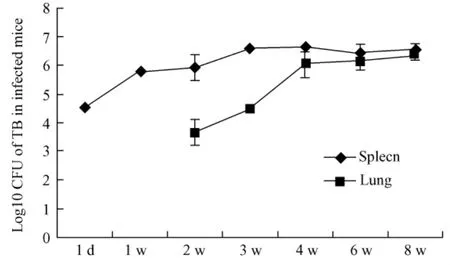
注:图中显示小鼠感染结核分枝杆菌后不同时间点测定脾脏和肺脏组织荷菌量的对数值。在感染后1 d和1周时,肺脏组织没有检测出结核菌。图1 小鼠感染结核菌脾肺组织荷菌量变化Note:Log10 CFU of bacteria Load of spleenand lung in M.tuberculosis infected mice at different time point.There was no TB detected in lung ofinfected mice at 1 day and 1 week.Fig.1 Changes of bacterial load in the spleen andlung in the M.tuberculosis infected mice
3 讨论
结核感染动物模型在抗结核药物的临床前评价中具有重要作用,目前有多种动物被应用,包括小鼠、豚鼠、兔以及非人灵长类动物。虽然小鼠在感染结核分枝杆菌后的病理以及临床表现和人类疾病的症状有较大差别,但由于其经济性,小鼠的感染模型在新药的药效学评价上仍是首选的模型。
目前国际上流行的结核感染小鼠模型有多种,最早的结核感染小鼠模型是以高剂量的结核分枝杆菌通过尾静脉注射血行感染动物,这一模型模拟了结核感染的血行扩散,最早在脾脏和肝脏等组织造成病理损伤[2]。上世纪末开始有人使用气溶胶发生器通过呼吸道用较低剂量的结核分枝杆菌以气溶胶的形式感染动物,该模型更好的模拟了病原体在人类的传播方式,在动物首先造成了肺脏的感染,模拟了结核病早期肺结核的症状[3]。但是由于感染动物肺脏组织要在3~4周后组织荷菌量才可以维持相对稳定,造模需要的时间相对较长;在感染剂量上不同动物也存在着有差异的可能,这种模型也有一定的局限性。
不同品系的动物对于结核分枝杆菌的易感性存在差异,各个实验室的得到的数据也不尽相同,有些实验室使用远交系小鼠[4],更多的实验室使用近交系小鼠[5]。DBA/2小鼠对于结核分枝杆菌抗性较弱,易死亡,表现为对结核分枝杆菌的易感;而C57和BAlB/c等品系的动物在感染结核分枝杆菌后不易死亡,相对不易感[6]。在抗结核药物的药效学评价中C57和BALB/c小鼠应用较多。
我们实验室采用尾静脉血行感染的方式以3× 105CFU的结核分枝杆菌H37Rv感染近交系小鼠C57BL/6J。过高的感染剂量可能引起感染动物过早死亡,不利于体内药效学评价信息收集。感染后第二天脾脏即可检出结核菌,脾脏组织的荷菌量随时间逐渐增加,三周后达到较高的荷菌量,之后维持相对的稳定;肺脏中结核菌出现较晚,在感染后两周有菌检出,荷菌量随时间不断增加。感染一周后小鼠肺脏出现间质水肿和炎性细胞渗出,脾脏出现炎性细胞聚集;三周后肺、脾组织出现肉芽肿,并随时间不断增加数量,增大面积。这些结果表明该模型造成了动物的急性结核菌感染。由于实验周期有限,本实验未分析小鼠感染8周之后的情况。这种急性感染模型可以在感染早期用于抗结核受试物的药效学评价。
[1]袁伟,秦川.结核病动物模型研究进展[J].中国比较医学杂志,2010,20(9):55-59.
[2]Pierce C,Dubos RJ,Midd lebrook G.Infection of mice with mammalian tubercle bacilli grown in tween-albumin liquid medium[J].JExp Med,1947,86(2):159-174.
[3]Brian PK,Synthia KF,Michael TJ,et al.Low-dose aerosol infection model for testing drugs for efficacy against Mycobacterium tuberculosis[J].Antimicrob Agents Chemother,1996,40(12):2809-2812.
[4]Enrique JA,Janna LC,Michael HC.In vitro and in vivo activities of gatifloxacin against Mycobacterium tuberculosis[J].Antimicrob Agents Chemother,2002,46(4):1022-1025.
[5]Zhang T,Zhang M,Rosenthal IM,et al.Short-course therapy with daily rifapentine in a murine model of latent tuberculosis infection[J].Am J Respir Crit Care Med,2009,180(11):1151-1157.
[6]Medina E,North RJ.Resistance ranking of some common inbred mouse strains to Mycobacterium tuberculosis and relationship to major histocompatibility complex haplotype and Nramp1 genotype[J].Immunology 1998,93:270-274.

