心室肌致密化不全的MRI表现
恽 虹,曾蒙苏,杨 姗,金 航
心肌致密化不全(noncompaction of ventricular myocardium, NVM)是一项相对较新的临床病理群体,其特征性改变为心腔内隐窝的持续存在、肌小梁发育异常粗大及相应区域致密心肌的减少,病变主要累及左室,伴或不伴右室受累。如独立存在即孤立性心肌致密化不全,亦可合并其他先天性心脏疾病。最早“心肌致密化不全”这一概念由Chin等在1990年报道[1]。现阶段随着超声、CT及MR仪器设备及技术的发展,心肌致密化不全的病例检出率逐渐增高,但由于各项检查的诊断标准不一致,临床上常发生漏诊或误诊病例,总体上,临床及放射科医生对此疾病的诊断经验不足。本文搜集本院经心脏超声拟诊,并经心脏磁共振确诊的10例孤立性心肌致密化不全病例,同时结合临床资料予以总结,旨在提高对NVM的认识和诊断水平。
1 材料和方法
1.1 研究对象
2009年1月至2009年12月期间,10例经心脏磁共振检查(CMR)确诊的孤立性心肌致密化不全病例,其中男性9例,女性1例,年龄14~56岁(33.4±14.7岁),其中18岁以下患者3例。所有患者均有完整的临床资料及MR影像资料,具体临床资料如表1。
1.2 MR图像采集
磁共振检查均采用1.5 T超导磁共振成像仪(Avanto, SEMENTS),最大梯度场45 mT/m,最大梯度切换率200mT/m/ms ,采用8通道心脏线圈成像。采集图像时结合心电门控,电极放置于胸骨左缘第2、5肋间隙及左锁骨中线第5肋间隙心尖部位,适当调节以获得最佳的心电信号。线圈摆放时以第3肋间隙作为线圈的中线参照点,保证心脏及主动脉根部处于有效检测范围内。
具体扫描过程如下:
(1)冠状位黑血半傅里叶单次激发快速自旋回波序列(half-Fourier single shot turbo spin echo, HASTE)序列,行胸部大体轮廓扫描,确定心脏大血管大致位置;
(2)横断位真实稳态自由进动true-FISP序列;
(3)在(2)基础上行true-FISP–二腔心、四腔心定位及左室短轴位成像,左室短轴位扫描范围包括心底部至心尖的所有短轴切面;
(4)快速自旋回波(turbo spin echo,TSE)序列T1WI及T2WI成像(根据病灶范围选择四腔心或左室短轴位成像);
(5)左室短轴位、四腔心及其平行层面TrueFISP电影序列,联合并行采集 GRAPPA技术,加速因子为2,对于屏气不佳的患者,可改用T-SENSE并行采集技术,将加速因子改为3。
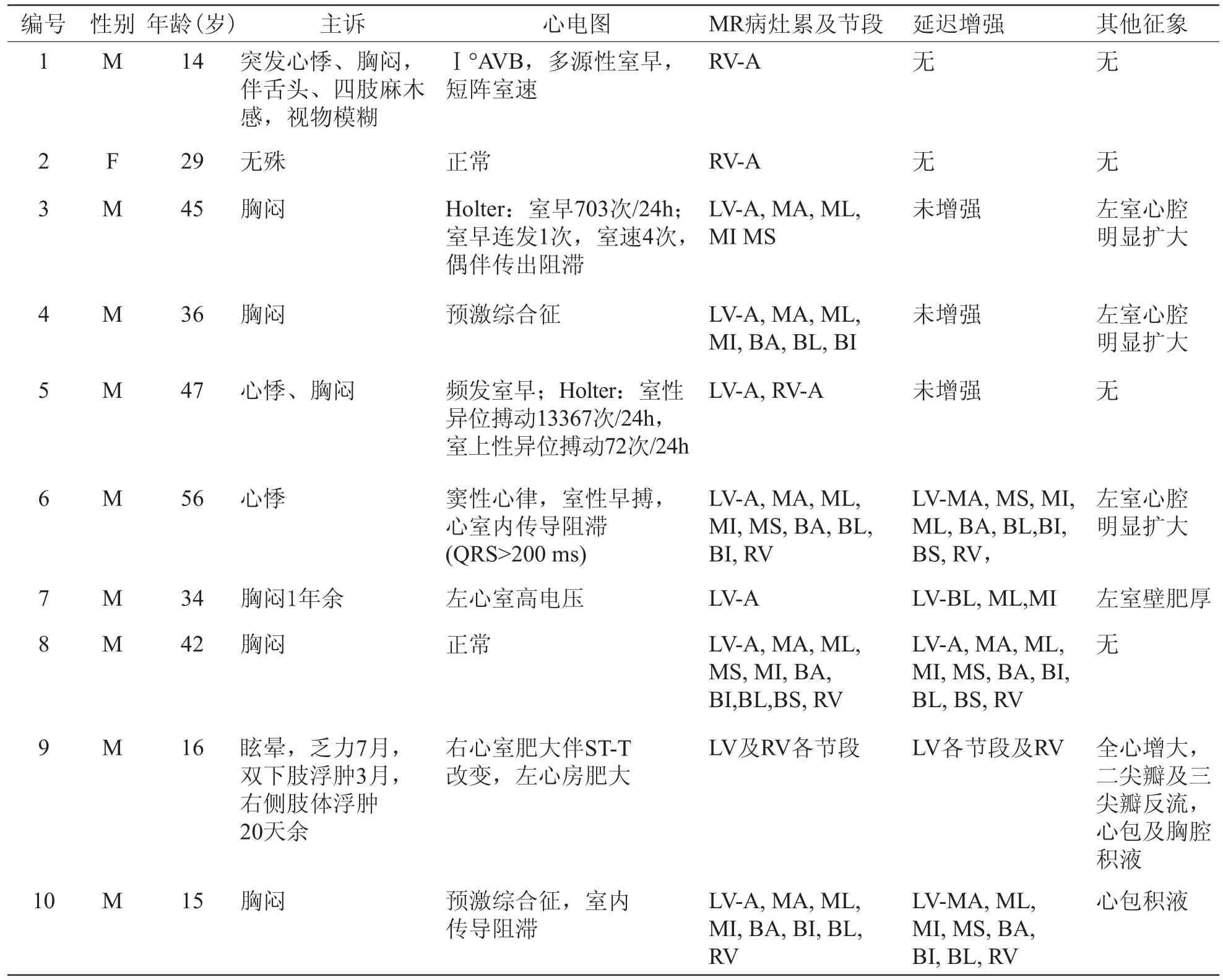
表1 患者临床资料及MRI表现

图1 左室心肌致密化不全,左室心腔内肌小梁丰富,交织呈网状。A.为左室短轴位近心尖段,非致密化心肌厚度/致密化心肌厚度>2.3;B.为同一患者四腔心位,心尖及左室侧壁致密化不全显示更为清晰;C.室左室心肌致密化不全,左室外侧壁心底部可见正常致密心肌影;D.为TSE序列T2WI加权成像,左室心腔内可见高信号影,为排除伪影所致高信号,行左室短轴位(图1E);E.见左室心腔内高信号影仍存在,为粗大肌小梁内满血流信号所致;F.为双心室致密化不全病例;G.示双侧室壁正常及非致密化心肌内均可见强化灶(室间隔见心肌中层强化,左室下壁见透壁强化);H.为双心室致密化不全病例,左室心尖内见血栓形成;I.示增强后双心室内散在强化灶
7名患者行增强扫描,方法为经肘静脉注入马根维显0.2 mmol/kg,10分钟后选择左心室短轴一切面行TI-scout扫描,挑选抑制正常心肌最佳的TI时间,然后采用2D-IR-turbo Flash序列,自心底部向心尖做连续无间隔短轴切面成像。
心室肌致密化不全的诊断标准:①心室肌内可见粗大紊乱的肌小梁结构,小梁间可见深陷隐窝;②电影序列示陷窝内血液与心腔相通;③舒张末期致密化不全的心肌最大厚度/致密心肌厚度之比大于2.3。本研究采用目前最常用的左室9节段分析法,即心尖段、前壁中段、侧壁中段、下壁中段、室间隔中段、前壁基底段、侧壁基底段、下壁基底段以及室间隔基底段,延迟强化的节段予以记录。
2 结果
10例患者,均经CMR检查确诊NVM病例;临床症状,除1名患者无症状之外,其余9名均有不同程度的胸闷、心悸,1名青少年患者因眩晕、乏力7月,双下肢浮肿3月,右侧肢体浮肿20天余来院检查,实验室检查发现患者双心室肌致密化不全合并左室心尖部血栓及右锁骨下静脉、上腔静脉血栓形成。
心电图表现除2名正常之外,1名表现为左室高电压,1名表现为右心室肥大伴ST-T改变及左心房肥大,2名为预激综合征,4名患者出现室性早搏,其中1位患者还合并出现房室传导阻滞及短阵室速。
10名患者中,左室心肌致密化不全3例(如图1A-E)、右室心肌致密化不全2例、双侧心室肌致密化不全5例(图1);心尖部为心肌致密化不全最常见的部位,在所有病例中均被累及,而心室底部室间隔最为少见。
7名患者行增强检查,2名单纯右室心肌致密化不全患者,未见明显延迟强化灶。2名双心室节段致密化不全患者,左室心尖受累节段,延迟强化后无异常强化,而均见室间隔部位出现异常强化。另2名患者,在致密心肌节段内出现延迟强化灶,1名患者出现全心大范围的延迟强化灶。心内膜下、心肌中层及透壁性的延迟强化方式均可见。
3 讨论
心肌致密化不全(NVM)是一种罕见的先天性心室肌发育不全性心肌病,主要特征为左心室和/或右心室肌壁呈双层结构,心室腔内存在大量粗大突起的肌小梁及深陷隐窝,隐窝可深达心室壁内,隐窝内血液与心腔相通,但不与冠状动脉循环相通。早在1975年Dusek及其同事就提出过“海绵样心肌”这个概念[2],但其文献中病例,大多合并其他先天性畸形,且按照今天的诊断标准,其中部分病例应属于“永存心肌窦状隙病”,而非真正的心肌致密化不全。籍此可与“永存心肌窦状隙病”相鉴别,后者心室腔内血液与心外膜冠状动脉循环相通。
关于NVM的发病机制,至今仍无确切定论,目前较为普遍的观点认为:此疾病是由胚胎期(约第5~8周)心肌肌纤维及网状组织致密化过程受阻停滞所致[1,2],主要累及内层心肌,特别是心内膜下心肌。也有报道NVM为后天获得性疾病,在大动脉转位、围产期心肌病及慢性肾功能衰竭的成人患者继发NVM改变,可能为心室肌受损或压力负荷过大导致的心肌结构重建所致[3-6]。
心肌致密化不全按照病变累及部位可分为孤立性及非孤立性心室肌致密化不全,后者指心室肌致密化不全合并其他心脏先天畸形,例如冠状动脉解剖异常(冠状动脉口狭窄、冠脉左主干起源于肺动脉干、冠脉心室瘘)、肺动脉狭窄、房间隔缺损、室间隔缺损、异位肺静脉引流或艾布斯坦综合征等。本组病例均属于孤立性心室肌致密化不全,男女比例为9︰1,虽然现阶段缺少对于NCM的大规模流行病学统计,但就目前小样本分析来看,男性似乎比女性更易患NVM[7]。10名患者经CMR及心超均未发现合并其他先天心脏畸形,且就病灶累及部位而言,心尖部累及最多而室间隔最少累及,与文献报道相符[8]。这可能是因为左室心肌的致密化过程是按照从心外膜到心内膜,从基底到心尖的顺序进行。因此,后致密化的部位容易受到干扰而造成致密化异常终止,最终发生心肌致密化不全。
临床上NVM的发现和拟诊主要是依靠超声检查,心脏核磁共振检查在诊断NVM中的优势,除可进一步明确诊断外,还可更准确评价致密心肌是否存在心肌坏死及其程度范围等。特别是在显示心尖部位病变时,MR较心超更易显示及评估病变范围。现阶段MR诊断NVM的具体诊断标准,至今没有统一。在磁共振电影序列上选择收缩期,测量非致密化心肌与致密化心肌最大厚度比值,但MR图像上收缩期非致密心肌与致密心肌的分界欠清,较难识别,故比值存在较大误差。Steffen[9]等发现舒张期 NC/C比值大于2.3作为诊断标准,可以准确区分病理性非致密化心肌与正常非致密化心肌,其敏感性、特异性、阳性预测值及阴性预测值分别为86%、99%、75%和99%,本研究即采用此值作为诊断标准,病变节段的心肌其NC/C比值远远超过2.3,其中最大比值约为5.5。NC/C比值在临床工作中固然重要,但还要结合电影序列及TSE序列,对心室肌的形态及收缩活动度进行综合评估。
心脏MR检查较心超具有更高的空间分辨率,可以在不注入对比剂的情况下,获得心肌与心腔内血液良好的信号对比,利于检出病变;MR检查受操作者水平的影响亦较少,可以不受限制地全方位展示任意角度的心腔和室壁形态,获得最佳的观察效果,从而使检查结果更为客观可靠。现阶段磁共振诊断NVM,使用哪些序列更为优化,尚无统一观点。笔者认为TSE黑血序列,对于显示粗大肌小梁间隙内缓慢血流具有重要作用。心腔内流动的血液呈低信号,而肌小梁间隙内缓慢血流,则呈现相对稍高信号,在TSE序列T2WI脂肪抑制像上,显示更为清晰,对于心肌致密化不全诊断,具有很大帮助。但由于心脏检查使用的表面线圈,可能存在磁敏感伪影,导致部分正常人心腔内心内膜下亦可呈现稍高信号,此时需要仔细辨别,从多平面不同角度(如四腔心加左室短轴位两个不同位置)进行显示,区别病变与伪影(如图1D、E)。此外,真实稳态进动序列(TrueFISP)具有良好的血池-心肌对比、较高的SNR、运动伪影少和快速成像的优势,在显示心肌形态及舒缩活动度时具有无可比拟的优势,具体操作时需结合心电触发及屏气完成采集,参数设置要以患者可能的屏气时间为中心,结合患者心率调节分段K空间线数。
致密心肌或致密化不全心肌是否出现延迟强化与其组织学改变密切相关。国内有学者认为MR延迟增强时,致密化不全的心肌和陷窝内没有延迟强化[10]。本组病例中7名患者行增强检查,5名患者出现不同程度及方式的延迟强化灶,且强化方式多样,心内膜下、心肌中层及心肌全层均见不同范围的延迟强化灶(如图1G、I)。国外有文献报道,一组心肌致密化不全病例,其MR延迟强化出现率约70%,大部分以心内膜下延迟强化为主,部分病例出现透壁延迟强化,不仅致密化不全的心肌出现强化,部分正常心肌节段内,亦可见延迟强化灶[11],这与本文病例强化表现相符。此外,在NVM首过灌注研究中,有学者观察到心内膜下心肌的首过低灌注现象,并与延迟强化并存[12]。首过低灌注及延迟强化都是心肌坏死、纤维化或疤痕的表现,这种现象可能是由于冠状动脉微循环缺陷导致的非致密化心肌血管化过程受损,它不仅局限于致密化不全心肌节段,还可能引起正常心肌节段的收缩舒张功能下降,尤其在高负荷情况下引起心内膜下心肌缺血,继而出现心肌坏死、纤维化及疤痕,临床上除了心功能下降的症状以外,还可出现心律紊乱,严重的可继发恶性心律失常。
NVM患者的心电图表现以室性早搏及传导阻滞为多见,本组病例符合这种特点,其原因除了上述的冠状动脉微循环受损导致的心肌缺血损伤之外,还可能是心室内纵横交错的肌小梁结构及其众多的分支有关,即提高了异位兴奋点和折返通路发生的概率。而众多的小梁间隙,尤其是深达肌层的小梁隐窝内,血流速度明显减慢,容易诱发血栓生成,并可脱落造成全身其它部位栓塞现象。本组中,1名青少年患者出现左室心尖部血栓(如图1H)、右头臂静脉及上腔静脉血栓形成。
总之,NVM患者临床主要表现为心律失常、心衰或系统血栓形成,心脏MR检查具有特征性,即受累节段心肌舒张期非致密化心肌与致密化心肌厚度之比大于2.3,TSE序列T2加权像上,心腔内可见慢血流所致高信号影,延迟强化可出现心内膜下、心肌中层或透壁性强化灶。目前MR虽不能完全取代心超成为首选检查,但其在动态显示心肌舒缩活动度及心肌活性方面,具有无可比拟的优势。
[1]Chin TK, Perloff JK, Williams RG, et al.Isolated noncompaction of left ventricular myocardium: A study of eight cases.Circulation, 1990, 82(2): 507-513.
[2]Dusek J, Ostadal B, Duskova M.Postnatal persisitence of spongy myocardium with embryonic blood supply.Arch Pathol, 1975, 99(6):312-317.
[3]Hofer M, Stollberger C, Finsterer J.Acquired noncompaction associated with myopathy.Int J Cardiol,2007, 121(3):296-297.
[4]Kawakubo M, Funabashi N, Uehara M, et al.Appearance of noncompaction-like remodeling of the anatomical right ventricle in a middle-aged subject with modified transposition of the great arteries who did not undergo surgery.Int J Cardiol, 2007, 122(2): 161-163.
[5]Rehfeldt KH, Pulido JN, Mauermann WJ, Click RL.Left ventricular hypertrabeculation/ noncompaction in a patient with peripartum cardiomyopathy.Int J Cardiol, 2010,139(2):e18-e20.
[6]Markovic NS, Dimkovic N, Damjanovic T, et al.Isolated ventricular noncompaction in patients with chronic renal failure.Clin Nephrol, 2008, 70(1): 72-76.
[7]Sasse-Klaassen S, Gerull B, Oechslin E, et al.Isolated noncompaction of the left ventricular myocardium in the adult is an autosomal dominant disorder in the majority of patients.Am J Med Genet A, 2003, 119A(2): 162-167.
[8]Oechslin EN, Attenhofer Jost CH, Rojas JR, et al.Longterm follow-up of 34 adults with isolated left ventricular noncompaction: a distinct cardiomyopathy with poor prognosis.J Am Coll Cardiol, 2000, 36 (2):493-500.
[9]Steffen EP, Joseph BS, Frank W, et al.Left ventricular non-compaction insight from cardiovascular magnetic resonanceimaging.J Am Coll Cardiol, 2005, 46(1):101-105.
[10]程流泉,高元桂,赵倩.心肌病的磁共振成像诊断.中华保健医学杂志, 2008,10(5): 321-325.Cheng LQ, Gao,YG, Zhao Q.MRI diagnosis of myocadiopathy.Chin J Health Care Med, 2008,10(5):321-325.
[11]Dursun M, Ayaz A, Nisli K, et al.MR imaging features of ventricular noncompaction: emphasis on distribution and pattern of fi brosis.Euro J Radiol, 2009, Mar 26 [Epub ahead of print].
[12]Sato Y, Matsumoto N, Matsuo S, et al.Myocardial perfusion abnormality and necrosis in a patient with isolated noncompaction of the ventricular myocardium:evaluation by myocardial perfusion SPECT and magnetic resonance imaging.Int J Cardiol, 2007, 120(2):e24–e26.

