无创机械通气治疗Ⅰ型呼吸衰竭 63例临床研究
西安交通大学医学院第二附属医院呼吸内科(西安 710004)
李家芝 方 萍 刘 昀 李 维 孙秀珍
呼吸衰竭是呼吸系统疾病常见的并发症,临床上主要依据患者的血气分析将其分为Ⅰ型和Ⅱ型。Ⅰ型呼吸衰竭以缺氧为主要临床表现,在针对病因治疗的同时,必须尽快纠正缺氧以缓解症状,抢救生命。机械通气是抢救严重缺氧最有效的方法之一[1]。然而,有创机械通气方法可造成气管损伤、呼吸机相关性肺炎等[2]较多的并发症,无创机械通气 (Non-invasive positive pressure ventilation,NIPPV)是近年逐渐推广应用的新型机械通气模式,它具有操作方便、损伤小、院内感染几率低等优点。我科于 2004年 3月至 2007年 8月采用 NIPPV治疗各类Ⅰ型呼吸衰竭 63例,现将结果分析报告如下。
资料与方法
1 临床资料 本组收集各种肺部疾病引起的Ⅰ型呼吸衰竭患者 119例,其中男 61例,女 58例,年龄30~ 78岁,重症支气管哮喘 30例,慢性阻塞性肺疾病(Chronic obstructer pulmonary disease,COPD)48例,重症肺炎 25例,肺间质纤维化 16例。将病例随机分为两组,其中无创机械通气组(治疗组)63例(男 35例,女 28例),年龄 30~ 78岁,重度支气哮喘 16例,COPD26例,重症肺炎 13例,肺间质纤维化 8例。对照组 56例 (男 26例 ,女 30例 ),年龄 31~ 71岁 ,重症支气管哮喘 14例,COPD 22例,重症肺炎 12例,肺间质纤维化 8例。两组性别、年龄、病情程度经统计学处理无显著性差异(P>0.05),具有可比性。
2 NIPPV的适应证及禁忌证
2.1 适应证 ①患者清醒能够合作;②血液动力学稳定;③无误吸、严重消化道出血、气管分泌物过多且排痰不利等情况;④无影响使用鼻(面)罩的而部创伤;⑤能够耐受鼻(面)罩。
2.2 禁忌证 NIPPV的绝对禁忌证为:①呼吸心跳停止;②自主呼吸微弱、昏迷;③误吸可能性高;④合并其他器官功能衰竭(血流动力学不稳定、消化道出血等);⑤面部创伤 /手术 /畸形;⑥不合作。 NIPPV的相对禁忌证:①气道分泌物多 /排痰障碍;②严重感染;③极度紧张;④严重低氧血症 PO2<45mmHg/严重酸中毒 pH<7.20;⑤严重肥胖;⑥上呼吸道机械性阻塞[3]。
3 治疗方法 全部病例均给与抗感染、解痉、平喘、祛痰治疗原发病的同时,所有患者均行床边心电、无创血压、呼吸频率、脉搏血氧饱和度(SpO2)监测。治疗组同时给予双水平气道正压通(BiPAP,S/T模式,伟康公司),经口鼻或鼻面罩进行治疗。上机前,向患者及家属讲明行无创通气治疗的必要性,征得同意,连接好呼吸机的管路,给忠者带上面罩,初始吸气压力(IPAP)8 cm H2O,呼气压力(EPAP)4cmH2O,根据脉搏血氧饱和度,逐渐增加 IPAP至 10~ 20cmH2O,EPAP4~ 8cm H2O,吸氧浓度 35%~ 40%,重度急性呼吸衰竭患者可将吸氧浓度(FiO2)先升至 50%~80%,IPAP升至 20~ 30cmH2O,待 PO2> 40mmHg、< 60 mm Hg、> 90%,再逐渐降低 FiO2和 IPAP,FiO2最好维持在 35%长期使用。列于无创机械通气治疗后血气分析无明显改善,病情进行性加重的患者,紧急给予气管插管行有创机械通气治疗。
4 观察指标 观察两组患者治疗前后 PO2、PCO2、SpO2的变化,统计对比两组患者的插管率、总住院时间、住院总花费等情况。
结 果
1 两组患者治疗前后血气变化情况 见表 1。经治疗后两组患者动脉气氧分压(PO2)及血氧饱和度(SpO2)较治疗前均有显著改善(P<0.05),而动脉二氧化碳分压(PCO2)治疗前后无明显变化(P>0.05),提示常规药物配伍 NIPPV治疗可以更有效的改善Ⅰ型呼吸衰竭。
表1 两组治疗前后动脉血气变化比较

表1 两组治疗前后动脉血气变化比较
注:*治疗后较治疗前比较,P<0.05;△与对照组比较,P<0.05
?
2 两组患者的插管率、总住院时间、住院总花费比较 见表 2。NIPPV治疗组患者的插管率、总住住院时间、住院总花费均显著低于非 NIPPV的对照组。提示 NIPPV治疗可以降低患者的插管率,提高抢救成功率,缩短总住院时间,从而实际的降低患者住院总花费,减轻患者负担。
表2 两组插管率、总住院时间、住院总花费比较
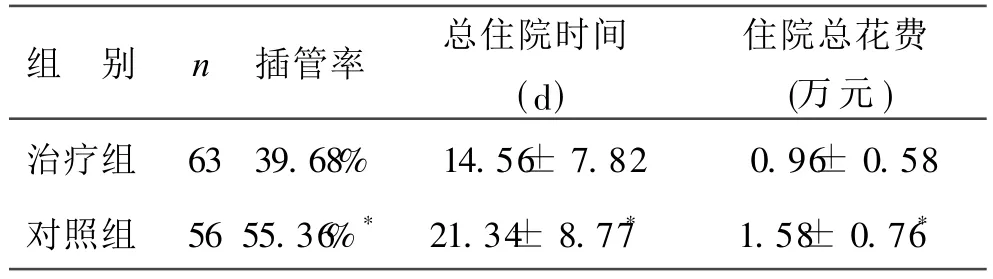
表2 两组插管率、总住院时间、住院总花费比较
注:*与治疗组比较,P<0.05
?
讨 论
呼吸衰竭是呼吸科最常见的并发症,病死率高。近来年 NIPPV为各种呼吸衰竭的治疗赢得了时间[4],最终成功撤离呼吸机。
Ⅰ型呼吸衰竭时,患者严重的缺氧,可引起多个脏器系统功能紊乱。缺氧可致脑部神经细胞不可逆损害,使组织缺氧至乳酸堆积,致代谢性酸中毒;可使心肌收缩力受抑制,心率减慢,血压下降,心排血量减少,加重心肌缺血,易合并恶性心律失常;缺氧可使呼吸停止,导致肺水肿,支气管平滑肌痉挛;可使肝细胞坏死及肾小管上皮细胞坏死导致急性肝肾功能不全等。所以在治疗原发病的同时,应及早行机械通气,它可以为治疗争取时间及创造条件。机械通气可以维持肺的气体交换,增加肺容积,减轻呼吸肌负荷,可纠正呼吸性酸中毒及严重低氧,维持各脏器的正常生理功能,防止疾病恶化[5]。无创机械通气在抢救 I型呼吸衰竭患者时疗效肯定[6],操作简便、灵活,患者易于接受。若选择病例得当,则可改善肺脏的氧合功能,减轻呼吸肌负担[7],减少气管插管或气管切开相应的并发症,保护了气管的防御功能。在呼吸衰竭患者的抢救过程中,及早应用机械通气通改善患者的氧分压和血氧饱和度,纠正缺氧引起的代谢性酸中毒[8],为治疗患者的原发病争取时间,进而减少患者的并发症和病死率,缩短住院时间,降低医疗费用[9]。
本组应用 NIPPV治疗Ⅰ型呼吸衰竭,结果显示,NIPPV可以更好的改善患者缺氧状态,应用越早,越容易打破呼吸衰竭的恶性循环,提升抢救成功率,降低气管插管率,同时因为降低插管率,可以显著减少院内感染率、呼吸机相关肺炎的发生率,从而降低患者总住院时间,从根本上降低患者的住院总花费。
在 NIPPV使用过程中,我们体会:为尽可能获得上机成功,上机前应尽可能做好患者及家属的宣教工作,消涂其紧张情绪;上机过程中可逐渐增加呼吸机供气压力,使患者逐渐适应带机状态;应密切监测动脉血气及临床症状,仔细调整呼吸机参数,及时发现是否存在人-机界面处不适、面罩漏气、吸气压力过高或辅助支持水平不足等,注意控制吸氧浓度,多数患者才能获得满意疗效;嘱患者尽量用鼻呼吸,以尽可能减轻因气体进入胃肠管引起的腹胀;头带固定时应松紧适宜,过松可致漏气量过大,潮气量低,过紧则容易产生颌面部压伤;合理应用抗生素、化痰药物,并注意气道湿化并补液治疗,鼓励忠者深呼吸,拍背排痰,呼吸肌乏力时及时吸痰,清除呼吸道分泌物,以提高无创机械通气的成功率。
总之,应用 Bi PAP呼吸机进行 NIPPV时能保留正常的吞咽、进食、咳嗽、说话等功能和上呼吸道的生理湿化、温化和免疫功能,并具备疗效好、易操作、安仝性较好、舒适度高、依从性好、易成功撒机的优点,因此,对有适应证的忠者应及早使用,对使用无效的患者应及时改为有创机械通气。
[1] 金发光,刘同刚,武 艺,等.人工机械通气在救治急性致死性呼吸衰竭中的作用 [J].中国急救医学,2001,21(7):396-397.
[2] Kosowsky JM,Storrow AB,Carleton SC,et al.Continuous and bilevel positive airway pressure in the treatment of acute cardio genic pulmonary edema[J].Am J Emerg Med,2000,18(1):91-95.
[3] 曹志新,王 辰.无创机械通气的应用范围及指征 [J].中华结核和呼吸杂志,2002,25(3):136-137.
[4] 熊冠泽,丁福会,吴家玉,等.无创通气辅助治疗急性辐射性肺炎并发呼吸衰竭 19例观察 [J].陕西医学杂志,2007,36(9):1146-1148.
[5] 俞森洋.现代机械通气的理论和实践[M].北京:中国协和医科大学出版社,2000:151-158.
[6] 刘金丽,鹿翠香,孙平军,等.无创正压通气治疗急性心源性肺水肿 28例临床分析 [J].陕西医学杂志,2009,38(5):574-576.
[7] Carrey Z,Gottfried SB,Levy RD.Ventilatory muscle supportr in inspiratory failure with nasal positive pressure ventilation[J].Chest,1990,97(2):150-158.
[8] 蔡孝桢,王惠华,汪永明,等.无创通气辅助治疗急性呼吸衰竭 45例疗效观察 [J].陕西医学杂志,2006,35(1):39-41.
[9] 牛天平,陈天铎,李培杰.气管压力限制和容许性高碳酸血症策略机械通气治疗急性呼吸窘迫综合征疗效观察[J].中国危重症急救医学杂志,2000,12(1):36-38.

