缺血性脑血管病患者脑动脉狭窄的分布特征及其危险因素分析
余传庆, 张 梅, 薛 敏, 宫 琨
(安徽省淮南市第一人民医院神经内科,淮南 232007)
脑动脉粥样硬化性狭窄是缺血性脑血管病最常见和最重要的病因。研究表明,不同种族脑动脉粥样硬化性狭窄闭塞病变的分布有所不同。数字减影血管造影(digital subtraction angiography,DSA)是诊断颅内、外血管狭窄的金标准[1]。我们通过 DSA检查,探讨我国不同年龄缺血性脑血管病患者颅内及颅外的前后循环系统的动脉粥样硬化性狭窄或闭塞病变的分布特征,分析并比较颅内、外动脉狭窄的相关因素,为预防脑动脉狭窄提供新思路,为促进健康教育提供新依据。
1 对象和方法
1.1 对象 本研究采用回顾性分析。入选 2006年11月~2010年6月间淮南市第一人民医院神经内科住院的行全脑血管造影检查的 206例缺血性脑血管病患者。其诊断均符合全国第四届脑血管病学术会议修订的诊断标准[2],并经头颅 CT和(或)MRI证实,其中男 115例、女 91例;年龄 35~79岁,平均(60.1±10.1)岁。排除有心源性栓塞、动脉炎、高凝状态、烟雾病、恶性肿瘤、急慢性炎症等病因。对所有患者按照年龄分为:青年组(25~44岁)23例,中年组(45~59岁)48例,老年组(≥60岁)135例。患者中,有高血压 66例、血脂异常 39例、糖尿病 36例、高同型半胱氨酸血症 12例、吸烟 31例、饮酒 35例。
1.2 血管造影检查 全部患者均接受数字减影主动脉弓及全脑血管造影检查,颅外动脉包括颈内动脉颈段(E-ICA),椎动脉之颈段、椎骨段及枕段(E-VA),颈总动脉(CCA),锁骨下动脉(SCA),颈外动脉(ECA),颈内动脉之岩骨段、海绵窦段、虹吸弯段、床突上段及终末段 (I-ICA),椎动脉颅内段(I-VA),基底动脉(BA),大脑前动脉(ACA),大脑中动脉(MCA)和大脑后动脉(PCA)。狭窄数量的判定是同一血管非连续性的多处狭窄认为多个狭窄,同一患者狭窄数为所有动脉狭窄个数的总和。血管狭窄诊断标准[3]:按照北美症状性颈动脉狭窄内膜切除研究中的方法计算:测量狭窄远端正常动脉、狭窄段、狭窄近端直径以及狭窄血管的长度。狭窄程度(%)=(1-狭窄处直径/狭窄远端正常直径)×100%。测量结果根据欧洲协作组制定的血管狭窄诊断标准,即 0级为正常,1级为狭窄率 <50%,2级为狭窄率 50%~69%,3级为狭窄率 70%~99%,4级为狭窄率 100%、血管闭塞。患者依狭窄闭塞病变的部分分为单纯颅外动脉病变(EAD)、单纯颅内动脉病变(IAD)和颅内外病变并存。
1.3 危险因素 本研究列入观察的危险因素包括:年龄、高血压病、糖尿病、高脂血症、冠心病、高同型半胱氨酸血症和吸烟。
1.4 统计学方法 采用 SPSS 15.0统计软件对数据进行分析。计量资料的差异性检验用 t检验、单因素方差分析,计数资料用 χ2检验。P<0.05为差异有统计学意义。
2 结 果
206例患者的 DSA结果显示 75例阴性、131例存在不同程度的颅内外动脉狭窄或闭塞。131例有血管病变者中,42例(32.1%)有 EAD,38例(29.0%)有 IAD,51例(38.9%)有颅内外病变并存。EAD的发生率(71.0%)高于颅内动脉的发生率(67.9%)。131例患者中,仅 25例(19.1%)患者只有 1处动脉单发病变,其余 106例(80.9%)患者均有多处动脉多发病变。
对动脉狭窄闭塞的发生率进行分析,见颅内血管最常受累的部位依次为:MCA(26例,19.8%),主要分布于 MCA主干、分叉处及上下干起始处;其次为 ICA颅内段(25例,19.1%),主要位于终末端、虹吸部;VA颅内段(17例,13.0%),常位于椎基动脉交界处、VA入颅处;ACA(9例,6.9%),主要分布于起始部、发出前交通动脉之前或后处;BA(8例,6.1%);PCA(4例,3.1%),多位于交通前段。颅外血管最受累的部位依次为:ICA起始部(39例,29.8%),其次为 VA起始部(28例,21.4%),ECA(13例,9.9%),CCA(9例,6.9%),SCA(5例,3.8%)。容易发生双侧血管病变依次为:ICA起始部、VA起始部、VA颅内段和 MCA,见表1。
比较前后循环系统,见单纯前循环病变 61例、单纯后循环病变 31例、两者并存39例。前循环病变好发部位依次为 E-ICA(35例,35%)、MCA(26例,26%)、I-ICA(16例,16%)、CCA(10例,10%)、ECA(7例,7%)和 ACA(6例,6%)。后循环病变好发部位依次为 E-VA(23例,32.9%)、I-VA(17例,24.3%)、SCA(13例 ,18.6%)、BA(10例,14.3%)和PCA(7例,10%)。前后循环系统动脉狭窄程度的比较,见表2。
131例患者中,青年组 13例,中年组 51例,老年组67例。老年组单纯颅内动脉狭窄率显著低于青年组(P<0.01);青年组颅内外血管狭窄并存的比例低于中年组和老年组,但前后循环狭窄总数的比例均显著高于中年组和老年组(P<0.05);中年组与老年组之间无显著统计学差异。不同年龄患者的脑动脉病变的分布明显不同(P<0.01),青年患者大部分表现为单纯 IAD,中年患者主要为颅内外病变并存和单纯 IAD,老年患者则以颅内外病变并存的比例最高,见表3。
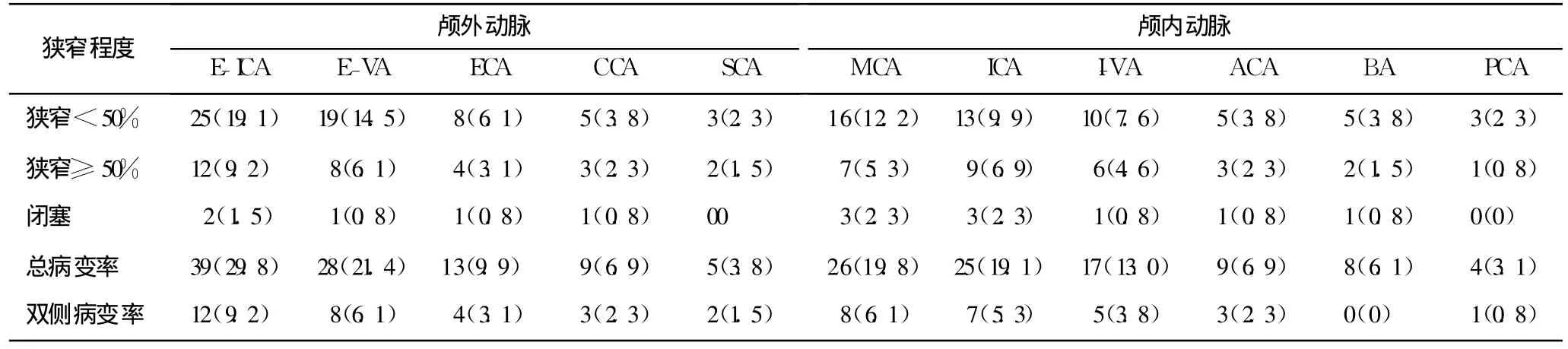
表1 131例患者各部位动脉狭窄闭塞的发生率 [例,%]

表2 缺血性脑血管病前后循环动脉狭窄程度的比较 [例,%]
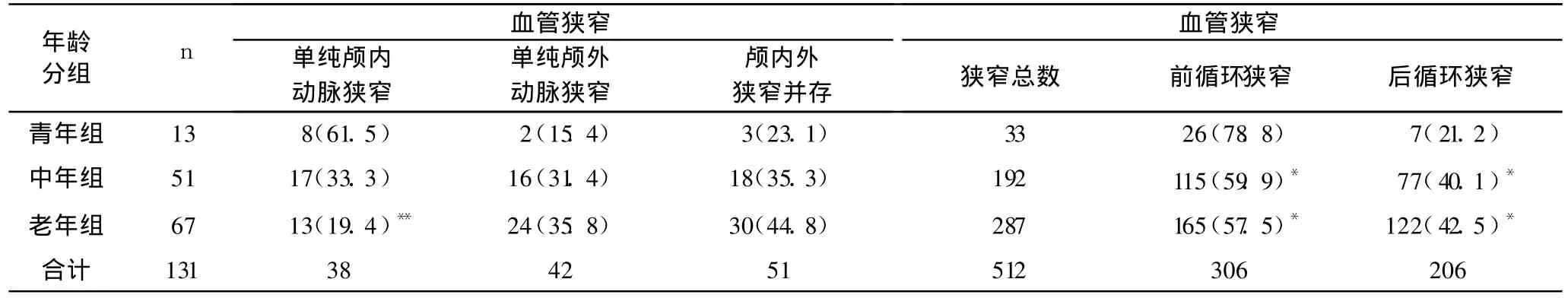
表3 各年龄组脑动脉狭窄闭塞病变分布特点 [例,%]
对各类狭窄分布与危险因素相关性分析,发现吸烟对于颅内动脉狭窄和颅外动脉狭窄的影响较大(P<0.01);血脂异常、同型半胱氨酸血症对于颅内动脉狭窄的影响较大(P<0.05);高龄、高血压、冠心病和糖尿病对颅外动脉狭窄影响较大(P<0.05)。上述结果提示,高血压对患者形成单纯颅外动脉狭窄影响最大,其次是颅内外动脉狭窄,而对单纯颅内动脉狭窄形成的相对影响较小,见表4。
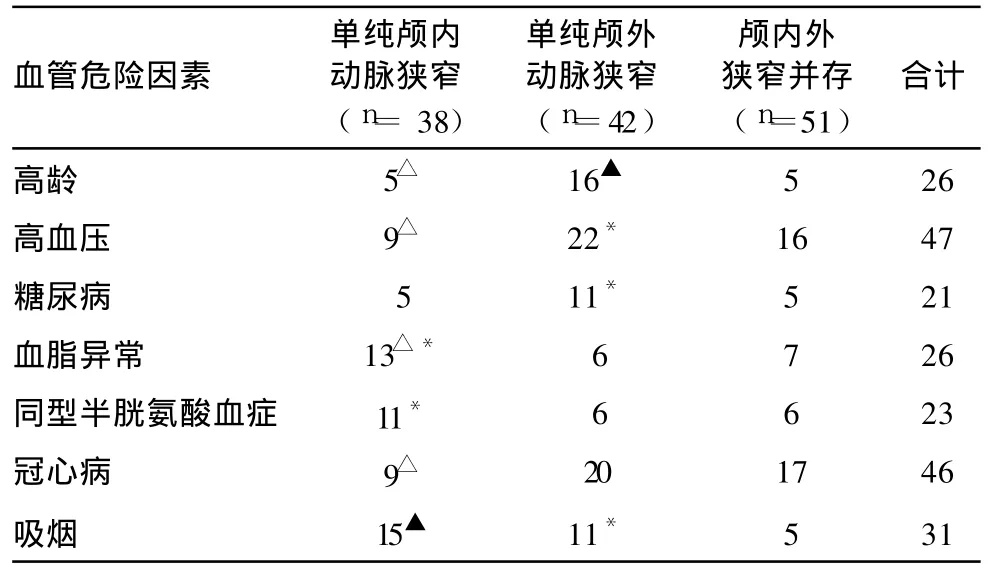
表4 颅内外动脉狭窄与脑血管病危险因素相关性分析 [例]
3 讨 论
缺血性脑血管病占所有脑血管病的 75%~85%,年发病率为(112~170)/10万,死亡率和残疾率较高,对人群健康危害极大。颅内、外的脑动脉狭窄或闭塞是缺血性脑血管病的重要发病原因。
既往的研究显示不同种族人群的脑动脉粥样硬化性狭窄闭塞病变的分布有所不同,颅外动脉粥样硬化性狭窄是欧美卒中患者发病的主要原因,而颅内动脉粥样硬化性狭窄是亚洲患者卒中的重要原因[4]。Mak等[5]报道 EAD也常见于东亚人种,台湾报道为 42%。而本组资料显示 32.1%为单纯颅外病变、29.0%为单纯颅内病变、38.9%为颅内外病变并存,以联合病变最常见,EAD发生率(71.0%)高于IAD(67.9%),与 Mak等[5]和宋桂芹等[6]报道相近,与李斗等[7]报道有所不同。本研究结果与既往一些报道不一致的原因可能为:①本组资料青年患者比例偏低;②存在地方差异,与遗传或生活方式和环境因素有关,有待于进一步研究证实;③本组部分患者是经颈部血管彩超和头颅 CT血管照影筛选后再行DSA检查,此两项检查对颅外动脉血管检测的准确度较高。流行病学调查结果也发现,中国人颅外颈动脉狭窄的发生率呈明显升高趋势。
我们还观察了脑动脉狭窄的分布随年龄变化趋势,发现不同年龄患者脑动脉病变的分布存在明显差异。在范常锋等[8]报道的 2 711例脑血管狭窄患者中,青年组以颅内动脉狭窄的比例最高(77.8%);随年龄的增长,颅内动脉狭窄的比例逐渐下降,而颅外动脉狭窄的比例则逐渐增高。本研究结果表明示青年组与中老年组动脉狭窄的分布情况显著不同,而中年组与老年组则无显著统计学差异。颅外动脉狭窄与年龄呈正相关,单纯颅内动脉狭窄比例以青年人为高,随年龄的增长,颅外动脉狭窄比例逐渐升高,颅内外动脉狭窄并存情况渐增多。这与国内外各项研究结果一致,可能是在青年人动脉狭窄病因中,除早发性动脉粥样硬化外,颅内动脉炎和先天性颅内动脉狭窄等原因相对较多;而中老年动脉狭窄多由动脉粥样硬化所致,随着年龄增长,脂质的沉积、周围坏死组织以及在斑块病变中产生的胶原纤维和弹性纤维增多,导致动脉粥样硬化向中后期发展,粥样硬化颅外病变范围不断增加。
本组资料显示前循环病变支(59.8%)、后循环病变支(40.2%),与经屏等[9]报道的前、后循环动脉病变发生率基本一致。本组资料还显示前循环狭窄比例随年龄增长而逐渐降低,后循环狭窄比例逐渐升高,提示后循环病变的年龄特征性。
既往研究表明种族、环境和遗传因素都是影响颅内、外动脉狭窄的重要因素。目前,已知不同种族间脑血管病的危险因素的流行性有所不同[10],颅内、外血管病变危险因素的差异也没有一致的结论。Mazighi等[11]发现,对于脑供血动脉狭窄而言,高血压、吸烟和高胆固醇血症是最常见的危险因素。有研究表明高血压、腹型肥胖是颅内动脉狭窄患者最常见的危险因素[12]。Mak等[13]却报道年龄与糖尿病是颅内动脉狭窄的重要独立危险因素。Alkan等[14]研究发现吸烟是颅外动脉狭窄的重要的独立危险因素。本研究结果表明,在各类分布模式中,高血压对患者形成单纯颅外动脉狭窄影响最大,其次是颅内外动脉狭窄,而对单纯颅内动脉狭窄形成的相对影响较小,这提示高血压在不同部位脑动脉粥样硬化中的作用可能有所不同。
本研究还发现 EAD与 IAD的危险因素存在显著统计学差异:①颅外组的年龄明显高于颅内组,这与前述脑动脉狭窄的分布随年龄变化的趋势相符。②IAD患者中冠心病的发病率明显低于 EAD者,冠心病是 EAD的独立预测因子,这可能提示冠心病与颅外动脉具有共同的动脉粥样硬化机制,而颅内动脉则有所不同。国内外多项研究证明冠状动脉粥样硬化与颈动脉粥样硬化两者之间具有很强的相关性。但与颅内动脉关系的研究极少。国外关于脑动脉粥样硬化分布的种族差异的报道也曾提示,冠心病以及外周血管病常并发于 EAD患者而非 IAD患者中。目前这种相关性差异的机制并不清楚。③颅外组的糖尿病明显高于颅内组,这可能提示糖尿病对颅外动脉粥样硬化形成影响更大。④血脂异常、同型半胱氨酸血症对于颅内动脉狭窄形成影响较大。⑤吸烟对于颅内、颅外动脉粥样硬化的形成均具有独立的危险因素。本研究揭示不同的危险因素参与了不同部位脑动脉粥样硬化的发生、发展,且可能发挥了相似的作用。血管危险因素可能是反映不同部位狭窄差异的指标之一,所以颅内外动脉狭窄的差异因素还值得进一步研究。
目前认为 DSA是诊断血管狭窄与闭塞的金标准,对临床选择治疗方案起关键的指导作用,同时DSA检查为缺血性脑血管病的发病机制研究提供参考依据。我们将对中国人动脉粥样硬化病变的总体分布进行前瞻性研究。
[1]Silvennoinen HM,Lkonen S,Soinne L,et al.CT angiographic analysis of carotid artery stenosis:comparison of manual assessment,semiautomatic vesselanalysis,and digital subtraction angiography[J].Am JNeuroradiol,2007,28:97-103.
[2]中华神经科学会.各类脑血管疾病诊断要点[J].中华神经科杂志,1996,29:379-381.
[3]BarnettHJ,Taylor DW,Eliasziw M,etal.Benefitof carotid endarterectomy in patients with symptomatic moderate or severe stenosis[J].N Engl JMed,1998,339:1415-1425.
[4]Higashida RT,Meyers PM,Connors JJ,et al.Intracranial angioplasty&stenting for cerebralatherosclerosis:a position statement of the American Society of Interventional and Therapeutic Neuroradiology,Society of Interventional Radiology,and the American Society of Neuroradiology[J].J Vasc Interv Radiol,2005,16:1281-1285.
[5]Mak W,Cheng TS,Chan KH,et al.A possible explanation for the racial difference in distribution of large-arterial cerebrovascular disease:Ancestral European settlers evolved genetic resistance to atherosclerosis,but confined to the intracranial arteries[J].Medical Hypotheses,2005,65:637-648.
[6]宋桂芹,王拥军,董可辉,等.缺血性脑血管病患者脑动脉狭窄的分布[J].中华老年心脑血管病杂志,2008,10:185-187.
[7]李斗,王默力,李慎茂,等.缺血性脑血管病患者脑动脉狭窄的分布特征及其危险因素分析[J].中华医学杂志,2008,17:1158-1162.
[8]范常锋,黄一宁.2 711例社区居民脑血管狭窄的流行病学调查[J].中华老年心脑血管病杂志,2007,9:36-38.
[9]经屏,张临洪,徐武平,等.缺血性脑血管病的数字减影全脑血管造影分析[J].中国卒中杂志,2006,4:257-259.
[10]McGruder HF,Malarcher AM,Antoine TL,et al.Racial and Ethnic Disparities in Cardiovascular Risk Factors among Stroke Survivors:United States1999 to 2001[J].Stroke,2004,35:1557-1561.
[11]Mazighi M,Tanasescu R,ucrocq X,et al.Prospective study of symptomatic atherothrombotic intracranial stenoses:the GESICA study[J].Neurology,2006,66:1187-1191.
[12]He SW,Huang HW,Tan SQ,et al.Role of abdominal obesity in asymptomatic intracranialarterial stenosis:a community-based study[J].Zhonghua Yi Xue Za Zhi,2010,90:748-751.
[13]Mak HK,Wong CW,Yau KK,et al.Computed tomography evaluation of intracranial atherosclerosis in Chinese patients with transient ischemic attack orminor ischem ic stroke-its distribution and association with vascular risk factors[J].JStroke Cerebrovasc Dis,2009,18:158-163.
[14]Alkan O,Kizilkilic O,Yildirim T.Intracranial cerebral artery stenosis with associated coronary arteryand extracranial carotid artery stenosis in Turkish patients[J].Eur JRadiol,2009,71:450-455.

