标准大骨瓣开颅血肿清除对重度颅脑外伤侧裂区损伤致单侧脑肿胀的疗效观察
章剑
临床上颅脑外伤后侧裂区损伤所致单侧脑肿胀患者的处理一直是个难点,其预后差,病死率高。本文对 57例此类病患者采取标准与常规两种大骨瓣开颅血肿清除术,将其临床疗效进行了比较分析,现将结果报道如下。
1 资料与方法
1.1 一般资料 选择 2005年 3月—2009年 1月本院收治的重度颅脑外伤侧裂区损伤致单侧脑肿胀患者 57例为研究对象,按治疗方法的不同分为观察组和对照组。
其中观察组 32例,包括男 22例,女10例,年龄 14~65岁,平均 (39.3±3.5)岁。致伤原因为:车祸伤 25例,高空坠落伤 5例,暴力打击伤2例。受伤至入院时间平均为 1.5~5.0 h,平均 (2.3±0.5)h,入院时格拉斯哥评分 (GCS)为 3~8分,平均 (4.3±1.5)分。
对照组 25例,包括男 18例,女 7例,年龄 11~62岁,平均 (36.8±2.7)岁。致伤原因为:车祸伤 18例,高空坠落伤 4例,暴力打击伤 3例,受伤至入院时间为 1.0~4.5 h,平均为 (1.9±0.6)h。入院时 GCS为 3~8分,平均为 (4.6±1.6)分。两组患者在性别、年龄、致伤原因、受伤后入院时间及 GCS评分方面具有均衡性。
1.2 治疗方法 观察组:全麻,在颧弓上耳屏前 1 cm处做手术切口,于耳廓上方向后上方延伸至顶骨正中线,然后沿正中线向前至前额部发际下,顶部骨瓣成形时必须旁开正中线矢状窦 2~3 cm,颅骨钻孔 5~6个,形成 (14~15)cm×(11~12)cm骨窗,形成骨瓣后将蝶骨嵴外1/3咬除,使颞叶和部分额叶向外凸出,切开硬脑膜:从颞前部开始切开硬脑膜,再作 “T”字弧形切开硬脑膜。硬脑膜切开后可以暴露额叶、颞叶、顶叶、前颅窝和中颅窝;如伴有颞叶钩回疝则行脑疝复位术,减少继发性脑损伤,敞开硬脑膜并去骨瓣减压。探查同侧大脑中静脉及其属支血栓情况,清除硬膜下血肿及坏死脑组织,将侧裂蛛网膜切开减轻对侧裂血管的压迫。对照组:在全麻下根据血肿不同部位采用额颞、颞顶、顶枕大骨瓣开颅清除血肿并去骨瓣减压术。
1.3 术后处理和观察 两组患者术后均采取积极的综合治疗措施。分别于术后 1 d、3 d和 7 d进行 GCS、颅内压 (ICP)测定并以颅脑 CT检查来计算脑肿胀组织体积及中线结构移位情况。水肿脑组织体积 =л/6(水肿组织长 ×宽 ×水肿层面数)。随访 1年,按格拉斯哥预后评分(GOS)来评估预后:中残/良好 (GOS4~5分),重残/植物状态 (GOS 2~3分),死亡 (GOS 1分)。
1.4 统计学方法 采用 SPSS 13.0统计软件包进行数据分析,计量资料采用 (x±s)表示,采用 t检验,计数资料采用χ2检验,以 P<0.05为差异有统计学意义。

表1 两组术后不同时间 GCS评分和 ICP测量结果比较 (x±s)Table 1 Comparison of GCS and ICP between two groups after operation
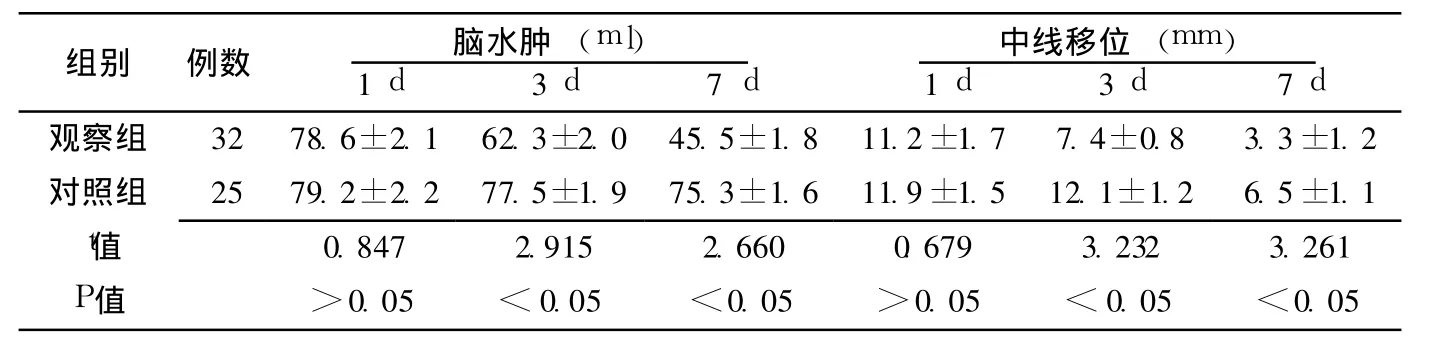
表2 两组术后不同时间脑水肿和中线移位情况比较 (x±s)Table 2 Comparison of cerebral edema and midline shift between two groups after operation
2 结果
2.1 两组术后 GCS和 ICP变化比较 观察组术后 3 d和 7 d时 GCS评分明显高于对照组,差异有统计学意义 (P<0.05);而 ICP则明显低于对照组,差异亦有统计学意义 (P<0.05,见表 1)。
2.2 两组术后脑水肿和中线移位情况比较 观察组术后 3 d和 7 d时脑水肿体积和中线移位均明显少于对照组,差异有统计学意义 (P<0.05,见表2)。
2.3 随访结果 两组 GOS间差异有统计学意义 (P<0.05);观察组生存率为75%,明显高于对照组的 48%,差异有统计学意义 (P<0.05,见表3)。
3 讨论
重型颅脑损伤有较高的致残率及病死率,颅内高压是重型颅脑损伤致死的主要原因,入院时 GCS 3~5分的特重型颅脑伤的病死率超过 50%,是颅脑损伤救治的难点[1]。
对于侧裂区损伤而言,病情有其特殊性。这是因为侧裂区在解剖上紧邻蝶骨嵴,是对冲性脑损伤和其他脑外伤的释力点,同时,该区还有复杂的侧裂静脉丛和导静脉[2]。一旦发生脑挫裂伤容易在短时间内出现侧裂区血管痉挛,甚至发生血管闭塞,造成脑组织供血不足,缺氧及血
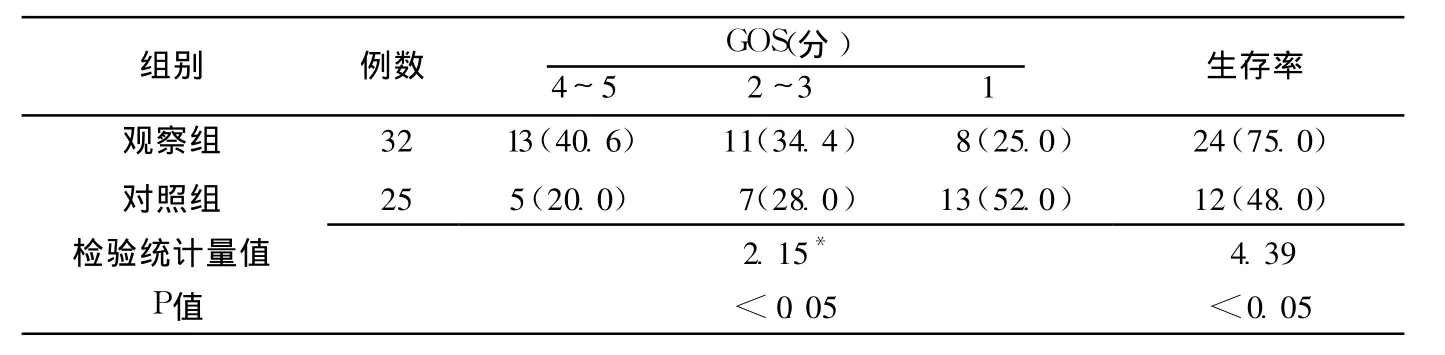
表3 两组随访结果比较 [n(%)]Table 3 Comparison of follow-up results between two groups
笔者体会如下:(1)无论采取哪种术式,都应该力求达到扩大颅腔容量,有效降低颅内压并且促进侧裂区回流静脉功能恢复这一目的;(2)常规手术是根据血肿部位的不同采用局部骨窗治疗,由于骨窗不够大,常影响术中彻底止血和坏死脑组织的清除,无法充分减压[4];而且骨窗不够大时会增加血肿清除急性减压后脑组织缺血、再灌注所致的脑膨出和脑组织嵌顿发生的几率[5],一旦出现急性脑膨出,因骨窗过小容易造成骨窗缘脑组织挫裂伤及血液回流障碍,加重脑膨出,形成恶性循环。而标准术式暴露范围广,可形成(14~15)cm×(11~12)cm的颅骨减压窗,不仅便于术中彻底止血和坏死脑组织的清除以充分减压,还可缓解侧裂区血管所受的压迫,使脑静脉受压程度得到一定的减轻,有利于减轻脑水肿和缓解中线移位[6],同时也能使脑脊液循环通畅防止颅内压进一步上升,减少继发性神经损伤;此外,术中在形成骨瓣后将蝶骨嵴外 1/3咬除,其目的在于减轻骨窗前下缘对侧裂区血管的压迫,利于侧裂区回流静脉功能恢复,以减轻脑水肿,改善脑组织供血供氧[7]。管源性脑水肿,出现急性单侧脑肿胀[3]。而随着脑组织肿胀向对侧移位,也可使对侧侧裂区血管受压,加剧脑循环障碍,使脑梗死的发生率明显增加。因此,该区损伤合并单侧脑肿胀患者的救治比较棘手,本研究采用标准大骨瓣开颅血肿清除去大骨瓣减压术对 32例该病患者进行手术治疗并与常规手术组对照,结果发现:观察组术后 3 d和 7 d时 GCS明显高于对照组,而 ICP则明显低于对照组,表明标准大骨瓣开颅血肿清除术较常规手术更能有效降低患者颅内压,利于患者症状、体征的缓解;本研究观察组术后 3 d和 7 d时脑水肿体积和中线移位也明显少于对照组,这是标准大骨瓣开颅血肿清除术后颅内压有效降低和脑肿胀消退的可靠客观证据;本研究显示随访 1年后观察组的 GOS和生存率均优于对照组,这一结果表明标准大骨瓣开颅血肿清除术较常规手术更有利于患者长远的预后恢复,可有效提高患者的生存率与生存质量。
综上所述,标准大骨瓣开颅血肿清除去大骨瓣减压术可以及时清除重度颅脑外伤侧裂区损伤致单侧脑肿胀患者的颅内血肿,有效降低颅内压,减轻继发性脑肿胀的发生,从而明显改善其预后,降低病死率,提高生存质量。
1 刘溪窗,谭新杰,韩国强等 .急性特重型颅脑损伤 1927例 [J].中华创伤杂志,2006,22(6):471-472.
2 Pfefferkorn T,Eppinger U,Linn J,et al.Long-term outcome after suboccipital decompressive craniectomy for malignant cerebellar infarction[J].Stroke,2009,40(9):3045-3050.
3 曹乐胜,聂郁林,蒋争鸣,等 .交通伤致对冲性侧裂区脑挫裂伤的早期处理 [J].中华创伤杂志,2006,22(4):246-248.
4 王银生,张中原,张久蛟 .标准外伤大骨瓣减压术治疗重型颅脑损伤疗效观察 [J].河北医药,2009,31(21):2943.
5 Daboussi A,Minville V,Leclerc-Foucras S,et al.Cerebral hemodynamic changes in severe head injury patients undergoing decompressive craniectomy[J].J Neurosurg Anesthesiol,2009,21(4):339-345.
6 申永辉,杜萍,韩建立 .标准外伤大骨瓣开颅术治疗重型颅脑损伤 96例分析 [J].中国误诊学杂志,2008,8(34):8469.
7 Borkar SA,Prasad GL,Agrawal D,et al.Cerebellar hemorrhage following supratentorial decompressive craniectomy for severe traumatic brain injury[J].Neurol India,2009,57(5):681-682.
——书写要点(三)

