早产儿机械通气保护性策略
王德胜
(广东省东莞大平人民医院 广东 东莞 523905)
早产儿机械通气保护性策略
王德胜
(广东省东莞大平人民医院 广东 东莞 523905)
目的 探讨针对早产儿保护性机械通气的方法。方法 选择我院收治30例急性呼吸衰竭的早产儿,随机分为机械通气组(对照组)和保护性机械通气组(实验组),对照组潮气量(VT)10~12mL/kg,气道峰压(PIP)<25cmH2O,呼气末正气(PEEP)(5.0±1.5)cmH2O,呼吸频率(RR)60次/min;实验组VT为5~8mL/kg,PEEP为(7.6±1.5)cmH2O,RR为40~60次/min。结果 试验中的2组所有患儿均治愈。并且2组在维持SaO2都在90%以上,PaCO2各项参数,对照组的VT(10.11±1.20)mL/kg、PIP(24.01±2.10)cmH2O、PEEP(7.50±1.50)cmH2O,2组VT、PIP差异有非常显著性(P<0.01),2组PEEP的差异无显著性(P>0.05)。血气比较:pH值A组(7.35±0.10),B组(7.25±0.15);PaCO2为A组(6.90±0.72)KPa,B组(93.0±2.8)KPa;2组pH、PaCO2、SaCO2(%)值比较差异均无显著性(P均>0.05)。结论 早产儿的保护性机械通气能够有效的治愈患儿的呼吸衰竭,而且并发症相对较少。
早产儿 机械通气 保护性策略
在临床中患者如出现较为严重的呼吸功能障碍时,就应考虑机械通气。如果实施机械通气过晚,患者会因严重低氧和CO2潴留而出现多脏器受损,机械通气的疗效显著降低。因此,机械通气宜早实施。我院从2002年至今临床试探性的应用此项技术,利用减少大潮气量、过度通气引起的肺损伤。提高了新生儿呼吸窘迫治疗效果,现将资料归纳如下。
1 资料与方法
1.1 一般资料
根据我院收治30例急性呼吸衰竭的早产儿,其中男13例,女17例,胎龄28~32周12例,33~36周18例。阿氏评分2~5分13例,5~8分14例;8~8分3例。前置胎盘3例,胎盘早剥7例,血性羊水3例,多胎5例,剖宫产6例,顺产2例,其他4例。随机分为机械通气组(对照组)和保护性机械通气组(实验组),对照组潮气量(VT)10~12mL/kg,气道峰压(PIP)<25cmH2O,呼气末正气(PEEP)(5.0±1.5)cmH2O,呼吸频率(RR)60次/min;实验组VT为5~8mL/kg,PEEP为(7.6±1.5)cmH2O,RR为40~60次/min。
1.2 实施机械通气标准:
通过积极治疗后病情仍不见好转甚至继续恶化,出现意识障碍,呼吸抑制,如呼吸频率>35~40次/min或<6~8次/min,或呼吸节律异常,或自主呼吸微弱或消失;血气分析提示严重通气和/或氧合障碍:PaO2<50mmHg,尤其是充分氧疗后仍<50mmHg;PaCO2进行性升高,pH动态下降[1]。
1.3 方法
在维持正常的血气指标及肺通气量方法的同时,使PHY保持在PaCO2在50~70mmHg。或者是在生后24h内开始将PaCO2维持在45~55mmHg水平,持续96h。pH值>7.25范围时,可以减少肺损伤,而且婴儿可以耐受,无副作用。具相关研究表明:在机体维持血氧饱和度正常的情况下,PCO2缓慢的75~110mmHg只要,上升,不会引起明显的临床症状。并被确定为现行的允许性高碳酸血症的范围[2]。

表1 2组PaCO2参数治疗前后对比情况

表2 2组患者治疗前后的血气分析数据比较
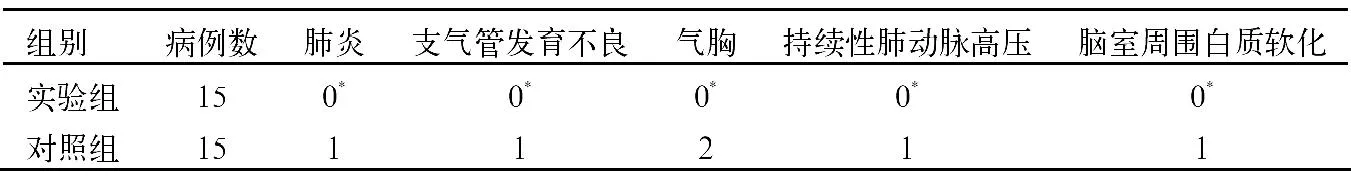
表3 2组患儿并发症比较
1.4 统计学方法
2 结果
早产儿在生后的前4d,尤其生后第1天,低水平的PaCO2与CLD有密切的关系。如果生后前4d(尤其生后第1天)PaCO2≥50mmHg、应用表面活性物质前1dPaCO2≥40mmHg,可降低BPD或CLD的发病率和(或)严重度;婴儿可较好的耐受且无副作用。反之,生后3d内机械通气的早产儿,如PaCO2≤17mmHg,则增加了脑出血、脑瘫发生的危险。
2.1 转归
本实验中2组患儿均得到治愈,顺利撤机。如表1、2、3所示。另外对照组中并发症病例经临床基础对症治疗后痊愈。
3 讨论
临床上机械通气目的为纠正急性呼吸性酸中毒、低氧血症、降低呼吸功耗,缓解呼吸肌疲劳、防止肺不张、呼吸机可为使用镇静和肌松剂提供安全保障和稳定胸壁。但是机械通气在保持充分的通气作用的同时。也会引起的肺的损伤,其主要原因是大潮气量及肺容量,压力损伤,尤其对肺不成熟的早产儿。由于新生儿呼吸衰竭用限压型呼吸机治疗,不能预调潮气量,导致肺过度扩张及肺损伤[3]。虽然机械通气技术的开展,使早产儿呼吸衰竭的早期存活率明显提高。但随之而来的支气管-肺发育不良或慢性肺部疾病(BPD或CLD)的问题尚未完全解决,大大影响了早产儿长期预后,引起婴儿期死亡、神经发育落后等。
在对潮气量和平台压进行限制后,分钟肺泡通气量降低,PaCO2随之升高,但允许在一定范围内高于正常水平,即所谓的允许性高碳酸血症(permissive hypercapnia,PHC)[4]。PHC策略是为了防止气压伤而不得已为之的做法。毕竟高碳酸血症是一种非生理状态,清醒患者不易耐受,需使用镇静、麻醉或肌松剂。而对脑水肿、脑血管意外和颅内高压则列为禁忌[5]。(1)在实施PHC策略时应注意PaCO2上升速度不应太快,使肾脏有时间逐渐发挥其代偿作用。一般认为pH>7.20是可以接受的,如低于此值,应适当少量补碱。(2)引起体循环血管的收缩导致高血压。(3)引起肺循环血管的收缩,导致动脉高血,可发展成肺心病及右心衰竭。(4)可刺激红细胞的生成而并发红细胞增多症。(5)急性二氧化碳滞留可引起慢性低通气症。试验中通气早产儿安全,预后良好,足以说明保护性通气技术在实现该目标中的作用。早产儿RDS机械通气中的应用效果是肯定的,但其治疗机制及具体应用方法仍在探讨与完善中。
[1]Michelet PD, Journo XB, Roch A, et al. Protective ventilation influences systemic inflammation after esophagectomy:a randomized controlled study[J].Anesthesiology,2006,105(5):911~919.
[2]俞森洋.重视对急性呼吸窘迫综合征肺保护通气策略的研究和应用[J].中国呼吸与危重监护杂志,2002,1:193~196.
[3]林明祥,翁陈华,麦隽.允许性高碳酸血症通气治疗新生儿急性呼吸衰竭疗效观察[J].实用儿科临床杂志,2003,18(8):622~623.
[4]潘新年,刘先知.低通气策略在新生儿肺透明膜病中的应用[J].实用儿科临床杂志,2006,21(14):917~918.
[5]刁敬军,蔡丽杰,王金元.允许性高碳酸血症通气法在新生儿呼吸窘迫综合征治疗中应用[J].医师进修杂志,2005,28(5):45~46.
R722
A
1674-0742(2010)07(c)-0062-02
2010-04-18

