后环内固定加前环外固定治疗不稳定性骨盆骨折
王炳臣,毛军胜,石恩东,张凯,林咏杰,王国伟,黄抗美,王鹏
(山东省交通医院骨科,山东 济南 250031)
骨盆骨折是一种较严重的损伤,占全身骨折的 5%~10%,随着交通业、建筑业等的发展,高能损伤引起的不稳定性骨盆骨折越来越多。不稳定性骨盆骨折的治疗多选择内固定治疗,疗效可靠。前环内固定加外固定支架治疗骨盆骨折已取得较好疗效[1],但当骨盆骨折合并尿道、膀胱及其他脏器损伤时,开放性骨折及早期复苏外固定支架固定钉道的存在,增加了骨盆前环内固定术发生术后感染的危险,且骨盆前环内固定术创伤大、并发症多。采用骨盆后环内固定术加前环外固定支架固定术治疗不稳定性骨盆骨折是另一种较好选择,可以保证固定可靠,又能避免以上缺陷,我院自 2005年1月至 2008年 7月共采取后环内固定术加前环外固定支架固定术治疗不稳定性骨盆骨折 17例,效果良好,报告如下。
1 资料与方法
1.1 一般资料 本组 17例,男 14例,女 3例;年龄 16~57岁,平均 34岁。合并膀胱损伤 2例,尿道损伤 3例,腹股沟处骨折端外露 1例;股动脉损伤后血栓 1例,腰骶神经损伤 5例;合并下肢骨折 4例,胸部外伤 1例,低血容量休克 12例。交通伤 13例,砸压伤 3例,坠落伤 1例。按 Tile分类,C1.1型4例,C1.2型 5例,C1.3型 2例,C2型 2例,C3型 4例。
1.2 治疗方法 遵循损伤控制术宗旨:早期行初始、快速、暂时、有效的骨折固定,全身情况好转后行二期确定性处理[2]。17例病人入院后均行快速复苏,保持呼吸道通畅,开通多条静脉通道,快速补充血容量,抗休克治疗等,同时 12例行骨盆骨折外固定支架外固定术,5例行骨盆带固定,4例合并下肢骨折者行手法复位及石膏固定,急诊手术治疗膀胱破裂或尿道损伤,股动脉损伤后血栓形成行股动脉损伤部分切除加人造血管移植吻合术,开胸探查血肿清除术及引流术。
骨盆外固定架固定的方法:采用北京骨外固定技术研究所生产的组合式骨外固定支架,患者平卧位,两对钢钉固定,每侧两根钢钉,从髂前下棘表面进针,对准坐骨大切迹方向,进入到紧邻髋臼头侧的髂骨内,根据骨折类型安装外固定支架。必要时可附加钢钉。
骨盆骨折确定性手术方法:伤后 1~2周内行骨盆的 X线及 CT检查,并重新对骨盆骨折进行评估,11例行三维 CT重建。17例全部行骨盆后环切开复位内固定加前环外固定支架固定术。后环内固定术中,经前路钛板内固定后环 6例,前路钛板内固定后环加后路骨栓经髂后上棘内固定 1例,后路经髂后上棘钛板内固定 2例,后路骨栓经髂后上棘内固定 2例,后路骨栓经髂后上棘内固定加拉力钉固定 3例,后路钛板加骨栓固定 1例,骶骨拉力螺钉经骶髂关节面内固定 2例。12例早期外固定支架固定者行后环内固定术后继续前环外固定支架固定,9例术中重新调整外固定支架;5例早期骨盆带外固定者,行后环内固定术的同时行前环外固定架固定术。骨盆骨折确定性固定手术所用时间 77~126 min,平均 87 min。4例合并下肢骨折者同时行切开复位加内固定术。术后 2周在床上功能锻炼,6~8周扶双拐下床活动,8~16周拆除外固定支架。骨盆骨折确定性手术时间为伤后5~17d,伤后1周内行后环内固定术 6例,1~2周内 8例,2周后 3例。
2 结 果
17例患者均获得随访,随访时间 6~48个月,平均 20.6个月,复查时拍摄骨盆前后位、入口位、出口位 X线片,结果显示所有骨折均愈合良好。按照 Colo等[3]骨盆骨折效果评分表进行功能评价,优:肢体等长,下肢无旋转,步态正常,患处无疼痛;良:肢体不等长小于 2 cm,下肢无旋转,步态基本正常,患处无疼痛;可:肢体不等长 2~4 cm,下肢旋转小于 15°,行走略跛,患处微痛;差:肢体不等长大于 4cm,下肢旋转大于15°,行走明显跛行,患处疼痛。17例中功能恢复优 12例,良 3例,可2例,差0例,优良率 88.2%。骨折愈合时间 3~8个月。无死亡病例,无切口感染,有 2个钉道感染,换药后好转,拆除外固定支架后痊愈,无医源性损伤。典型病例见图 1~4。
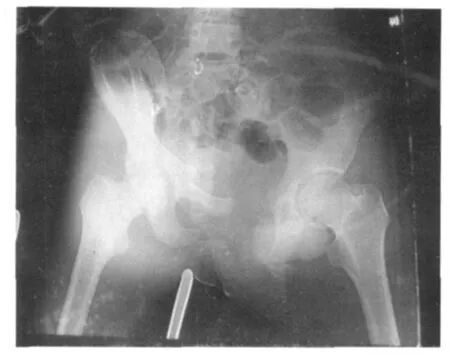
图1 骨盆骨折术前X线片
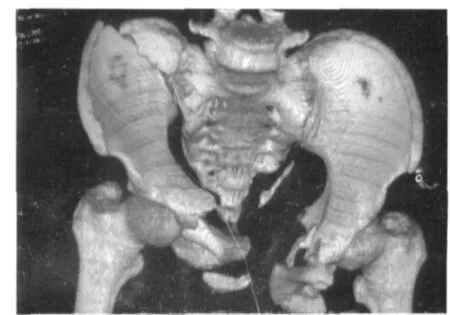
图2 骨盆骨折术前 CT重建

图3 后环内固定加前环外固定支架固定术后 X线片
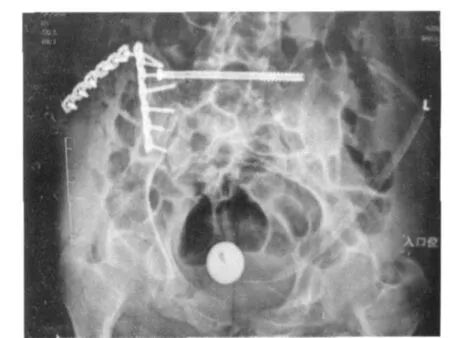
图4 前环外固定支架取出术后 X线片
3 讨 论
不稳定性骨盆骨折多数伤情严重,常合并大量出血,休克发生率很高,又常常合并腹腔、盆腔脏器、泌尿生殖道的损伤[4],多需要早期的急诊复苏治疗。在复苏治疗时,除保持呼吸道通畅、开通多条静脉通道、快速补充血容量、积极抗休克等救治措施外,还应尽早完成骨盆骨折的固定,以防休克的恶化,维持呼吸、循环的稳定。骨盆外固定架可以迅速完成骨盆骨折的固定,是一种简单、安全、微创、有效的固定技术,能起到较好的早期固定作用,可以使骨折的骨盆迅速得到相对稳定,减少出血,有助于治疗休克及血液动力学不稳,防止脂肪栓塞等,对患者的快速复苏发挥重要作用,同时对膀胱破裂或尿道损伤、血管损伤、四肢骨折、胸腹部外伤的处理、手术后康复、护理提供了方便,有报道骨盆骨折早期应用外固定架技术早期死亡率从 22%减低到 8%[5],本组 12例早期应用外固定支架患者,无死亡病例。骨盆外固定架较好的早期固定作用,对骨盆骨折的创伤复苏治疗有重要帮助。
本组 17例骨盆骨折患者均为不稳定性骨盆骨折,单纯外固定架固定不能使骨盆骨折得到良好复位和前后环的持续稳定,早期复苏后均需要行内固定术治疗。前后环联合内固定,骨盆的稳定性接近于完整的骨盆水平,应该作为不稳定性骨盆骨折的第一选择。由于外固定架钉道的存在,及膀胱破裂或尿道损伤等脏器损伤、股血管损伤的手术治疗造成的创面,1周左右不能完全愈合,增加了前环内固定术医源性损伤和感染等并发症的风险,但对后环内固定术切口的选择影响较小,且复杂骨盆骨折的治疗中,后环结构的坚固固定是重建骨盆稳定性及取得较好功能预后的关键。因此,采取后环行切开复位加内固定术,前环继续应用外固定架固定,或后环行切开复位加内固定术的同时,行前环辅助外固定架固定的办法,使不稳定性骨盆骨折得到良好复位和可靠的固定,保证了不稳定性骨盆骨折治疗的效果,减少了并发症,确保了骨盆骨折确定性手术在伤后 1周左右进行,避免了过早则术中出血较多、过晚则术中复位困难的弊端[6]。因此,本办法可以作为治疗不稳定性骨盆骨折较好的一种选择。另外,后环内固定加前环外固定架固定术治疗不稳定性骨盆骨折,在保证不稳定性骨盆骨折得到良好固定的前提下,免除了前环的内固定术,可以显著缩短手术时间,减少术中出血,减轻病人手术的再创伤,减少了暴露时间,有利于病人的康复。同时避免了因骨盆钉道存在、下腹部切口及造漏口的存在,行前环内固定术可能发生感染等并发症及其他医源性损伤的危险。
外固定支架的调整,后环前路内固定时病人平卧位,要拆掉外固定架,否则影响手术操作和消毒困难,骨钉可以保留,消毒后无菌巾包裹骨钉,后环前路内固定术结束,重新上外固定架,并要在透视下适当调整。后环骨折脱位移位不明显,取后路内固定术不需要复位时,在病人侧位不影响操作的情况下,可以不用拆掉外固定架,也不需要调整。俯卧位后路后环内固定时,外固定架要拆除,钉道用碘伏湿敷,后环内固定术完成,改仰卧位,重新上外固定架,并适当调整,骨钉要更换新的无菌骨钉。
涉及髋臼骨折的骨盆骨折,不仅是骨盆稳定的问题,还需要髋关节功能的重建,因此仅仅进行骨盆前环外固定支架固定及后环内固定是不够的,应该首选内固定术以保证髋臼的解剖复位和可靠固定。
[1] 刘景一,韩立思.前环内固定加外固定支架治疗骨盆骨折[J].实用骨科杂志,2006,12(4):332-333.
[2] 高劲谋.损伤控制外科的进展 [J].中华创伤杂志, 2006,22(5):324-326.
[3] Colo JD,Blum DA,Ansel LJ,et al.Outcome after fixation of unstable posterior pelvic ring injure[J]. Clin Orthop,1996,(329):160-179.
[4] Brandes S,Borrelli JJ.Pelvic fracture and complicated urologic injuries[J].World J Surg,2001,25(12):1578-1587.
[5] Rommens PM,Hessmann M H.Staged reconstructon of pelvic ring disruption:differences in morbidity, mortality,radiologic results,and functional outcomes between B1,B2/B3,and C-type lesions[J].J Orthop Trauma,2002,16(2):92-98.
[6] 曹振羽,刘岩.骨盆骨折的治疗进展[J].中国矫形外科杂志,2008,16(12):921-923.

